INTRODUCCIÓN
La estenosis aórtica (EA) es la cardiopatía valvular más común en los países desarrollados y su prevalencia aumenta a medida que la población envejece, imponiendo una carga financiera cada vez mayor a los sistemas sanitarios.(1,2) Es una anomalía valvular que genera una obstrucción de la salida del flujo sanguíneo desde el ventrículo izquierdo hacia la aorta (estenosis aórtica valvular). Sin embargo, esta obstrucción también puede localizarse por encima de la válvula (estenosis supravalvular), por debajo de ella (estenosis subvalvular) o puede deberse a una miocardiopatía hipertrófica.(3)
La principal causa de la estenosis aórtica es la EA calcificada (degenerativa o senil) en contexto de valvulopatía congénita aórtica bicúspide. La válvula aórtica bicúspide es un defecto congénito que ocurre en 0,5-1,4 % de la población con predominio por el sexo masculino, a razón de 2:1 (hombres: mujeres). Se estima una prevalencia de EA de 0,3- 0,5 % en la población en general, con una prevalencia de un 2-7 % en la población mayor de 65 años.(4)
Los síntomas clásicos de la EA son angina de esfuerzo, síncope e insuficiencia cardíaca. Sin embargo, los síntomas son frecuentemente insidiosos al inicio y pueden ser muy variables entre pacientes con grados similares de estenosis valvular. Muchos pacientes notan una disminución sutil en la tolerancia al ejercicio como el primer síntoma.(5) El momento del inicio de los síntomas es variable; hay pacientes con estenosis crítica asintomáticos, así como hay pacientes que presentan síntomas en fases más tempranas.(6)
El pronóstico de la EA está fuertemente asociado con síntomas como angina, síncope e insuficiencia del ventrículo izquierdo. Cuando se enfrentan a pacientes con EA y síntomas, a menudo es un desafío juzgar si los síntomas son realmente causados por la EA o por otras razones. Por otro lado, algunos pacientes pueden ser subjetivamente asintomáticos debido a un nivel de estrés reducido en su vida diaria y desarrollarían síntomas bajo el ejercicio. Por lo tanto, parece ser prudente centrarse en los parámetros ecocardiográficos relevantes para el diagnóstico y pronóstico en pacientes con EA.(7) La estenosis aórtica severa limita la reserva funcional para aumentar el gasto cardíaco, predispone a isquemia miocárdica (aún con coronarias normales) y a la insuficiencia cardíaca por falla diastólica. Ya en los clásicos índices de riesgo de Goldman, posteriormente modificado por Detsky, se incluyó la estenosis aórtica severa como un predictor independiente de riesgo.(8, 9)
Por la importancia que tiene el conocimiento de las enfermedades cardiovasculares para el médico anestesiólogo se presenta el caso de una paciente con estenosis aórtica severa sometida a cirugía no cardíaca de riesgo intermedio y su manejo perioperatorio.
PRESENTACIÓN DEL CASO
Se trata de una paciente de 35 años, femenina, mestiza, con antecedentes de tener desde la infancia un soplo que nunca se había estudiado. Durante la consulta preoperatoria para ser intervenida quirúrgicamente de fibroma uterino, el anestesiólogo le detectó el soplo ya comentado. En el interrogatorio se obtuvo que la paciente tiene disnea de esfuerzo exagerado, sin interferir con las actividades de la vida diaria. En todo momento negó dolor precordial o pérdida transitoria de la conciencia.
Al examen físico se detectaron los latidos rítmicos, el primer ruido con características normales; sin embargo, del segundo ruido faltaba el desdoblamiento fisiológico y se escuchaba único. Entre ambos, se lograba escuchar un soplo mesosistólico con epicentro en el segundo espacio intercostal a la derecha del esternón e irradiado a la base del cuello, de tono alto e impresionaba como rasposo. El pulso arterial se mostró débil y tardío.
Exámenes complementarios en perioperatorio:
Hematocrito 38 %, grupo y Rh O+, eritrosedimención: 22 mm/h, tiempo de coagulación 7 minutos, tiempo de sangrado 1 minuto, conteo de plaquetas: 201x109/l, glucemia: 5, 7 mmol/l, creatinina: 65 µmol/l.
El electrocardiograma mostraba un ritmo sinusal, con alteraciones de la aurícula izquierda y signos de hipertrofia del ventrículo izquierdo.
Inicialmente se llegó al diagnóstico presuntivo de estenosis aórtica. El equipo quirúrgico decidió retrasar la cirugía e iniciar interconsulta con Cardiología. El médico interconsultante decidió realizar, inicialmente, ecocardiografia transtorácica Doppler para confirmar diagnóstico y determinar gravedad.
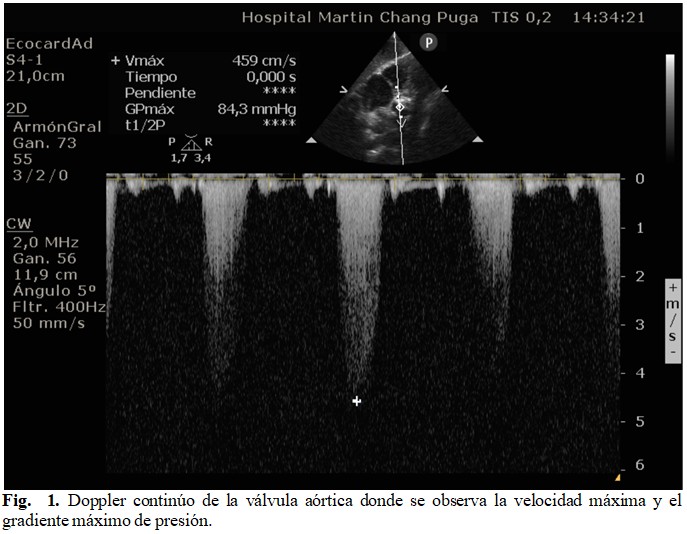
El ecocardiograma realizado mostró un ventrículo con función contráctil conservada al reposo (69 %), hipertrofia concéntrica (masa 104 g/m2 e índice de grosor parietal 0,56) y relajación prolongada con relación E/A 0,67, así como una aurícula izquierda con diámetro antero posterior dentro de la normalidad, con un área de 22 cm2. La válvula aórtica se encontraba muy engrosada en 2D con movilidad disminuida de su valva coronariana derecha; el área valvular calculada por planimetría estaba en 0,90 cm2 y por ecuación de continuidad estaba en 0,87 cm2. En el modo M se evidenciaba el engrosamiento y la disminución de la apertura de dicha válvula (apertura aórtica 8 mm). El Doppler continuo evidenció un chorro denso a la salida del ventrículo izquierdo con gradiente presión máximo de 84,3 mmHg con velocidad máxima de 4, 59 m/s. (Fig. 1).
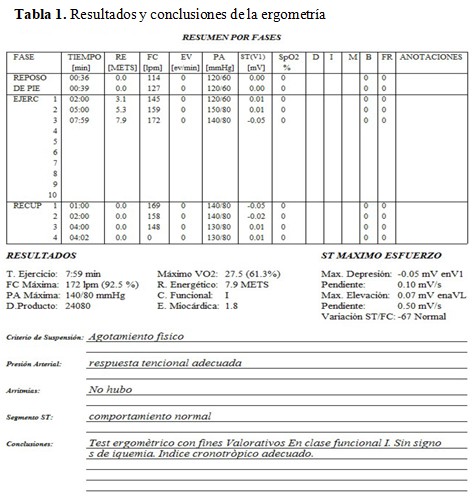
Prueba ergométrica: clase funcional I, sin signos de isquemia, índice cronotrópico adecuado. (Tabla 1).
El día de la cirugía, en la unidad de preanestesia, se realizó premedicación con midazolam 2 mg, fentanilo 25 mcg, difenhidramina 20 mg y cefazolina 2 g por vía endovenosa (Ev). En el quirófano, antes de la inducción anestésica, se colocó catéter epidural No. 22 G multiperforado mediante raquipunción con aguja Tuohy No. 18 G a nivel de D12-L1, con el objetivo de brindar analgesia transoperatoria y posoperatoria.
Al tratarse de una paciente con alto riesgo cardiovascular, se insertó catéter No. 20 G a nivel de la arteria radial izquierda, previa realización del test de Allen (el cual fue negativo) con el objetivo de monitorizar la presión arterial invasiva durante el transoperatorio. La inducción anestésica se realizó con fentanilo 350 mcg, propofol 100 mg, lidocaína 2 % SP 100 mg y rocuronio 55 mg (ev) logrando adecuado plano anestésico con escasa variación de sus parámetros vitales durante la laringoscopia directa y la intubación orotraqueal con TET No. 7.
El mantenimiento anestésico se realizó con propofol y fentanilo mediante anestesia total intravenosa guiada con el simulador anestésico RugLoop. En el transoperatorio permaneció estable sin cambios importantes en la frecuencia cardíaca y tensión arterial. Al no ocurrir complicaciones y observar que la paciente logró recuperación de la actividad ventilatoria, se procedió a revertir el bloqueante neuromuscular no despolarizante con neostigmina 2,5 mg más atropina 2 mg en infusión por vía endovenosa.
Previa evaluación de los criterios de extubación, en el quirófano se procedió a retirar sonda endotraqueal, sin complicaciones. Se trasladó a la sala de cuidados posoperatorios donde permaneció internada las primeras 48 horas, con vigilancia estrecha de los parámetros vitales, además, con analgesia posoperatoria. Al no ocurrir complicaciones posoperatorias mediatas se decidió trasladarla a sala y finalmente se egresó de la institución al quinto día.
DISCUSIÓN
La evaluación preanestésica de pacientes con cardiopatías tiene por objetivo establecer la gravedad de la condición, el riesgo de descompensación y, de ser posible, optimización en su tratamiento. (9) El desenlace es “(…)producto de un esfuerzo de la colaboración entre las distintas áreas de la medicina hospitalaria”.(10)
El caso en mención fue derivado a interconsulta con Cardiología y se llegó a la conclusión de la necesidad de realizar estudios más específicos como es la ecocardiografia, examen importante en la valoración perioperatoria de todo paciente con valvulopatía, como se señala en varios artículos revisados.(11,12,8,9) Además, permitió valorar el grado de severidad de la estenosis aórtica.
Las directrices actuales del American College of Cardiology (ACC)/American Heart Association (AHA) describen cuatro etapas de EA. Un paciente tiene riesgo de EA (estadio A) si se identifica una válvula aórtica bicúspide o una esclerosis valvular aórtica. Un paciente se clasifica como EA progresiva (estadio B) si hay evidencia ecocardiográfica de EA leve o moderada. Etapa C y etapa D se refieren a la EA hemodinámicamente grave sin síntomas (etapa C) y con síntomas (etapa D). La EA severa se define como un área de válvula aórtica reducida de < 1,0 cm2, velocidad máxima de > 4m/s y un gradiente medio de más de 40 mmHg a través de la válvula.(4, 5)
Luego de realizada la valoración médica interdisciplinaria, confirmado el diagnóstico de EA severa asintomática con equivalentes metabólico de la tarea mayor que siete, ausencia de enfermedad coronaria, disfunción del ventrículo izquierdo, enfermedad pulmonar y riesgo intermedio para cirugía, el equipo quirúrgico decidió planear la intervención quirúrgica.
Las directrices sobre evaluación y manejo cardiovascular de pacientes sometidos a cirugía no cardíaca (ESC),(12) señalan que los pacientes con estenosis aortica grave con función ventricular normal pueden someterse con seguridad a cirugía no cardíaca de riesgo bajo-intermedio, datos que coinciden con el estudio publicado por Taniguchi T, et al.(13)
Como método anestésico se eligió la anestesia general orotraqueal, la cual favoreció mantener estabilidad de los parámetros vitales de la paciente dentro de rangos de normalidad. En un estudio retrospectivo multicéntrico(13) se observó predominio de la anestesia general sobre la anestesia espinal. Chaves-Cardona H et al.(14) comparan la mortalidad y las complicaciones graves en pacientes con artroplastia articular total de extremidades inferiores con estenosis aórtica que reciben anestesia raquídea versus anestesia general y encontraron un perfil de seguridad similar en ambos métodos anestésicos.
No ocurrieron eventos adversos durante el intraoperatorio ni en el posoperatorio en el caso presentado, así lo afirman los autores a cargo del artículo. Las complicaciones y la muerte que ocurre en el paciente con estenosis aortica severa sometido a cirugía no cardíaca se observa con más frecuencia cuando están presentes dos o más comorbilidades, bajo grado de autonomía, insuficiencia cardíaca, antecedentes de enfermedad arterial coronaria, fibrilación auricular, delirio posoperatorio e hipertensión pulmonar.(14,15)
Conflicto de intereses
Los autores declaran que no existe conflicto de intereses.
Contribuciones de los autores
Conceptualización: Yuliel Varona Rodríguez, José Carlos Acosta Abad.
Redacción-borrador original: Yuliel Varona Rodríguez, Adonis Cintra Dornes, Liliam María Castillo Manresa.
Redacción-revisión y edición: Yuliel Varona Rodríguez, José Carlos Acosta Abad, Adonis Cintra Dornes, Liliam María Castillo Manresa.
Financiación
Hospital General Docente Martín Chang Puga. Camagüey. Cuba.