INTRODUCCIÓN
El síndrome de tako-tsubo (ST), también conocido como síndrome del corazón roto o miocardiopatía por estrés, es una enfermedad cardíaca aguda reconocida en el año 1990 en Japón por Sato y Dote.(1) El término tako-tsubo deriva del idioma japonés: tako (pulpo) y tsubo (olla), que quiere decir trampa para pulpos, debido a que dichas trampas empleadas tradicionalmente por los pescadores japoneses tienen la forma que adquiere el corazón enfermo en la sístole, al dilatarse los segmentos apicales del ventrículo izquierdo.(2)
El síndrome tiene una presentación clínica y electrocardiográfica similar a la de un síndrome coronario agudo (SCA). El rasgo característico principal del TS es la anormalidad regional del movimiento de la pared del ventrículo izquierdo, con un patrón circunferencial peculiar que resulta en un abultamiento notorio del ventrículo izquierdo durante la sístole.(3)
Los pacientes con ST pueden presentar una variedad de patrones clínicos diferentes. Generalmente es precipitado por un estrés emocional significativo o una enfermedad física grave acompañada de la activación del sistema nervioso simpático.(4)
Durante los últimos 31 años, ha habido una mayor conciencia de este síndrome clínico, debido a los pacientes con dolor torácico cardíaco agudo que tienen una angiografía coronaria negativa.(5) Antes de la introducción del término tako-tsubo, el síndrome existía bajo diferentes diagnósticos. Desde la introducción del término japonés tako-tsubo en 1990, se reconoce cada vez más en casi todos los países de los seis continentes del mundo. Se ha informado que la prevalencia del ST es de aproximadamente de 2-3 % (hasta el 10 % si solo se consideran las mujeres) de todos los pacientes que presentan una manifestación clínica de SCA.(2, 6)
Aunque el ST no es frecuente en la edad pediátrica, las series con un elevado número de egresos hospitalarios han reportado un número de casos no despreciable, sobre todo en adolescentes con trastornos psiquiátricos o que consumen drogas.(7)
En Cuba, el ST ha sido publicado en pacientes adultos,(8,9) pero los autores de este artículo no encontraron casos pediátricos reportados. Por esta razón y por tratarse de una entidad poco descrita, se decidió hacer esta publicación. Este trabajo persigue el objetivo de transmitir experiencias que puedan contribuir a la atención de otros niños.
PRESENTACIÓN DEL CASO
Adolescente de 16 años de edad, con antecedentes de asma bronquial leve que, en el momento de ser atendida, había tenido un parto por cesárea hacía 44 días. Durante el interrogatorio se supo que había tenido un cuadro febril 20 días antes, que se interpretó como dengue.
En las 24 horas precedentes al ingreso, comenzó con disnea y dolor precordial. Dicha sintomatología empeoró progresivamente llegando a ponerse pálida y con lenguaje incoherente. Fue, entonces, que buscó atención médica. Al llegar al Hospital Pediátrico Universitario Paquito González Cueto, de Cienfuegos, fue recibida en el Servicio de Emergencias en estado grave, con disnea intensa, agitación, dolor en la espalda y cianosis, por lo que se derivó inmediatamente a la Unidad de Cuidados Intensivos Pediátricos (UCIP).
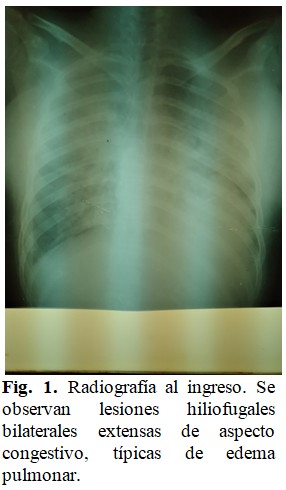
La radiografía de tórax al ingreso mostró lesiones hiliofugales bilaterales de aspecto congestivo muy extendidas, que opacificaban casi la totalidad de los cuatro cuadrantes pulmonares. (Fig. 1).
El examen físico inicial reveló palidez, sudoración importante, agitación, cianosis, polipnea (FR: 40 rpm), retracciones intensas, taquicardia (173 lpm), hipotensión (80/50) y SpO2 de 88,7 %. Fue necesario intubarla y ventilarla mecánicamente de urgencia y establecer apoyo inotrópico con epinefrina. Además, se indicó antibioticoterapia enérgica y de amplio espectro, como la combinación de meropenem y vancomicina, por la sospecha de un choque séptico como causa del cuadro.
Se realizaron los siguientes análisis de laboratorio: Hb: 144 g/L, Hto: 0.44; leucocitos: 18.3 x 109/L (segmentados 85 %, linfocitos 15 %), plaquetas: 315 x109/L; gasometría: PH: 7. 28, PCO2: 29 mmHg, HCO3: 16 mmol/L, PO2: 78 mmHg, Sat O2: 87 %, EB: 8 mmol/L, Na: 140 mmol/L, K: 4.3 mmol/L, CL: 101 mmo/L), glucemia: 8,2 mmol/L, creatinina: 86 µmol/L, urea: 4,5 mmo/L, TGP: 46 UI/L, TGO: 53 UI/L, INR: 1.3 y bilirrubina: 19 µmol/L.
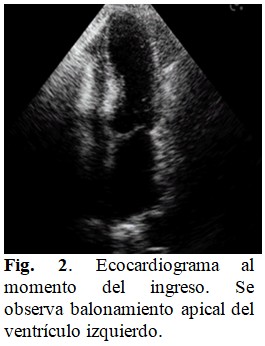
El ecocardiograma transtorácico de urgencia evidenció, en la vista subcostal de cuatro cámaras, balonamiento apical del ventrículo izquierdo (VI) y discinesia de los segmentos apicales y septales medios. La fracción de eyección del ventrículo izquierdo (FEVI) determinada por el método de Simpson, fue de 43 %. La vena cava inferior se mostró dilatada (17-18 mm). (Fig. 2).
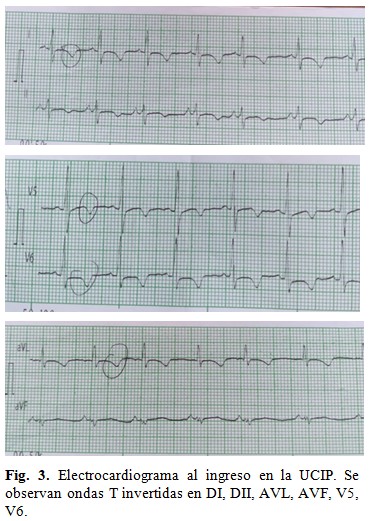
En el electrocardiograma (EKG) se identificaron ondas T negativas en D1, AVL, V5 y V6. (Fig. 3).
El manejo se enfocó hacia el tratamiento del choque cardiogénico. Además de lo referido anteriormente, se hizo restricción del aporte de líquidos y se indicó furosemida IV. Con todos los elementos clínicos y ecocardiográficos se hizo el diagnóstico de ST.
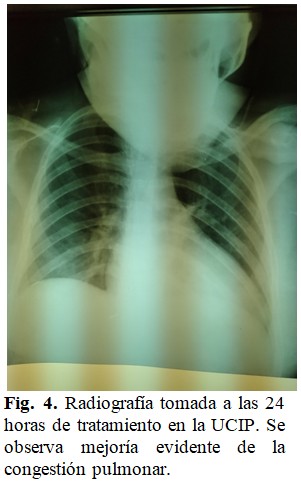
Dada la patogenia del síndrome, se comenzó a bajar progresivamente la dosis de adrenalina como inotrópico, y en su lugar, se comenzó a infundir milrinona. Esta estrategia tuvo resultados favorables, obteniéndose mejoría clínica progresiva, dada por estabilización hemodinámica y disminución evidente de la congestión pulmonar. (Fig. 4).
Al tercer día del ingreso, el ecocardiograma mostró mejoría evidente de la contractilidad y fue posible retirar la ventilación mecánica. Una vez suspendido el apoyo inotrópico, se comenzó tratamiento con enalapril y espironolactona orales, y se transfirió para sala convencional de cardiología al quinto día de estadía en cuidados intensivos. La FEVI al momento de ser transferida era del 60 % y el EKG no mostró alteraciones.
DISCUSIÓN
En consultas de bases de datos de internet (MEDLINE, LILACS, Infomed, EMBASE) no se encontraron publicaciones de niños con esta entidad en Cuba. Los criterios que permitieron hacer el diagnóstico fueron: a) antecedentes de parto reciente como generador de estrés y aumento consiguiente de catecolaminas, b) disfunción miocárdica grave con choque cardiogénico, c) ecocardiograma característico con discinesia de segmentos apicales y septales del VI y apariencia típica del mismo (balonamiento) al final de la sístole, además de compromiso de la FEVI (46 %), d) electrocardiograma con inversión de la onda T en varias derivaciones izquierdas y e) curso benigno, con regresión rápida de la gravedad.
Existen más criterios para el diagnóstico del ST que los mencionados a propósito del caso. Los más usados son los de la Clínica Mayo modificados,(10) y los de la Asociación Europea de Insuficiencia Cardíaca.(11) Por ejemplo, se puede comprobar el aumento de troponina y apoyarse en los hallazgos de la resonancia magnética nuclear (RMN) del corazón para descartar la presencia de miocarditis, u otras alteraciones estructurales cardíacas. Estas pruebas no se hicieron por no disponer de ellas en la institución. Usualmente, también se requiere descartar el SCA,(9) pero este criterio no significa una limitación para el diagnóstico en el caso presentado, por tratarse de una adolescente con antecedentes de salud. Por otra parte, el parto, como factor desencadenante de ST, igual al caso presentado, ha sido asimismo reflejado en varias publicaciones.(12,13,14)
Inicialmente, la enfermedad estaba restringida a Japón, pero ahora es bien reconocida en Europa, Estados Unidos, Gran Bretaña y muchos otros países. Dado que se trata de una enfermedad rara, se han establecido varios registros nacionales e internacionales para recopilar datos sobre epidemiología, criterios diagnósticos y curso natural de la enfermedad.(4)
Con el creciente interés sobre este tema, la enfermedad se ha reconocido con más frecuencia. Inicialmente, descrita más en mujeres posmenopáusicas desde su primera descripción en 1990, en las últimas décadas ha sido reportada en un grupo de pacientes más heterogéneo y en niños.(15,16,17,18,19,21,21) Aunque la mayoría de las publicaciones proceden de Norteamérica, Europa y Asia, también existen reportes de países latinoamericanos.(22,23)
Aunque existen varias hipótesis, la fisiopatología precisa del ST no se conoce. La teoría más aceptada se ha relacionado con la toxicidad directa de las catecolaminas en los cardiomiocitos, lo cual viene apoyado por la correlación que existe entre un evento estresante y la aparición de ST. Además, se han comprobado niveles elevados de catecolaminas en suero y terminaciones nerviosas cardíacas, en pacientes con ST. La disfunción del ventrículo izquierdo en el ST puede deberse a la toxicidad directa de las catecolaminas sobre los cardiomiocitos mediante la sobrecarga del calcio intracelular, inhibiendo la expresión del gen sarcoplásmico Ca +2-adenosina trifosfatasa (SERCA2a). Por lo tanto, el aumento de la relación fosfolambam/SERCA2a da como resultado una disminución de la afinidad por el Ca2+ y de la contractilidad miocárdica. El exceso de catecolaminas provoca un espasmo epicárdico multivaso que amplifica la carga de trabajo cardiaco, lo que resulta en un desajuste entre la oferta y la demanda y, posteriormente, un estado de miocardio postisquémico “aturdido”.(24,25)
Existen varios subtipos de ST detectados por ecografía en función de la localización y extensión de la discinesia o acinesia ventricular. Según las series, el más frecuente y clásico es el balonamiento apical (observado en la paciente reportada), pero se han descrito los tipos medioventricular, basal, focal y biventricular.(26,27)
Los pacientes con ST, clásicamente, se presentan con dolor torácico de inicio agudo, disnea y cambios en el electrocardiograma que ocurren en asociación con un cuadro estresante agudo. Esta presentación imita a un SCA y a menudo se maneja como tal. De hecho, puede incluir presentaciones compatibles con un infarto agudo de miocardio con elevación del segmento ST.(9, 28, 29, 30)
En circunstancias extremas, los pacientes se presentan con insuficiencia cardíaca severa y choque cardiogénico que requieren soporte hemodinámico, y a veces, ventilatorio.(6) La paciente que se presenta tuvo este comienzo extremo.
Recientemente se han publicado trabajos sobre el papel de la RMN. Esta permite una evaluación más detallada de la función de los ventrículos, de las anomalías del movimiento de la pared ventricular y de las posibles complicaciones. Se han desarrollado técnicas de posprocesamiento que permiten el análisis de la deformidad miocárdica y de la tensión circunferencial global, lo cual puede ser útil como indicador de pronóstico. Además, la RMN puede distinguir entre ST y otros diagnósticos diferenciales importantes como miocarditis e infarto de miocardio, con consecuencias directas sobre el tratamiento médico.(31,32)
El ST es un trastorno transitorio que se trata de forma conservadora con terapia de apoyo. Eliminar los factores estresantes físicos y emocionales podría ayudar a disminuir los síntomas del paciente. El tratamiento para los pacientes con insuficiencia cardíaca congestiva descompensada aguda y choque cardiogénico se basa en las pautas de manejo de la insuficiencia cardíaca y el choque, en general.(5,27)
No existen guías sobre el manejo de la miocardiopatía de takotsubo ya que no hay datos prospectivos aleatorizados al respecto; por lo tanto, el manejo se basa en la experiencia clínica y el consenso de expertos.(25)
La terapia depende de la presentación clínica y el estado hemodinámico del paciente. En pacientes estables, las modalidades de tratamiento incluyen bloqueadores beta cardioselectivos e inhibidores de la ECA durante un período corto de alrededor de 3 a 6 meses. Se recomiendan estudios de imágenes en serie para determinar las anomalías del movimiento de la pared y la fracción de eyección ventricular, y así poder evaluar la progresión o la mejoría.(25,33,34)
Aquellos con hemodinámica inestable, o que presentan choque cardiogénico en ausencia de obstrucción del flujo de salida del ventrículo izquierdo, deben ser tratados con inotrópicos. Como la milrinona actúa por medio de la inhibición de la fosfodiesterasa tipo 3, y por tanto, es un inótropico no catecolaminérgico, podría considerarse como mejor alternativa que otros, dada la fisiopatología subyacente del ST.(34) También existen experiencias positivas con Levosimedan, un inodilatador que actúa aumentando la sensibilización al calcio de la troponina C.(35) Como alternativa, los pacientes que no responden, pueden obtener un mayor beneficio del apoyo hemodinámico mecánico con una bomba de globo intraaórtica o, en raras ocasiones, con dispositivos de asistencia del ventrículo izquierdo.(6, 24, 36)
El caso presentado se trató inicialmente con adrenalina en infusión continua dada su situación de inestabilidad hemodinámica. Cuando fue sospechado el diagnóstico de takosubo se trazó la estrategia de comenzar con milrinona y suspender la primera. Este cambio fue bien tolerado y el tratamiento inotrópico pudo ser suspendido a las 48 horas.
El pronóstico del ST en la mayoría de los pacientes con tratamiento es bueno, especialmente cuando se maneja con equipo profesional coordinado. La recuperación rápida de la función cardíaca normal en la mayoría de los casos es la regla.(3, 5, 25)
Sin embargo, algunos pacientes con ST pueden tener un deterioro funcional y sintomático persistente, así como eventos importantes recurrentes. Aquellos que son admitidos con síntomas de insuficiencia cardíaca descompensada, tienen un peor pronóstico, incluso después de que la función sistólica del VI se haya recuperado en gran medida. O sea, la gravedad de la afectación cardíaca se correlaciona con un peor pronóstico. Se han descrito alteraciones de la mecánica cardíaca y fibrosis difusa después de la fase aguda, lo que sugiere que un subgrupo de pacientes podría caracterizarse por una recuperación incompleta.(37)
Se concluye que el ST es infrecuente en la edad pediátrica, por tanto, puede presentarse como una forma grave y no ser reconocido, trayendo implicaciones pronósticas. Los pacientes con insuficiencia cardíaca aguda sin una causa aparente, deben ser interrogados buscando posibles desencadenantes de estrés, y explorados con ecocardiografía de urgencia, entre otros exámenes, para descartar esta rara y peligrosa entidad.
Conflicto de intereses
Los autores declaran que no tienen conflicto de intereses.
Contribuciones de los autores
Conceptualización: Ariel Uriarte Méndez.
Investigación: Ariel Uriarte Méndez, Nancy González Vale, Lisandra Muñoz López.
Visualización: Nancy González Vale, Lisandra Muñoz López .
Redacción del borrador original: Lisandra Muñoz López, Nancy González Vale.
Redacción, revisión y edición: Ariel Uriarte Méndez.
Financiacion:
Hospital Pediátrico Universitario Paquito González Cueto. Cienfuegos.
REFERENCIAS BIBLIOGRÁFICAS
- Dote K, Sato H, Tateishi H, Uchida T, Ishihara M. Myocardial stunning due to simultaneous multivessel coronary spasm: a review of 5 cases. J Cardiol 1991(accedido el 17-10-22); 21: 203-214. Disponible en: https://eurekamag.com/research/040/764/040764894.php
- Ghadri JR, Wittstein IS, Prasad A, Sharkey S, Dote K, Akashi YJ, et al. International Expert Consensus Document on Takotsubo Syndrome (Part I): Clinical Characteristics, Diagnostic Criteria, and Pathophysiology. Eur Heart J. 2018;39(22):2032-2046. doi: 10.1093/eurheartj/ehy076.
- Y-Hassan S, Tornvall P. Epidemiology, pathogenesis, and management of takotsubo syndrome. Clin Auton Res. 2018;28(1):53-65. doi: 10.1007/s10286-017-0465-z.
- Gupta S, Gupta MM. Takotsubo syndrome. Indian Heart J. 2018 ;70(1):165-174. doi: 10.1016/j.ihj.2017.09.005.
- Lyon AR, Citro R, Schneider B, Morel O, Ghadri JR, Templin C, Omerovic E. Pathophysiology of Takotsubo Syndrome: JACC State-of-the-Art Review. J Am Coll Cardiol. 2021;77(7):902-921. doi: 10.1016/j.jacc.2020.10.060.
- Singh T, Khan H, Gamble DT, Scally C, Newby DE, Dawson D. Takotsubo Syndrome: Pathophysiology, Emerging Concepts, and Clinical Implications. Circulation. 2022;145(13):1002-1019. doi: 10.1161/CIRCULATIONAHA.121.055854.
- Sendi P, Martinez P, Chegondi M, Totapally BR. Takotsubo cardiomyopathy in children. Cardiol Young. 2020;30(11):1711-1715. doi: 10.1017/S1047951120002632.
- Bermúdez Yera GJ, Chaljub Bravo E, López de la Cruz Y, Verga Fleites LF, Viñales Torres A, Fuentes Herrera L. Síndrome de Takotsubo con disfunción grave de ventrículo izquierdo en el postoperatorio de reemplazo valvular mitral. Cor Salud 2019 (accedido el 03-10-2022);11(3):263-267. Disponible en: http://www.revcorsalud.sld.cu/index.php/cors/article/view/495/1020
- Goire Guevara G, Salas Fabré A, Oliva Peña S, Arias Otamendy Y, Camejo Santa Cruz Pacheco IA, Knight Fernández Y, et al. Síndrome de Takotsubo como forma de presentación de síndrome coronario agudo complicado. Revista Cubana de Cardiología y Cirugía Cardiovascular 2019 (accedido el 03-10-2022);25(4). Disponible en: https://www.medigraphic.com/cgibin/new/resumen.cgi?IDARTICULO=96513
- Prasad A, Lerman A, Rihal CS. Apical ballooning syndrome (Tako-Tsubo or stress cardiomyopathy): a mimic of acute myocardial infarction. Am Heart J. 2008;155(3):408-17. doi: 10.1016/j.ahj.2007.11.008.
- Lyon AR, Bossone E, Schneider B, Sechtem U, Citro R, Underwood SR, Sheppard MN, Figtree GA, Parodi G, Akashi YJ, Ruschitzka F, Filippatos G, Mebazaa A, Omerovic E. Current state of knowledge on Takotsubo syndrome: a Position Statement from the Taskforce on Takotsubo Syndrome of the Heart Failure Association of the European Society of Cardiology. Eur J Heart Fail. 2016;18(1):8-27. doi: 10.1002/ejhf.424.
- Kandah F, Deol T, Dhruva P, Chandler Z, Musa T, Velarde G. A Case of Postpartum Takotsubo (Stress) Cardiomyopathy. Case Rep Cardiol. 2022;2022:4739742. doi: 10.1155/2022/4739742.
- Ruiz P, Gabarre P, Chenevier-Gobeaux C, François H, Kerneis M, Cidlowski JA, Oakley RH, Lefèvre G, Boissan M. Case report: Changes in the levels of stress hormones during Takotsubo syndrome. Front Cardiovasc Med. 2022;9:931054. doi: 10.3389/fcvm.2022.931054.
- D'Agostino M, Giallauria F, Montuori C, Farina F, Maresca L, Mancini M, Torella G, Del Forno D, Aurino S, Chieffo C, Vigorito C. Sindrome di Takotsubo nel puerperio: caso clinico [Takotsubo syndrome in a young woman during puerperium: case report]. Monaldi Arch Chest Dis. 2011;76(2):88-92. Italian. doi: 10.4081/monaldi.2011.195.
- Haslam NR, George N, Cubas G, Trainer C, Herrey AS. Reverse Takotsubo cardiomyopathy after intravenous glycopyrrolate administration postpartum. Br J Anaesth. 2019;123(5):e515-e517. doi: 10.1016/j.bja.2019.08.007.
- Sagray E, Johnson JN, Anderson JH. Dobutamine-induced Takotsubo syndrome in a paediatric heart transplant patient. Cardiol Young. 2022:1-3. doi: 10.1017/S1047951122002311.
- Takamizawa K, Ono S, Saito N, Ueda H. Takotsubo cardiomyopathy in a child with single-ventricle disease. Cardiol Young. 2022:1-3. doi: 10.1017/S1047951122001378.
- Hernandez LE. Takotsubo cardiomyopathy: how much do we know of this syndrome in children and young adults? Cardiol Young. 2014;24(4):580-92. doi: 10.1017/S1047951114000080.
- Schneider B, Sechtem U. Influence of Age and Gender in Takotsubo Syndrome. Heart Fail Clin. 2016;12(4):521-30. doi: 10.1016/j.hfc.2016.06.001.
- Topal Y, Topal H, Doğan C, Tiryaki SB, Biteker M. Takotsubo (stress) cardiomyopathy in childhood. Eur J Pediatr. 2020;179(4):619-625. doi: 10.1007/s00431-019-03536-z.
- Urbinati A, Pellicori P, Guerra F, Capucci A, Clark AL. Takotsubo syndrome in the paediatric population: a case report and a systematic review. J Cardiovasc Med (Hagerstown). 2017;18(4):262-267. doi: 10.2459/JCM.0000000000000446.
- Sepulveda SE, Medina MJ, Waquin C, Balestrini M, Salgado G. Síndrome de Takotsubo en un lactante con hiponatremia grave. Rev. Argent. Cardiol. 2019 (accedido el 04-10-2022); 87(6). Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S1850-37482019000600502
- Quiroz-Zegarra PP, Talledo-Paredes L, Skraboja-Crespo A. Cardiomiopatía de TakoTsubo en una niña de 3 años poscirugía cardíaca. Rev Ecocar Pract (RETIC).2018 (accedido el 04-10-2022);1(2): 47-50. Disponible en: https://imagenretic.org/RevEcocarPract/article/view/110
- Matta A, Delmas C, Campelo-Parada F, Lhermusier T, Bouisset F, Elbaz M, Nader V, Blanco S, Roncalli J, Carrié D. Takotsubo cardiomyopathy. Rev Cardiovasc Med. 2022;23(1):38. doi: 10.31083/j.rcm2301038.
- Ahmad SA, Brito D, Khalid N, Ibrahim MA. Takotsubo Cardiomyopathy. In: StatPearls [Internet]. Treasure Island (FL): Stat Pearls Publishing; 2022. Accedido el 04-10-2022). Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK430798/
- Okura H. Update of takotsubo syndrome in the era of COVID-19. J Cardiol. 2021;77(4):361-369. doi: 10.1016/j.jjcc.2020.10.004.
- Hafeez Y, Gala K. Mid-Ventricular Takotsubo Cardiomyopathy. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 (accedido el 03-10-2022). Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK557506/
- Laumer F, Di Vece D, Cammann VL, et al. Assessment of Artificial Intelligence in Echocardiography Diagnostics in Differentiating Takotsubo Syndrome From Myocardial Infarction. JAMA Cardiol. 2022;7(5):494–503. doi:10.1001/jamacardio.2022.0183.
- Redfors B, Jha S. Thorleifsson S. Jernberg T, Angerås O, Frobert O. et al. Short and LongTerm Clinical Outcomes for Patients With Takotsubo Syndrome and Patients With Myocardial Infarction: A Report From the Swedish Coronary Angiography and Angioplasty Registry. Journal of the American Heart Association. 2021 (accedido el 12-10-2022);10:e017290. Disponible en: https://doi.org/10.1161/JAHA.119.017290
- Rawish E, Stiermaier T, Santoro F, Brunetti ND, Eitel I. Current Knowledge and FutureChallenges in Takotsubo Syndrome: Part 1. Pathophysiology and Diagnosis. J. Clin. Med. 2021(accedido el 12-10-2022); 10(3): 479. Disponible en: https://doi.org/10.3390/jcm10030479
- Jensch PJ, Stiermaier T, Eitel I. Takotsubo Syndrome-Is There a Need for CMR? Curr Heart Fail Rep. 2021;18(4):200-210. doi: 10.1007/s11897-021-00518-x.
- Zghyer F, Botheju WSP, Kiss JE, Michos ED, Corretti MC, Mukherjee M, Hays AG. Cardiovascular Imaging in Stress Cardiomyopathy (Takotsubo Syndrome). Front Cardiovasc Med. 2022;8:799031. doi: 10.3389/fcvm.2021.799031.
- Madias JE. Takotsubo Cardiomyopathy: Current Treatment. J Clin Med. 2021;10(15):3440. doi: 10.3390/jcm10153440.
- Pahuja KH, Wasef N, Hasan S, Fatima T, Hamilton S, Seelagy M. Successful Management of Hemodynamically Unstable Takotsubo Cardiomyopathy With Milrinone. Cureus. 2022;14(8):e27820. doi: 10.7759/cureus.27820.
- Jaguszewski MJ, Gasecka A, Hering D, Filipiak KJ, Szarpak L, Fijałkowski M, Gruchała M. Levosimendan improves the acute course of takotsubo syndrome: a pooled analysis. ESC Heart Fail. 2021;8(5):4360-4363. doi: 10.1002/ehf2.13486
- Medina de Chazal H, Del Buono MG, Keyser-Marcus L, Ma L, Moeller FG, Berrocal D, Abbate A. Stress Cardiomyopathy Diagnosis and Treatment: JACC State-of-the-Art Review. J Am Coll Cardiol. 2018;72(16):1955-1971. doi: 10.1016/j.jacc.2018.07.072.
- Arcari L, Musumeci MB, Stiermaier T, El-Battrawy I, Möller C, Guerra F, Novo G, Mariano E, Limite LR, Cacciotti L, Semeraro R, Volpe M, Romeo F, Caldarola P, Thiele H, Akin I, Brunetti ND, Eitel I, Santoro F. Incidence, determinants and prognostic relevance of dyspnea at admission in patients with Takotsubo syndrome: results from the international multicenter GEIST registry. Sci Rep. 2020;10(1):13603. doi: 10.1038/s41598-020-70445-9.