INTRODUCCIÓN
La compresión extrínseca de la vía biliar principal (VBP) es una complicación no frecuente de la litiasis vesicular. Esto se puede asociar o no a una fístula colecistocoledociana, con la presencia de dolor e ictericia. Inicialmente esta enfermedad fue descrita en 1902 por Kher, luego en 1908 por Ruge, pero fue el Dr. Pablo Luis Mirizzi quien dedicó gran parte de sus esfuerzos a la mejor comprensión de esta entidad que hoy lleva su nombre.(1)
Se refiere que el Síndrome de Mirizzi (SM) está presente solo en el 0,1 % de los pacientes con enfermedad biliar y en el 1 % de los enfermos con colelitiasis.(2) La compresión de la VBP provoca un cuadro de íctero obstructivo, que en los casos más grave llega a la fístula colecistocoledociana con o sin íleo biliar. Se han ideado varias clasificaciones para esta enfermedad:
- McSherry (1982): Tipo I: Compresión extrínseca de la vía biliar; y Tipo II: Compresión extrínseca asociada a fístula colecistocoledociana.
- Starling subdividió el tipo I en: IA cuando el conducto cístico corre paralelo a la VBP y se encuentra obstruido por litos; y tipo IB en presencia de cístico corto, obstruido por litos pero no existe fístula.
- Csendes (1989): Tipo I: compresión sin fístula; Tipo II: Fístula colecistocoledociana menor del 33 % de la pared del árbol biliar extrahepático; Tipo III: Fístula entre 33 y el 66 % de la pared del árbol biliar extrahepático; y Tipo IV: Compromiso mayor del 66 % de la pared del árbol biliar extrahepático.(1,2)
A partir del 2008, para una mejor comprensión del SM, se emplea la clasificación de Csendes y Beltrán: Tipo I: Compresión extrínseca de la VBP por el lito; Tipo II: Afectación de 1/3 de la circunferencia de la VBP; Tipo III: Afectación de 2/3 de la circunferencia de la VBP; Tipo IV: Afectación de toda la circunferencia de la VBP; Tipo V.A: Cualquiera de las anteriores sin íleo biliar; y Tipo V.B: Cualquiera de las anteriores con íleo biliar.(3,4)
A pesar de los avances de la ciencia y la tecnología, así como el mayor conocimiento en cuanto a la fisiopatología de esta afección, aún representa un reto al momento de su diagnóstico, y más aún la solución definitiva de la enfermedad. En el caso en cuestión, se identificó en el período transoperatorio que el paciente era portador de un SM grado IV según la clasificación actual.
PRESENTACIÓN DEL CASO
Se presenta el caso de un paciente masculino de 64 años de edad, con antecedentes de salud, atendido en servicio de Gastroenterología de otro centro asistencial debido a historia de íctero obstructivo, fluctuante y pérdida de peso de aproximadamente un año de evolución; allí se le intentó realizar colangiografía retrógrada endoscópica (CPRE), la cual informó papila duodenal engrosada con áreas de infiltración tumoral, sin que se lograra canularla. De manera que fue remitido a servicio de Cirugía General del Hospital Clínico-Quirúrgico Hermanos Ameijeiras, de La Habana, con diagnóstico presuntivo de tumor periampular.
Ya en esta institución, se le realizó tomografía axial computarizada que informó: Ligera a moderada dilatación de vías biliares intra y extrahepáticas, y conducto hepático común de 13 mm; vesícula biliar tabicada irregular con paredes engrosadas, y por su posición medial, impresionaba compresión de la vía biliar externa; imagen sacular quística hacia la pared anterior vesicular que comunicaba con su luz el aumento de la densidad de la grasa perivesicular.
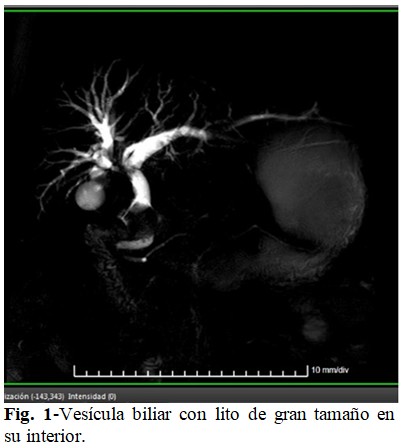
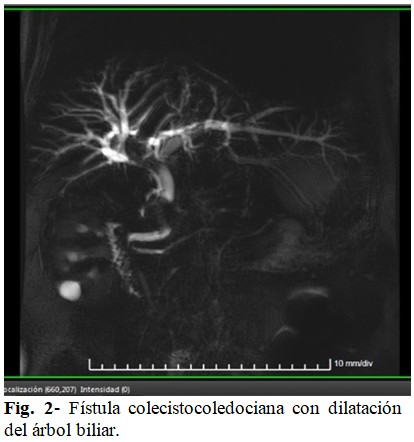
Debido a los hallazgos tomográficos se decidió realizar colangiorresonancia (Fig. 1 y Fig. 2) que informó las observaciones siguientes:
Hepatomegalia difusa asociada a ligera dilatación de vías biliares intrahepáticas de predominio izquierdo con 12 mm de longitud; y el hepático común 14 mm. En la colangiorresonancia radial, defecto de lleno entre el colédoco y el hepático común, tal vez en relación con los grandes litos que ocupan la vesícula y el cístico con fístula colecistocoledociana. A pesar de la compresión, se evidenciaba paso de bilis al colédoco distal que desembocaba a nivel de la ampolla de Váter.
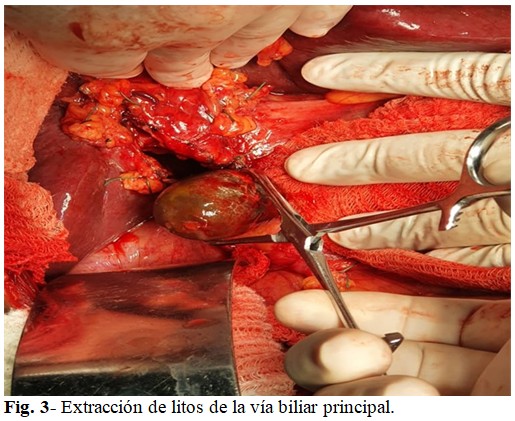
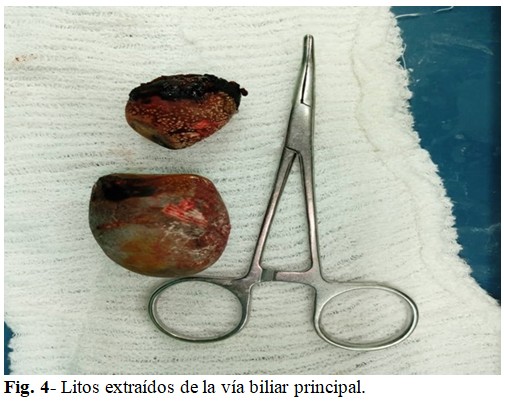
Se repitió el examen endoscópico, el cual no demostró la infiltración tumoral antes descrita, y se decidió entonces tratamiento quirúrgico. Se realizó laparotomía subcostal derecha, que evidenció vesícula biliar rudimentaria, con presencia de fístula colecistocoledociana y dos grandes litos en el interior de la vía biliar (Fig. 3), compatible con diagnóstico de Síndrome de Mirizzi grado IV. Se realizó colecistectomía, extracción de litos (Fig. 4), exploración y lavado de la VBP, así como hepaticoyeyunostomía en Y de Roux. Se colocó drenaje en espacio subhepático.
DISCUSIÓN
Se ha documentado que el SM es más frecuente en el sexo femenino (50 al 77 %), pero sin predilección por razas. Habitualmente las manifestaciones clínicas están dadas por un íctero obstructivo intermitente, asociado a dolor abdominal en hipocondrio derecho y fiebre, el resto de las ocasiones la clínica no es del todo específica. En los casos más graves de la enfermedad se describen incluso cuadros de pancreatitis.(5,6)
Los estudios preoperatorios incluyen pruebas de función hepática, cuyos resultados estarán dados por el grado de severidad de la afección. Aún en la actualidad, el diagnóstico preoperatorio de SM constituye un reto, y la ecografía abdominal es un estudio con baja sensibilidad para el diagnóstico. La CPRE y la colangiorresonancia son los medios diagnósticos ideales, aunque en el caso presentado la CPRE no fue conclusiva.(6,7,8)
El tratamiento quirúrgico es el único que brinda una solución definitiva a esta enfermedad. Se describen como vías de abordaje la cirugía mínimamente invasiva y la convencional. En el caso de SM grado I, se prefiere la cirugía mínimamente invasiva para la realización de la colecistectomía. En el caso de SM grado II, también se emplea la cirugía laparoscópica, aunque con una tasa de conversión a cirugía convencional entre el 37-78 %. En caso de grado III, la vía de abordaje es la cirugía convencional. Se describe la realización de colecistectomía parcial y cierre del defecto de la VBP, donde se utilizan colgajos de la bolsa de Hartmann vesicular. Cuando no es posible desde el punto de vista técnico, está indicada la confección de una hepaticoyeyunostomía en Y de Roux.(9) En pacientes con SM grado IV está indicada la colecistectomía convencional, seguida de la derivación bilioentérica. En el grado V.A se realiza separación de la fístula de la víscera afectada, seguido del cierre del defecto de la pared de la víscera y se completa el tratamiento con colecistectomía total o subtotal. En caso de grado V.B se preconiza el tratamiento en dos momentos. Inicialmente se realiza el tratamiento del íleo biliar, y en un segundo momento se practicará la colecistectomía y reparación de la fístula bilioentérica.(10) Algunos autores han enfatizado en la utilidad de las técnicas robóticas.(11)
Hirofumi Sato y colaboradores hacen especial hincapié en la importancia del diagnóstico preoperatorio del SM, con el objetivo de evitar la lesión en la vía biliar, ya de por sí dañada. Cuando no es posible establecer el diagnóstico preoperatorio, estas lesiones alcanzan incluso el 17 %.(12) La presencia de fístula bilioentérica está condicionada, además de la compresión extrínseca de la VBP, por la demora en el tratamiento definitivo. La fístula colecistoentérica se reporta aproximadamente entre el 2 a 5 % de los pacientes con litiasis vesicular.(13)
El SM es una enfermedad rara de la vía biliar cuyo tratamiento es quirúrgico. La vía laparoscópica para la realización de la colecistectomía es la de elección para casos grado I y casos seleccionados grado II. La colecistectomía y derivación bilioentérica (hepaticoyeyunostomía) es el tratamiento para el resto de los casos.
Conflicto de intereses:
Los autores declaran no tener conflictos de intereses.
Contribución de los autores:
Conceptualización: Miguel Licea Videaux
Curación de datos: Iván Ulises Palacios Morejón
Análisis formal: Orlando Zamora Santana
Adquisición de fondos: Miguel Licea Videaux, Richard Juan Chacón Melcón
Investigación: Miguel Licea Videaux
Metodología: Jose Luis González González
Administración del proyecto: Richard Juan Chacón Melcón
Supervisión: Orlando Zamora Santana, Jose Luis González González
Redacción – borrador original: Miguel Licea Videaux, Iván Ulises Palacios Morejón
Redacción – revisión y edición: Orlando Zamora Santana, Jose Luis González González
Financiación:
Ninguna.