INTRODUCCIÓN
Las enfermedades de las estructuras del soporte dentario constituyen uno de los problemas a los que se enfrenta usualmente el odontólogo; entre ellas se encuentra la periodontitis crónica, la cual es destructiva, infecciosa y multifactorial.1 En realidad es consecuencia de una interacción no adecuada entre la microflora oral y los mecanismos defensivos del huésped.2
En el transcurso de esta enfermedad el equilibrio se rompe a favor de la reabsorción, lo que ocasiona disminución en la altura del hueso alveolar, por lo que decimos que se producen cambios en la arquitectura del soporte óseo dentario que pueden ocasionar la movilidad y pérdida definitiva del diente, de no tratarse oportunamente.3
La reparación de los tejidos periodontales que se obtiene con el empleo de la terapia convencional (raspado y alisado radicular) consiste generalmente en la formación de un epitelio de unión largo, que se debe a que en el proceso de cicatrización el tejido epitelial evita la reinserción de las fibras del tejido conjuntivo gingival sobre el cemento radicular y por lo tanto la regeneración del desmodonto. Con la finalidad de evitar la formación de esta cicatrización de tipo reparativa, se ha propuesto el procedimiento conocido como regeneración tisular guiada (RTG), concepto basado no solo en la reparación de los defectos periodontales, sino también en la regeneración de los tejidos de soporte perdidos.2,4,5
Desde la hipótesis originada por A.H. Melcher en 1976 hasta la actualidad, todos los estudios realizados y los trabajos publicados demuestran que el principio biológico básico que regula la RTG es el hecho de evitar de algún modo la colonización del coágulo por parte de las células epitelio-conectivas, mediante una barrera. Este será repoblado entonces solo por células mesenquimáticas pluripotenciales indiferenciadas. El mandato impartido por el código genético dictará las diferenciaciones celulares, transformando ese coágulo, mantenido y protegido en el interior de un espacio, en tejido óseo.6,7
La asociación de barreras de membrana y materiales de injerto óseo de diversa naturaleza es la base de la mayoría de las terapias regenerativas usadas hoy en día. Las membranas pueden clasificarse en reabsorbibles y no reabsorbibles.8,9
La RTG constituye una terapia predecible, por ello el objetivo de este estudio es determinar los resultados clínicos obtenidos mediante su aplicación para el tratamiento de defectos óseos.
MÉTODOS
Se realizó un estudio de intervención cuasi-experimental de tipo antes y después en un universo constituido por los pacientes que acudieron a la consulta de periodoncia del Hospital General Universitario Dr. Gustavo Aldereguía Lima, de Cienfuegos con periodontitis crónica del adulto, en el período comprendido desde mayo del 2014 a mayo del 2016. Como criterio de inclusión se consideró: la edad a partir de 20 años, el tipo de pérdida ósea producida por la enfermedad periodontal debía ser vertical, no presentar ninguna enfermedad sistémica, ni ser fumadores y manifestar conformidad para participar en la investigación. La muestra quedó constituida por 35 pacientes en los que se detectaron 42 defectos óseos.
Los parámetros clínicos que se midieron antes y después del proceder quirúrgico fueron: la profundidad al sondaje, el nivel de inserción de la encía marginal y el nivel óseo.
Para la medición de las variables profundidad del sondaje y nivel de inserción de la encía marginal el instrumento que se utilizó fue la sonda periodontal de Williams con el fin de buscar la uniformidad en los datos. En cuanto al nivel óseo el resultado se evaluó a través de radiografías periapicales antes y después, usando una regla milimetrada.
Los biomateriales utilizados fueron: membrana reabsorbible de colágeno Collagene AT®, de origen equino y como sustituto óseo, el Bio-Oss®, mineral de hueso natural de origen bovino en forma de gránulos de hueso esponjoso.
La técnica quirúrgica consistió en un colgajo periodontal a cielo abierto donde se realizó incisión intrasulcular, decolado del mucoperiostio, preparación de la superficie radicular mediante raspado y alisado, así como desbridamiento del defecto hasta obtener superficies limpias. Se colocó el injerto óseo previa humectación con la sangre del paciente o con suero fisiológico. Posteriormente la membrana en forma de triángulo se posicionó con la base hacia el defecto, teniendo en cuenta que la misma sobrepasara los límites de este en 2-3 mm, apoyándose en hueso sano. Por último se realizó la sutura del colgajo y se orientó a los pacientes acerca de los cuidados posoperatorios, incluyendo el uso de antibióticoterapia: amoxicilina (250 mg) 1 tableta cada ocho horas durante siete días y antiinflamatorio no esteroideo: ibuprofeno (400 mg) 1tab cada 8 h o dipirona (300 mg) por 3 o 4 días. En los casos de alergia a la penicilina se indicó azitromicina (500 mg) 1tableta diaria por tres días.
Los resultados se presentan en tablas y gráficos mediante números absolutos y porcentaje.
La investigación fue aprobada por el consejo científico de la institución.
RESULTADOS
En los pacientes seleccionados para el estudio, el sexo femenino resultó mayor portador de periodontitis crónica del adulto (68,6 %) y en las edades de 35 a 59 años, con un 82,9 %. Los molares superiores derechos e izquierdos mostraron la mayor cantidad de defectos óseos con 33 y 26 % respectivamente (sextantes I y III).
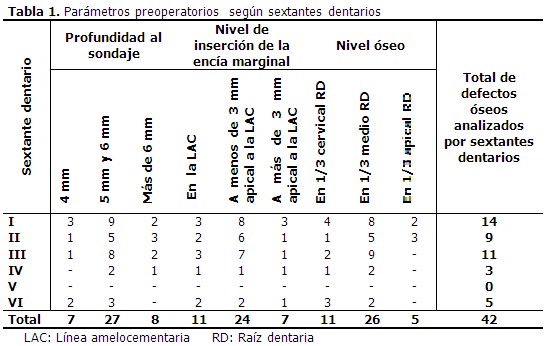
En los parámetros preoperatorios predominaron los defectos óseos con una profundidad al sondaje entre 5 y 6 mm; la encía marginal con inserción a menos de 3 mm de la línea amelocementaria (LAC) y el nivel óseo ubicado en el tercio medio de la raíz dentaria. (Tabla 1).
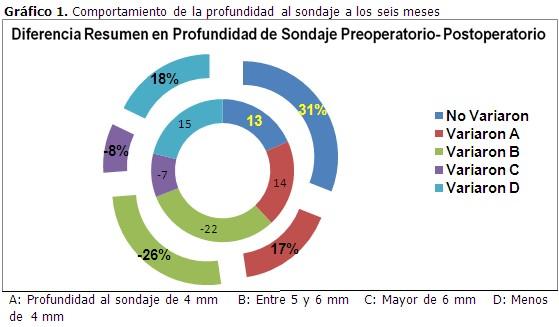
A los seis meses de realizada la cirugía fueron evaluados nuevamente los parámetros. En cuanto a la profundidad al sondaje se observó un desplazamiento favorable, lo cual representa que en el 69 % de los defectos mejoró esta variable. (Gráfico 1).
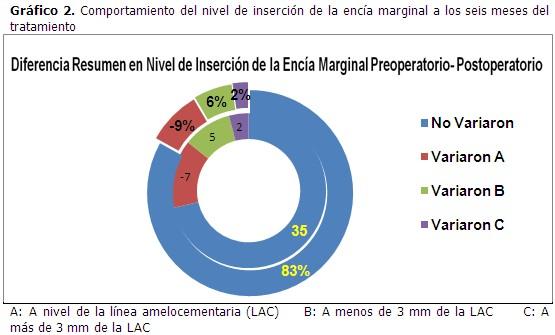
El nivel de inserción de la encía marginal disminuyó discretamente en el 17 % de las lesiones (lo que es consecuencia del colgajo de espesor total), en 5 de las lesiones se disminuyó el nivel de inserción a menos de 3 mm de la LAC (6 %) y solo en dos defectos se varió hasta sobrepasar los 3 mm (2 %). (Gráfico 2).
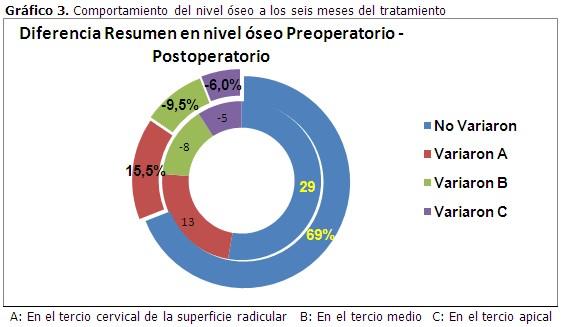
Al comprobar radiográficamente se apreció que el grupo A (nivel óseo en tercio cervical de la raíz) se incrementó en 13 defectos, los cuales antes del tratamiento pertenecían a los grupos B y C (nivel óseo en tercio medio y en tercio apical); lo que representa que el 31 % de las lesiones variaron en cuanto a su ubicación. En las que no variaron de grupo (69 %), también se evidenció alguna recuperación del hueso perdido demostrándose con ello la presencia de relleno óseo. (Gráfico 3).
DISCUSIÓN
El éxito de los procedimientos de RTG debe ser apreciado por la mejoría de los parámetros clínicos utilizados para evaluar la enfermedad periodontal. La regeneración no es posible en todos los sitios que han perdido inserción; debe cumplir una serie de requisitos topográficos: la pérdida de inserción horizontal no es regenerable, sin embargo, la regeneración de defectos verticales infraóseos es posible y deseable; a pesar de que con la disminución del número de paredes del defecto se hace más difícil la obtención de resultados satisfactorios.10,11
La literatura científica a través de los años muestra variaciones en lo referente a la aplicación de esta técnica. Es así que se han reportado ganancias de inserción tan altas como de 5,3 mm a muy bajas como de 0, 6 mm.10 Por lo tanto, es de suma importancia considerar que existen diversos factores que tienen influencia en los resultados de los procedimientos regenerativos, entre ellos se encuentran: la selección correcta del paciente y su actitud ante la higiene oral y en los cuidados posoperatorios, la morfología del defecto a tratar, la minuciosidad de la técnica quirúrgica, la estabilidad del coágulo de sangre y de la herida periodontal en general. El control sobre estos factores determina que los resultados clínicos sean satisfactorios.5,12
En este estudio los valores del sondaje decrecieron y se evidenció relleno óseo, independientemente de la ligera disminución del nivel de inserción de la encía marginal, lo que hace coincidir la investigación con otras realizadas anteriormente.13-16
Los parámetros clínicos obtenidos avalan la efectividad de este procedimiento y su predictibilidad, así como la posibilidad de elegirlo entre otras opciones de tratamiento.