INTRODUCCIÓN
El síndrome de encefalopatía posterior reversible (PRES, por su sigla en inglés) es un síndrome clínico-radiológico descrito inicialmente por Hinchey et al. en 1996 en una serie de 15 pacientes con diferentes enfermedades y manifestaciones clínicas quienes presentaron lesiones encefálicas reversibles en las regiones posteriores.(1)
Se caracteriza por presentarse como un síndrome clínicamente heterogéneo en el cual se puede lograr la reversión completa de la sintomatología y de las lesiones cerebrales cuando el tratamiento se instaura de forma oportuna. Cursa con síntomas agudos o subagudos que incluyen cefalea intensa, crisis epilépticas, alteraciones visuales y cambios en el nivel de conciencia. Estos síntomas suelen aparecen en el contexto de una emergencia hipertensiva.(2,3)Esta última se define como la elevación severa de la presión arterial (PA), con cifras superiores a 180/120 mmHg y acompañadas de daño en órgano blanco o empeoramiento de este si ya existía.(3,4)
La incidencia de hospitalizaciones por PRES se estima en 2,7/100 000 habitantes,(5, 6)con una presentación en mujeres (3,7/100.000) que supera el doble de la que ocurre en los hombres (1,6/100.000), lo que se relaciona con los trastornos hipertensivos del embarazo y la mayor prevalencia femenina de enfermedades autoinmunes asociadas al PRES como el lupus eritematoso sistémico (LES). La edad media en el momento del diagnóstico es de 57 años.(5)
Aunque el PRES es un trastorno cada vez más reconocido y con un amplio espectro clínico de síntomas y desencadenantes establecidos, aún sigue siendo poco entendido en cuanto a su fisiopatología, y en muchas circunstancias es infradiagnosticado. Por tales razones se decidió la presentación de este caso.
PRESENTACIÓN DEL CASO
Paciente de 58 años de edad, del color de la piel blanca, de procedencia urbana, universitario, con antecedentes patológicos personales de diabetes mellitus tipo 2 desde hacía diez años, para lo cual llevaba tratamiento regular con metformina (500 mg) 1 tableta cada 12 horas e hipertensión arterial hacía siete años, tratada con captopril 25 mg 1 tableta cada 12 horas, ambas enfermedades con mal control.
Acudió al Servicio de Urgencias del Hospital General Universitario Dr. Gustavo Aldereguía Lima, porque 15 días antes comenzó con un cuadro de cefalea intensa holocraneana, asociado con contractura muscular del cuello, que se repitió en múltiples ocasiones. Además, refirió fotofobia, somnolencia y desorientación temporo-espacial.
El examen físico del paciente reveló cifras de presión arterial de 220/ 130 mmHg, por lo que se interpretó como una emergencia hipertensiva, con lesión del encéfalo como órgano diana, se realizó neuroimagen, a través de una angiorresonancia magnética nuclear de cráneo que informó lo siguiente:
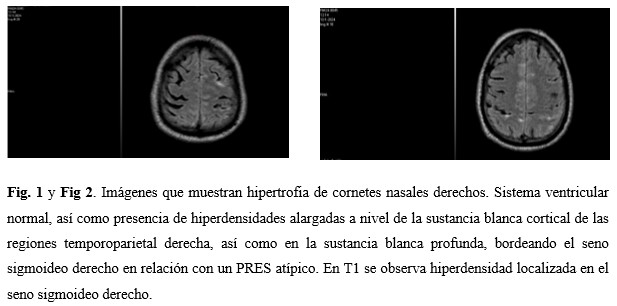
Se realizó estudio en equipo SIEMENS de 0,35 tesla, realizando secuencias T2 Flair axial, T1 se axial, T2 tse axial, T2 tse sagital, cuyos hallazgos fueron: hipertrofia de cornetes nasales derechos. Sistema ventricular normal. Llama la atención a nivel de la sustancia blanca cortical de las regiones temporoparietal derecha, la presencia de hiperdensidades alargadas, así como en la sustancia blanca profunda, bordeando el seno sigmoideo derecho en relación con un PRES atípico. En T1 se observa hiperdensidad localizada en el seno sigmoideo derecho y en la confluencia de los transversos en la línea media, no siendo estos signos concluyentes de trombosis del seno. La angiovenosa no muestra alteraciones. (Fig. 1 y Fig. 2).
El paciente se trasladó a la Unidad de Cuidados Intensivos, con reporte de grave, donde recibió tratamiento con labetalol a dosis de 20 mg por hora, manitol 20 % a razón de 0,5g/Kg/ dosis, y furosemida 1,5 mg/Kg/ día. Al cuarto día de evolución se observó mejoría considerable del cuadro clínico, con recuperación del estado de consciencia y de orientación, alivio de la cefalea y de la fotofobia, por lo que fue trasladado al Servicio de Neurología del hospital. Evolucionó satisfactoriamente
DISCUSIÓN
Se presentó el caso de un paciente adulto joven que desarrolló un cuadro de encefalopatía posterior reversible en el curso de una emergencia hipertensiva. Desde la primera serie de casos descrita de esta entidad, se relacionó con la insuficiencia renal aguda, la hipertensión arterial, la eclampsia, y el uso de ciclosporinas, tacrolimús o interferón.(1) Posteriormente se ha asociado con otras condiciones clínicas como la sepsis, enfermedades autoinmunes sistémicas, trastornos hematológicos y etiologías iatrogénicas.(7) La distribución de las etiologías reportadas varía en función de la actividad del centro de procedencia de los pacientes.
Los síntomas se desarrollan rápidamente, con un pico medio de mayor severidad entre los 24 y los 48 años. Al menos una convulsión ocurre en el 70-87 % de los pacientes, es más frecuente en niños que en adultos.(6) Las alteraciones visuales son diferentes: ceguera cortical, hemianopsia lateral homónima, fotofobia, alucinaciones visuales, visión borrosa y amaurosis. Ocasionalmente se presenta con el síndrome de Balintque, que consiste en ataxia óptica, simultagnosia y apraxia de la mirada, relacionado con su predilección por las regiones parietales posteriores.(8)
La encefalopatía se manifiesta con disminución de la atención, enlentecimiento psicomotor o disfunción ejecutiva. En casos graves, puede alcanzar el estado de coma, especialmente si hay hipertensión intracraneal asociada. La cefalea suele ser generalizada y tiene un inicio gradual. Cuando se presenta en trueno debería sugerir un síndrome de vasoconstricción cerebral reversible asociado o una complicación hemorrágica. En menor medida, la PRES puede presentarse con náuseas, vómitos, deterioro motor y disfunción bulbar o de la columna vertebral. La presión arterial en el momento del diagnóstico es superior a 140/90 mmHg en el 78-86 % de los pacientes, con un valor sistólico medio entre 170 y 190 mmHg.(8,9) Estos elementos coinciden con las características clínicas y la forma de presentación del caso que se analiza en el presente artículo.
La resonancia magnética constituye la prueba de oro para el diagnóstico imagenológico de esta entidad, que permite observar edema vasogénico principalmente dentro de la sustancia blanca subcortical. También facilita la visualización de las lesiones corticales, que, en la mayoría de los pacientes, se solapan con las lesiones subcorticales.(9)
La región parieto-occipital es la más frecuentemente afectada, con preservación de las estructuras occipitales mediales. Otros sitios, frecuentemente afectados, incluyen la fisura frontal (58-77 %), a menudo adyacente a la fisura frontal superior, y la fisura cerebelosa (21-53 %), dentro de los ganglios basales (9-34 %) o a nivel del tronco encefálico (11-27 %). Sin embargo, la afectación de estos sitios suele ser concomitante con la región parieto-occipital.(10)
El edema vasogénico tiende a distribuirse en las áreas adyacentes a los vasos. Las lesiones pueden ser simétricas o asimétricas. Sin embargo, las lesiones estrictamente unilaterales son excepcionales. La PRES rara vez se extiende a la médula espinal en pacientes con edema del tronco encefálico.(9,10) El daño hemorrágico ocurre en el 5-32 % de los pacientes, entre ellas, la microhemorragia es la manifestación más frecuente, seguida del hematoma intraparenquimatoso o la hemorragia subaracnoidea.(10)
Algunos hallazgos atípicos han sido descritos en la resonancia, incluyendo la extensión de las lesiones a los ganglios basales, el tronco encefálico, y la sustancia blanca profunda. Además, en raras ocasiones, la condición puede ser unilateral, lo que requiere un alto nivel de sospecha. (10) En el paciente analizado, las lesiones se localizaron en la región temporo- parietal derecha, de forma unilateral, y se extendieron a la sustancia blanca profunda que bordea el seno sigmoideo derecho, lo que lo convierte en una presentación radiológica poco frecuente; sin embargo, fue posible establecer el diagnostico a partir de los elementos del cuadro clínico del paciente, sumado a los hallazgos imagenológicos y la respuesta al tratamiento.
No existen criterios diagnósticos validados para la PRES. El diagnóstico se realiza ante manifestaciones clínico-radiológicas compatibles y una etiología secundaria. La reversibilidad (parcial o completa) de las lesiones es un criterio esencial para el diagnóstico, pero no está disponible en el momento de la decisión clínica.
Fisiopatología
La PRES es secundaria a una disfunción de la autorregulación cerebral y/o endotelial. La hipótesis principal es que la hipertensión arterial supera el límite superior de autorregulación de las arteriolas cerebrales (presión arterial media 150-160 mmHg), causando hiperperfusión y edema vasogénico secundario. La autorregulación cerebral está bajo control simpático. Esto explicaría el daño preferencial a las regiones posteriores, que tienen una inervación simpática y una menor capacidad de autorregulación que las regiones anteriores. Los argumentos a favor de la hipótesis de la hiperperfusión son la alta frecuencia de hipertensión en el momento del diagnóstico y la mejoría del síndrome una vez instaurado el tratamiento antihipertensivo y el control gradual de las cifras de tensión arterial.(11)
Sin embargo, la hipótesis de la hiperperfusión es insuficiente, ya que la PRES puede desarrollarse con la presión arterial por debajo del límite superior de la autorregulación cerebral. Además, las imágenes de perfusión pueden mostrar hiperperfusión o hipoperfusión. La posible contribución de la hipoperfusión cerebral está respaldada por la distribución de las lesiones en los territorios vasculares vecinos y por la presencia de estenosis intracraneal y/o infartos cerebrales. También se plantea la hipótesis de que la exposición a agentes inmunosupresores o enfermedades sistémicas que aumentan la permeabilidad de la barrera hematoencefálica, pudiendo causar edema vasogénco sin aumentar la presión arterial.(12)
Tratamiento
El tratamiento de la PRES incluye el control de su etiología, de la presión arterial y asistir a las complicaciones neurológicas. Se sugiere normalizar la presión arterial durante 24 a 48 horas con tratamiento intravenoso. Algunos autores desaconsejan la nitroglicerina, que puede empeorar el edema vasogénico. Deben evitarse las reducciones rápidas (> del 25% en las primeras horas) y las fluctuaciones de la presión arterial, especialmente si se asocian a estenosis intracraneal.(12)
Se requiere manejo en un entorno especializado, con un 65-67 % de los pacientes que requieren hospitalización en cuidados intensivos/cuidados intensivos y un 18-39 % ventilación mecánica. El tratamiento quirúrgico puede ser necesario si la hipertensión intracraneal es refractaria al tratamiento médico. Los fármacos antiepilépticos no están indicados para la profilaxis, pero pueden utilizarse en la fase aguda y subaguda después de una convulsión. Los corticosteroides no forman parte del tratamiento de la PRES, pero pueden ser necesarios si se asocia a una enfermedad autoinmune.(13)
El paciente que se analiza requirió atención medica en unidad de cuidados intensivos, con antihipertensivos del grupo de los betabloqueadores, y medidas antiedema cerebral, con lo que se logró la reducción gradual y progresiva de las cifras de tensión arterial y la posterior recuperación del paciente, no fue necesario el uso de ventilación mecánica ni de tratamiento quirúrgico.
Pronóstico
El pronóstico a menudo se relaciona con las comorbilidades y la enfermedad subyacente (por ejemplo, cáncer). En pacientes con recuperación clínica, esta última ocurre en promedio 5-8 días después del diagnóstico. En estudios basados en datos administrativos, la mortalidad hospitalaria por PRES en adultos es del 2-4 %. Sus predictores son la edad avanzada, la sepsis, la insuficiencia renal aguda, el cáncer metastásico, el coma, la necesidad de ventilación mecánica y una complicación cerebral isquémica o hemorrágica. Las causas de muerte relacionadas con las formas graves de PRES son el estado epiléptico, la compresión del tronco encefálico, la hidrocefalia o la hemorragia intraparenquimatosa.(13)
Se espera una mejoría radiológica a los pocos días o semanas del tratamiento y, por lo general, ocurre después de la mejoría clínica. La reversibilidad de las lesiones se ha documentado ya al quinto día después del inicio de los síntomas, pero suele tardar más de una semana.(10) Las lesiones radiológicas de la PRES no siempre son completamente reversibles, con anomalías persistentes documentadas en el 26-43 % de los pacientes. Entre ellas se encuentran las secuelas de infarto o hemorragia, gliosis, necrosis laminar, esclerosis del hipocampo o atrofia cerebral.(9)
En un estudio de base administrativa, en pacientes con un seguimiento medio de 0,9 años después de un PRES, la incidencia de infarto cerebral fue de 4,0/100 años-persona y la incidencia de hemorragia intraparenquimatosa fue de 1,6/100 años-persona. En comparación con la población control, el riesgo de accidente vascular cerebral se duplicó durante el seguimiento.(13) El desarrollo de un PRES puede reflejar un mal control de los factores de riesgo vascular subyacentes, que no se tienen en cuenta en el ajuste. Por lo tanto, es importante monitorear y asegurar un buen control de los factores de riesgo vascular después de este tipo de eventos.
El síndrome de encefalopatía posterior reversible es una enfermedad inadvertida que requiere vigilancia estrecha y neuromonitoreo continuo. El tratamiento consiste en el control de la tensión arterial y el manejo farmacológico de las complicaciones. El conocimiento de esta enfermedad permite la sospecha e identificación temprana, que favorece el control de la causa asociada y permite la recuperación completa en la mayoría de los casos.
Conflicto de intereses
Los autores plantean que no presentan conflicto de intereses.
Contribuciones de los autores
Concpetualización: Juan Luis de Pazos Carrazana, Magdely Estévez González, Adrián
Alejandro Jorge Díaz, Beatriz de Pazos Castro.
Visualización: Magdely Estévez González, Adrián Alejandro Jorge Díaz.
Redacción del borrador original: Juan Luis de Pazos Carrazana, Beatriz de Pazos Castro.
Redacción, revision y edición: Juan Luis de Pazos Carrazana.
Financiación
Hospital General Universitario Dr. Gustavo Aldereguía Lima. Cienfuegos.
Referencias
1.Hinchey J, Chaves C, Appignani B, Breen J, Pao L, Wang A, et al. A Reversible Posterior Leukoencephalopathy Syndrome. N Engl J Med. 1996;334(8):494-500.
2.Rivarola K, Ortiz Galeano I. Terapéutica de la encefalopatía posterior reversible: una revisión sistemática. Medicina Clínica y Social[Internet]. 2021[citado 05/05/2025];5(2): 84-9. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=8648695.
3.Torres Zafra JF. Emergencias hipertensivas neurológicas Aproximación diagnóstica y terapéutica con base en imágenes por resonancia magnética. Acta Neurol Colomb. 2020; 36(2): 100-109.
4.Whelton PK, Carey RM, Aronow WS, Casey DE, Collins KJ, Him-melfarb CD, et al. Clinical Practice Guideline 2017 ACC / AHA / AAPA / ABC / ACPM / AGS / APhA / ASH / ASPC / NMA / PCNA Guideline for the prevention, detection, evaluation, and management of high blood pressure in adults A report of the American College of Cardiology / American Heart Association Task Force on Clinical Practice Guidelines. Hypertension. 2018;71(6):e13-e115.
5.Otitis OF, Patel SD, Anikpezie N, Hoffman H, Beutler T, Akano EO, et al. Disparidades demográficas en la incidencia, las características clínicas y el desenlace del síndrome de encefalopatía posterior reversible en los Estados Unidos. Neurology. 2023;101(15):e1554–e1559.
6.Nehme A, Touzé E. Encefalopatía posterior reversible. Neurología[Internet]. 2025[citado 23/0572024];25(1):1-8. Disponible en: https://doi.org/10.1016/S1634-7072(24)50007-1.
7.Geocadin RG. Posterior Reversible Encephalopathy Syndrome. N Engl J Med. 2023; 388(23):2171-78.
8.Pirola JP, Baenas DF, Haye Salinas MJ, Benzaquén NR, Colazo M, Borghi MV, et al. Posterior reversible leukoencephalopathy syndrome: Case series and review of the literature. Reumatol Clin[Internet]. 2020;16(2):169-73.
9.Del Poggio A, Narcisi L, Mapelli R, Lombardi L, Falini A, Anzalone N. Clínico-radiological correlations in posterior reversible encephalopathy syndrome: towards a better understanding of its heterogeneous manifestations. Neuroradiology. 2025;67(7):1791-1800.
10.Khan IR, Pai V, Mundada P, Sitoh YY, Purohit B. Detecting the Uncommon Imaging Manifestations of Posterior Reversible Encephalopathy Syndrome (PRES) in Adults: a Comprehensive Illustrated Guide for the Trainee Radiologist. Curr Probl Diagn Radiol [Internet]. 2022;51(1):98-111.
11.Singhal AB. Posterior Reversible Encephalopathy Syndrome and Reversible Cerebral Vasoconstriction Syndrome as Syndromes of Cerebrovascular Dysregulation. Continuum (Minneap Minn). 2021;27(5):1301-20.
12.Largeau B, Bergeron S, Auger F, Salmon Gandonnière C, Jonville-Béra AP, Ehrmann S, et al. Experimental Models of Posterior Reversible Encephalopathy Syndrome: A Review From Pathophysiology to Therapeutic Targets. Stroke[Internet]. 2024;55(2):484-93.
13.Triplett JD, Kutlubaev MA, Kermode AG, Hardy T. Posterior reversible encephalopathy syndrome (PRES): diagnosis and management. Pract Neurol[Internet]. 2022;22(3):183-9. Disponible en: https://doi.org/10.1136/practneurol-2021-003194