INTRODUCCIÓN
La acromegalia es una enfermedad endocrina crónica, poco frecuente, caracterizada por la producción excesiva de la hormona del crecimiento (GH, por las siglas en inglés) y, en consecuencia, del factor de crecimiento similar a la insulina 1 (IGF-1).(1) De acuerdo a García et al.,(2) el adenoma hipofisario productor de GH suele ser la causa más frecuente.
En este contexto, el aumento sostenido de estos niveles hormonales conduce al aumento progresivo y desproporcionado del tamaño de las extremidades, cambios que son visibles en la apariencia facial y el desarrollo de complicaciones multisistémicas, que van desde trastornos metabólicos hasta efectos adversos sobre el sistema cardiovascular.(3,4)
Asimismo, el mecanismo fisiopatológico subyacente se basa en el eje GH-IGF-1, en el que la GH, secretada por la glándula pituitaria, estimula al hígado para que produzca IGF-1, una hormona que media los efectos anabólicos y proliferativos observados en los tejidos.(2,3) Asimismo, este exceso hormonal afecta la regulación del tono vascular y la contractilidad miocárdica.(4) Según Concepción et al.,(5) puede desencadenar complicaciones como hipertrofia ventricular, hipertensión arterial y, en estadios avanzados, insuficiencia cardíaca. Por tal motivo, se considera que la compleja interacción de estos factores hormonales provoca cambios sistémicos importantes en la salud general del paciente.
En cambio, a nivel global se ha documentado con una prevalencia de 2,8 a 13,7 casos por 100 mil personas y una tasa de incidencia anual de 0,2 a 1,1 casos por cada 100 mil personas.(5) No obstante, es probable que estas cifras reflejen un subregistro, pues el número de casos se establece de manera particular a través de registros existentes en diferentes regiones, lo que dificulta la captación de todos los pacientes. Esta situación se ve agravada por un diagnóstico tardío, por lo general entre 5 y 10 años después de la aparición de los primeros síntomas.(5,6) A la vez, la realidad cubana debe analizarse con base en la bibliografía especializada nacional disponible, que favorece la comprensión y el manejo clínico de esta enfermedad.(7) Lo anterior deriva en complicaciones y deterioro en la calidad de vida de los pacientes.(8)
En este sentido, los autores de la presente investigación consideran que es imperativo compartir experiencias clínicas que ayuden a optimizar el conocimiento sobre la acromegalia, promover el diagnóstico precoz y sensibilizar a la comunidad médica sobre la importancia del diagnóstico rápido de esta entidad.
Por consiguiente, el objetivo del presente artículo fue describir el diagnóstico, evolución clínica y el manejo de un paciente con acromegalia secundaria a macroadenoma hipofisario.
PRESENTACIÓN DEL CASO
Paciente masculino de 57 años, de color de piel blanca y trabajador agrícola, sin hábitos tóxicos. Fue traído a consulta del Servicio de Endocrinología pues los familiares observaron que han notado cambios anormales y progresivos en el rostro de este, de manera particular un aumento del tamaño y grosor de los labios.
Se documentaron antecedentes de hipertensión arterial diagnosticada hace dos años, tratada con amlodipino (10 mg) media tableta cada 12 horas, hidroclorotiazida (25 mg) una tableta diaria y atenolol (100mg) un cuarto de tableta diaria. Asimismo, refirió padecer de una cardiopatía isquémica diagnosticada tres meses previos, con seguimiento por cardiología.
Refirió que hacía varios meses comenzó a notar dificultad visual en ambos campos temporales y cinco meses antes sufrió una cefalea súbita de carácter frontal, que se irradiaba hacia el ojo derecho, con pérdida de la visión de este. Tras la valoración oftalmológica se detectó una excavación de 0,2 mm en el disco óptico del globo ocular y se instauró tratamiento por glaucoma. Posterior a esto, describe que la cefalea se resolvió en una semana con dipirona (500 mg) una tableta cada 8 horas y la vista se recuperó de forma gradual durante un mes. Sin embargo, persistió la dificultad visual en ambos campos temporales. Además, refirió presentar astenia, que atribuyó a una anemia detectada en estudios complementarios previos, y poliartralgias que limitaban las actividades laborales.
En paralelo, al interrogatorio el paciente informó haber experimentado incremento en la talla del calzado (dos números superiores) y en el tamaño de las manos, lo cual imposibilitaba el uso de anillos, junto con aumento del volumen craneal que afectaba el uso habitual del sombrero.
Durante el examen físico se constató un agrandamiento del cráneo, de forma particular en huesos de la región frontal, facie acromegálica con macroquelia y macroglosia ligera, presencia de arcos superciliares prominentes, ligero prognatismo sin diastema, nariz ancha y gruesa, así como labios grandes y carnosos. Las extremidades superiores e inferiores mostraron de igual modo un aumento de volumen, manifestándose en manos de forma espatulada con dedos gruesos de apariencia “en salchicha” y pies con similar incremento del grosor de los dedos, mientras que la voz presentaba un tono profundo y cavernoso. El cuello evidenció una glándula tiroides de grado 1b.
Los estudios analíticos revelaron un hematocrito de 0,39 L/L, un conteo plaquetario de 200 × 10⁹/L y un leucograma con 9,2 × 10⁹/L en el que se observó un 55 % de neutrófilos y un 45 % de linfocitos. Además, se registró una glucemia de 6,0 mmol/L, la creatinina de 76 mmol/L, el ácido úrico de 320 mmol/L y urea de 5,8 mmol/L. Asimismo, el perfil lipídico mostró niveles de colesterol de 7,1 mmol/L y triglicéridos de 1,75 mmol/L. Por otro lado, el perfil hepático fue normal, con transaminasas TGP y TGO de 14 y 19 U/L en ese orden, y fosfatasa alcalina de 95 UI/L, complementado con proteínas totales de 69 g/L y albúmina de 44 g/L También, la prueba de tolerancia a la glucosa evidenció una glucemia de 6,0 mmol/L en ayunas y 5,5 mmol/L a las dos horas.
Ante la imposibilidad de realizar estudios hormonales pertinentes para establecer un diagnóstico preciso, se coordinó la remisión del caso al Instituto de Endocrinología en La Habana. Allí, se midieron diversos parámetros, incluyendo la hormona adrenocorticotrópica (ACTH), que presentó un valor de 2,4 pmol/L; la parathormona (PTH), que resultó en 17,9 pg/ml; y los niveles de calcio, que fueron de 2,56 nmol/L en suero y 16,4 mmol/24 horas en orina. Además, se determinaron los niveles de fósforo, con un valor de 1,44 mmol/L en suero y 48 mmol/24 horas en orina.
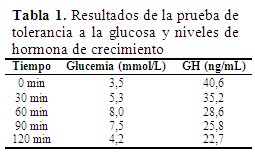
Se procedió a realizar la prueba de tolerancia a la glucosa con medición simultánea de glucemia y hormona de crecimiento (GH) en intervalos de 0, 30, 60, 90 y 120 minutos, lo cual mostró la falta de supresión de la hormona del crecimiento ante la sobrecarga de glucosa. (Tabla 1).
Como medios diagnósticos se incluyeron los imagenológicos, con una radiografía de tórax posteroanterior (PA), donde se apreció un índice cardiotorácico aumentado a predominio de cavidades izquierdas y también calcificación de los cartílagos costales de los arcos flotantes.
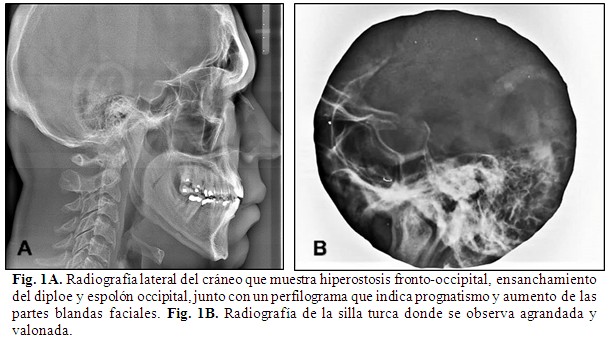
La radiografía lateral del cráneo mostró hiperostosis fronto-occipital, ensanchamiento del diploe y espolón occipital, acompañado de un perfilograma con prognatismo y aumento de las partes blandas faciales. La radiografía de la silla turca reveló una estructura agrandada y balonada, con una medida de 11 × 16 mm. (Fig. 1A y Fig.1B). Las radiografías de ambos húmeros demostraron osteoporosis marcada y prominencia de tejidos blandos adyacentes y la de ambos fémures indicó un aumento bilateral en la longitud, con cambios osteodegenerativos en la columna lumbosacra.
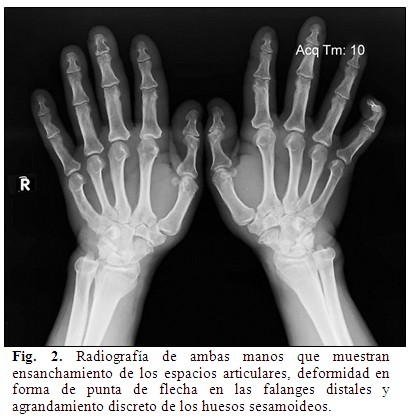
Sumado a esto, en las manos se observó un leve ensanchamiento de los espacios articulares, deformidad en forma de punta de flecha en las falanges distales y agrandamiento discreto de los huesos sesamoideos. (Fig. 2).
También, el estudio de la almohadilla plantar mostró una medición de 35 mm.
Al mismo tiempo, se realizó un ultrasonido abdominal, el cual identificó un quiste cortical de 9 x 8 mm en polo inferior del riñón izquierdo, sin repercusión del sistema excretor de este. No se reportaron otras alteraciones ni organomegalias. Junto a esto, se hizo un ultrasonido de tiroides que informó un lóbulo derecho de 22x13x34 mm, con volumen 5,4 cc, con una eco-textura heterogénea, observándose en cara posteroinferior un nódulo isoecogénico de 12x14,2 mm, con fino halo completo, con áreas de degeneración quísticas central, sin calcificaciones, avascular y márgenes regulares. Istmo en 4,2 mm. Lóbulo izquierdo que mide 20x15x32 mm, volumen 52 cc, eco-textura heterogénea, en polo inferior se aprecian dos nódulos hipoecogénicos, el mayor de 5,4 x 4,0 mm, sin halo, mal definido, sin calcificaciones y avascular. También presencia de varias adenomegalias yugulares bilaterales de aspecto inflamatorio.
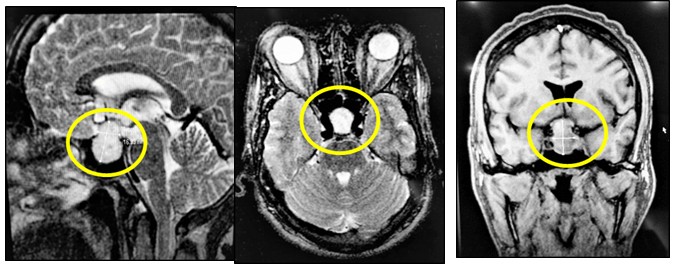
En consecuencia, se decide realizar una resonancia magnética nuclear (RMN) de hipófisis en un equipo 3 Tesla, que incluyó secuencias sagitales y coronales de T1 y T2, así como secuencias T1 con supresión grasa tras la administración intravenosa de contraste a base de gadolinio. El estudio informó una lesión hiperintensa intra y supraselar cuyas dimensiones fueron 26,68 × 16,33 mm, con destrucción del piso selar, invasión del seno esfenoidal y compresión del quiasma óptico, además de desplazamiento de ambas carótidas sin integrarse en la lesión. Hallazgos que eran compatibles con un diagnóstico de un macroadenoma hipofisario. (Fig. 3). Además, la evaluación neurooftalmológica reportó en el campo visual la presencia de cuadrantonopsia bitemporal.
Aunado a esto, se realizó un electrocardiograma que mostró un índice de Sokolow superior a 3.5 mV, indicativo de hipertrofia ventricular izquierda, la cual fue corroborada por el ecocardiograma que demostró insuficiencia valvular aórtica de ligera a moderada y patrón diastólico prolongado.
Ante la confirmación del diagnóstico de un macroadenoma hipofisario productor de hormona de crecimiento (GH), junto con prediabetes, hipertensión arterial (HTA) e insuficiencia valvular aórtica ligera a moderada, el equipo de neurocirugía clasificó la lesión Knosp grado 3. Dada la complejidad clínica del paciente, se optó por un enfoque multidisciplinario que priorizó la cirugía, para controlar la secreción hormonal excesiva y prevenir complicaciones neurológicas.
A partir de entonces, se realizó una cirugía transesfenoidal vía transnasal endoscópica por acceso mínimo, con una evolución favorable del paciente, sin complicaciones quirúrgicas ni posquirúrgicas.
Se implementó un enfoque ético riguroso que garantizó la obtención del consentimiento informado del paciente antes de la elaboración de este informe, lo cual aseguró el respeto por la autonomía y los principios éticos en la práctica médica.
DISCUSIÓN
La evidencia clínica, bioquímica y de imagen de este caso clínico confirmó la presencia de un macroadenoma hipofisario productor de hormona de crecimiento, la cual se manifestó con cambios morfológicos progresivos y complicaciones multisistémicas que impactaron en la calidad de vida del paciente.
Se observó un notable aumento en el tamaño de labios, manos y pies, así como cambios en la fisonomía facial, hallazgos que no solo coinciden con los descritos por Hernández y Jorge,(7) sino que también corroboran las observaciones de Rodrigues et al.,(6) quienes señalan que el exceso de GH e IGF-1 producen efectos anabólicos que alteran la estructura de huesos y tejidos blandos. Además, Gagliardi et al.,(8) señalan que estas manifestaciones pueden variar según el sexo del paciente, con mayor prevalencia de cambios óseos en hombres, lo cual coincide con el perfil de caso analizado.
En cuanto a los criterios diagnósticos, los resultados de la prueba de tolerancia a la glucosa, en la que se observó la falta de supresión de la hormona del crecimiento, constituyen un criterio diagnóstico fundamental que corrobora la presencia de hipersecreción hormonal, de acuerdo con los postulados de Rivas et al.,(1) que afirman que la falta de supresión de GH confirma la sospecha clínica de acromegalia.
Este planteamiento se complementa con lo declarado por Estévez et al.,(9) quienes destacan la utilidad de la evaluación bioquímica. Asimismo, de acuerdo con lo expresado por Baptista et al.,(10) y Giustina et al.,(11) la integración de los resultados con los estudios de imagen fue relevante, donde la resonancia magnética mostró la causa primaria desencadenante del cuadro clínico, lo cual destaca la necesidad de integración de los medios diagnósticos.
Por otro lado, la presencia de complicaciones asociadas, como insuficiencia valvular aórtica, deterioro del campo visual evidenciado por cuadratonopsia bitemporal e hipertrofia ventricular izquierda confirmada por electrocardiograma y ecocardiograma, refuerzan la complejidad del manejo terapéutico. Estos hallazgos reflejan lo estudiado por Abreu et al.,(12) y Loachimescu,(3) quienes resaltan la importancia de la evaluación cardiovascular y neurooftalmológica en el seguimiento de pacientes con acromegalia, pues la persistencia de exceso de GH e IGF-1 influye de forma directa en la progresión de las complicaciones sistémicas. Además, Dassie y Maffei,(13) advierten de la resistencia al tratamiento en casos avanzados, factor crítico que explica la necesidad de intervenciones multidisciplinares en este paciente.
En cuanto al manejo multidisciplinario, en este caso fue esencial, pues la coordinación interinstitucional permitió el mejor tratamiento, pronóstico y planificación de la intervención quirúrgica. La experiencia clínica compartida en este informe concuerda con lo postulado por González,(14) y Rivas et al.,(1) que destacan la necesidad de centros especializados para la confirmación diagnóstica y el manejo terapéutico adecuados de la acromegalia.
Cabe destacar que, a pesar de los avances en la detección temprana de la acromegalia en diferentes escenarios sanitarios, el diagnóstico a menudo experimenta retrasos significativos. Estos retrasos son multifactoriales y pueden atribuirse, entre otras causas, a la baja sospecha clínica inicial por la rareza de la enfermedad, lo que ocurre incluso en el ámbito de la atención primaria y en ocasiones, ante especialistas no endocrinólogos. La escasa familiaridad con su compleja y variada presentación sintomática conduce a que con frecuencia se pase por alto, lo cual incrementa el riesgo de complicaciones graves y afecta de forma negativa la calidad de vida de los pacientes. Autores como Massing et al.,(15) y Román et al.,(16) han analizado los retos diagnósticos que tiene la acromegalia y la necesidad de implementar programas de capacitación y concientización en salud para mejorar el reconocimiento temprano de la enfermedad y facilitar un acceso más ágil a los diagnósticos y tratamientos adecuados.
La comparación con otras investigaciones revela similitudes en la presentación clínica, tales como la progresión insidiosa y la complejidad en la evaluación del eje GH-IGF-1. Estudios realizados por Kasuki et al.,(4) y Giustina et al.,(11) han mostrado tasas de remisión posquirúrgica superiores, de forma particular en microadenomas, mientras que, en este caso, el diagnóstico tardío y la invasión local sugieren una enfermedad más avanzada. Rangel et al.,(17) denomina a esta condición como "el gigantismo silencioso", donde subraya el carácter insidioso y la importancia del cribado en poblaciones de riesgo.
En conclusión, la integración de los hallazgos clínicos, bioquímicos y de imagen en este caso resalta la complejidad de la acromegalia. La coordinación interinstitucional y un enfoque multidisciplinario eran esenciales para garantizar un diagnóstico y tratamiento rápidos. Esto destaca la necesidad de reforzar las estrategias de diagnóstico temprano para optimizar el pronóstico y mejorar la calidad de vida de los pacientes afectados.
Conflicto de intereses
Los autores no declaran conflictos de intereses.
Contribuciones de los autores
Conceptualización: Milena Santos Rodríguez.
Curación de datos: Milena Santos Rodríguez, Miguel Ángel Amaró Garrido.
Análisis formal: Milena Santos Rodríguez, Miguel Ángel Amaró Garrido.
Investigación: Milena Santos Rodríguez, Miguel Ángel Amaró Garrido.
Metodología: Milena Santos Rodríguez, Miguel Ángel Amaró Garrido.
Validación: Milena Santos Rodríguez, Miguel Ángel Amaró Garrido.
Visualización: Milena Santos Rodríguez, Miguel Ángel Amaró Garrido, Luis Torres Pérez, Sandra Alina Ramírez Valdivia.
Redacción del borrador original: Milena Santos Rodríguez, Miguel Ángel Amaró Garrido, Luis Torres Pérez, Sandra Alina Ramírez Valdivia.
Redacción, revisión y edición: Milena Santos Rodríguez, Miguel Ángel Amaró Garrido, Luis Torres Pérez, Sandra Alina Ramírez Valdivia.
Financiación
Hospital General Provincial Camilo Cienfuegos. Sancti Spíritus, Cuba.
REFERENCIAS BIBLIOGRÁFICAS
1.Rivas Alpízar EM, Cuéllar Hernández CC, Zerquera Trujillo G. Acromegalia. A propósito de un caso. Medisur[Internet]. 2021[citado 30/03/2025];19(6):1015-20. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2021000601015&lng=es
2.García Centeno R, González GC, Goñi JA, González Albarrán O. Adenomas hipofisarios y adenomas funcionantes. Med Programa Form Medica Contin Acreditado[Internet]. 2024 [citado 30/03/2025];14(16):933-46. Disponible en: https://doi.org/10.1016/j.med.2024.08.011
3.Loachimescu AG. Acromegaly. Curr Opin Endocrinol Diabetes Amp Obes[Internet]. 2021[citado 22/02/2025];28(4):419-26. Disponible en: https://doi.org/10.1097/med.0000000000000650
4.Kasuki L, Antunes X, Lamback EB, Gadelha MR. Acromegaly. Endocrinol Metab Clin North Am[Internet]. 2020[citado 27/03/2025];49(3):475-86. Disponible en: https://doi.org/10.1016/j.ecl.2020.05.007
5.Concepción Zavaleta M, Muñoz Moreno J, Quispe Flores M, Rafael Robles L, Lobato Jeri C, et al. Complicaciones cardiovasculares asociadas a la acromegalia. Estado del arte. Arch Cardiol Mex[Internet]. 2022[citado 30/03/2025];92(4):[aprox. 8 p.]. Disponible en: https://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S1405-99402022000400513
6.Rodrigues V de O, David VE, Siqueira EC de. Análise das características da Acromegalia. REAMed[Internet]. 2023[citado 27/03/2025];23(2):e12054. Disponible en: https://acervomais.com.br/index.php/medico/article/view/12054
7.Hernández Yero JA, Jorge González RF. Trastornos de la glándula hipofisaria. Diagnóstico y tratamiento[Internet]. La Habana: Editorial Ciencias Médicas; 2010[citado 30/03/2025]. Disponible en: http://www.ecimed.sld.cu/2010/11/19/trastornos-de-la-glandula-hipofisaria-diagnostico-y-tratamiento/
8.Gagliardi I, Aliberti L, Medici M, Zatelli MC, Ambrosio MR. Acromegalia: differenze di sesso e genere. LEndocrinologo[Internet]. 2023[citado 13/03/2025];24:29-33. Disponible en: https://link.springer.com/article/10.1007/s40619-023-01208-7
9.Estévez Domínguez DS, López Haro CN, Bermeo Ávalos AN, Altamirano O. La patología de acromegalia. Vida y Salud[Internet]. 2024[citado 12/03/2025];8(1):793-9. Disponible en: https://fundacionkoinonia.com.ve/ojs/index.php/saludyvida/article/view/3831
10.Couto Baptista L, Martins MM, Neves Marcos V. Achados radiográficos da acromegalia: ensaio iconográfico. Radiol Bras[Internet]. 2023[citado 12/03/2025];56(2):110-15. Disponible en: https://pmc-ncbi-nlm-nih-gov.translate.goog/articles/PMC10165974/?_x_tr_sl=en&_x_tr_tl=es&_x_tr_hl=es&_x_tr_pto=tc
11.Giustina A, Biermasz N, Casanueva FF, Fleseriu M, Mortini P, Strarburger Ch, et al. Consensus on criteria for acromegaly diagnosis and remission. Pituitary. 2024;27(1):7-22
12.Abreu Rosario C, Cadena Obando D, Vergara López A, Espinosa de los Monteros Sánchez AL, Portocarrero Ortiz L, et al. Tercer Consenso Nacional de Acromegalia: recomendaciones para su diagnóstico y seguimiento. Rev Mex Endocrinol A Metab Nutr [Internet]. 2021[citado 21/03/2025];8(91):[aprox. 5 p.]. Disponible en: htpps://doi.org/10.24875/rme.m21000007
13.Dassie F, Maffei P. Acromegalia resistente. LEndocrinologo[Internet]. 2023[citado 21/03/2025];24:659-63.
14.González Houdelath K. Acromegalia. Rev Medica Sinerg[Internet]. 2020[citado 12/03/ 2025];5(7):e540.
15.Massing ND, Curi VZ, Soyer AD, Gomes EV. Acromegalia: relato de caso. Bras Medica[Internet]. 2022[citado 23/01/2025];59[aprox. 8 p.]. Disponible en: https://doi.org/10.5935/2236-5117.2022v59a220
16.Román González A, Padilla Zambrano HS, López Montoya V, Gutiérrez J, Builes Barrera CA. Causas genéticas de acromegalia: revisión narrativa. Rev Colomb Endocrinol Diabetes Amp Metab[Internet]. 2022[citado 23/01/2025];9(2):[aprox. 6 p.]. Disponible en: https://doi.org/10.53853/encr.9.2.737
17.Rangel Sánchez MG, Ramírez Dueñas MG, Machado Sulbaran AC. Acromegalia: el gigantismo silencioso. Con Evid[Internet]. 2024[citado 14/03/2025];(4):[aprox. 7 p.]. Disponible en: https://doi.org/10.32870/ce.vi4.169