INTRODUCCIÓN
La vacunación infantil constituye una de las intervenciones más efectivas y costo-eficientes en salud pública para prevenir enfermedades infecciosas y reducir la mortalidad infantil a nivel global. Desde 1977, la Organización Mundial de la Salud (OMS) ha promovido la vacunación como un componente esencial de los servicios sanitarios, logrando evitar la muerte de aproximadamente 2,5 millones de niños cada año. No obstante, el potencial de esta estrategia es aún mayor; se estima que si se incrementara la cobertura vacunal en menores de cinco años en todos los países, se podrían prevenir hasta dos millones de muertes adicionales anualmente. Esta realidad enfatiza la urgencia de fortalecer las estrategias de vacunación y garantizar el acceso equitativo a estos servicios vitales, especialmente en poblaciones vulnerables.(1,2)
Ecuador fue pionero en América Latina al establecer en 1977 el Programa Ampliado de Inmunización (PAI), bajo la dirección del Ministerio de Salud Pública, con la administración inicial de vacunas contra tuberculosis (BCG), difteria, sarampión, rubéola, parotiditis, tos ferina y poliomielitis. Este programa evolucionó hacia la Estrategia Nacional de Inmunización (ENI), integrada en la Red Pública Integral de Salud (RPIS), ampliando la oferta a 18 vacunas que protegen a toda la familia. Sin embargo, a pesar de estos esfuerzos, la tasa de mortalidad en menores de cinco años en Ecuador se mantuvo en 9,5 por cada 1.000 nacidos vivos en 2021, lo que evidencia la necesidad de mejorar la cobertura y aceptación vacunal, particularmente en comunidades indígenas donde persisten brechas significativas.(3,4)
Las comunidades indígenas enfrentan barreras complejas y multifactoriales que limitan la vacunación en menores de dos años. Entre estas, destacan las barreras geográficas, como la distancia a los centros de salud, la falta de transporte adecuado y las condiciones climáticas adversas, que dificultan el acceso regular a los servicios de vacunación y afectan la continuidad y calidad de la atención.(5,6) La insuficiente inversión en infraestructura sanitaria y la escasez de personal capacitado agravan esta situación, en un contexto donde la discriminación estructural y la marginalización histórica limitan aún más el acceso a servicios de salud de calidad para estas poblaciones.(7,8)
Desde una perspectiva sociocultural, las creencias, prácticas y percepciones indígenas sobre la salud y la medicina influyen en la aceptación de las vacunas. La desconfianza hacia el sistema sanitario, alimentada por mitos, rumores y la preferencia por métodos tradicionales de curación, genera resistencia o rechazo a la vacunación infantil, poniendo en riesgo la salud de los niños y de la comunidad en general.(6,9) Además, las barreras lingüísticas y la ausencia de materiales educativos adaptados culturalmente dificultan la transmisión efectiva de información sobre la vacunación, limitando el alcance y la efectividad de las campañas de promoción.(6,10)
La pandemia de COVID-19 exacerbó estas vulnerabilidades, interrumpiendo la continuidad de los servicios de vacunación y aumentando la desconfianza hacia las vacunas debido a la desinformación y la percepción de imposiciones externas. En respuesta se han implementado campañas interculturales y estrategias específicas para zonas de difícil acceso, con el apoyo de líderes comunitarios y organizaciones locales, con el objetivo de mejorar la cobertura y reducir la mortalidad asociada.(9,11,12)
Además, es importante destacar que las comunidades indígenas enfrentan una serie de desafíos estructurales que van más allá del acceso físico a los servicios de salud. La marginalización histórica y la exclusión social han generado desconfianza hacia las instituciones gubernamentales y los sistemas de salud convencionales, lo que dificulta la aceptación de intervenciones como la vacunación.(13) Esta desconfianza se ve reflejada en la preferencia por prácticas tradicionales de salud y en la resistencia a las campañas de vacunación que no consideran las particularidades culturales y sociales de estas poblaciones.
Por otro lado, la educación y la alfabetización en salud juegan un papel fundamental en la promoción de la vacunación. La falta de materiales educativos adecuados, que sean accesibles en lenguas indígenas y que respeten las cosmovisiones locales, limita la capacidad de las madres y cuidadores para tomar decisiones informadas sobre la vacunación de sus hijos.(14) La comunicación intercultural efectiva es, por tanto, un componente esencial para superar estas barreras y fomentar la confianza en los programas de inmunización.
Asimismo, la participación activa de la comunidad, especialmente de líderes y madres líderes, ha demostrado ser una estrategia eficaz para aumentar la cobertura vacunal. Estos actores pueden actuar como mediadores culturales y promotores de salud, facilitando la transmisión de mensajes adaptados y generando un sentido de pertenencia y confianza en las intervenciones sanitarias.(15) La creación de redes comunitarias de apoyo y la capacitación de promotores locales son elementos clave para el éxito de estas estrategias.
Finalmente, la integración de tecnologías de la información y la comunicación, como aplicaciones móviles y plataformas digitales, ofrece nuevas oportunidades para mejorar la educación y el seguimiento de los esquemas de vacunación en comunidades remotas. Estas herramientas permiten enviar recordatorios personalizados, difundir información en lenguas nativas y facilitar la comunicación entre el personal sanitario y las familias, contribuyendo a superar las barreras geográficas y culturales.(16,17)
La complejidad de los factores que afectan la vacunación en comunidades indígenas requiere un enfoque multidimensional que combine intervenciones culturales, educativas, comunitarias y tecnológicas. Por tales razones esta investigación busca aportar evidencia y propuestas concretas para el diseño de estrategias educomunicacionales que respondan a estas necesidades y contribuyan a mejorar la salud infantil en estas poblaciones vulnerables
DESARROLLO
La metodología adoptada para esta investigación se basa en un enfoque sistemático que permite recopilar, analizar y sintetizar la literatura existente sobre estrategias educomunicacionales dirigidas a promover la vacunación en menores de 2 años en comunidades indígenas de Ecuador. Este proceso se desarrolló en varias etapas clave, lo cual es esencial para guiar la búsqueda de información relevante y asegurar que se aborden las necesidades específicas del estudio.
En primer lugar, se realizó una búsqueda exhaustiva de literatura utilizando bases de datos académicas como PubMed, Scopus y Google Scholar. Se emplearon palabras clave relacionadas con "vacunación", "comunidades indígenas", "Ecuador" y "estrategias educomunicacionales". Esta búsqueda incluyó artículos científicos, tesis, informes gubernamentales y documentos de organizaciones internacionales relevantes. Se establecieron criterios de inclusión que priorizaban estudios publicados entre 2019 y 2024, con un enfoque en aquellos que abordaran la aceptación y cobertura vacunal en poblaciones indígenas.
La búsqueda inicial arrojó un total de 97 artículos identificados en las bases de datos seleccionadas. Tras aplicar los criterios de inclusión y exclusión (eliminación de duplicados, estudios fuera del contexto indígena ecuatoriano o sin enfoque educomunicacional), se seleccionaron 25 artículos para su análisis integral. Estos documentos incluyeron estudios cualitativos, cuantitativos, revisiones sistemáticas y reportes institucionales, todos publicados entre 2019 y 2024. La selección final priorizó investigaciones con metodologías rigurosas y aportes relevantes al tema, asegurando una representación equilibrada de perspectivas académicas, gubernamentales y comunitarias. La importancia de un enfoque sistemático en la revisión bibliográfica está bien documentada, ya que permite una evaluación más rigurosa de la evidencia disponible.(18)
Una vez recopilada la información, se llevó a cabo un análisis crítico de los documentos seleccionados. Este análisis incluyó una evaluación de la calidad metodológica de los estudios revisados, para garantizar un enfoque riguroso en la selección y síntesis de la literatura.(19) Además, se utilizó un software de gestión bibliográfica como Mendeley para organizar las referencias y facilitar el acceso a los documentos relevantes.
El siguiente paso consistió en categorizar los hallazgos según temas emergentes, tales como barreras culturales, estrategias comunicativas efectivas y recomendaciones para mejorar la cobertura vacunal. Este proceso permitió identificar patrones y tendencias en la literatura existente, así como lagunas en el conocimiento que podrían ser objeto de futuras investigaciones. Por ejemplo, un estudio reciente destaca cómo las estrategias comunicacionales deben adaptarse al contexto cultural para ser efectivas.(20)
La metodología empleada en esta investigación es fundamental para contribuir al entendimiento del tema y facilitar el desarrollo de políticas públicas que aborden las necesidades específicas de las comunidades indígenas en Ecuador.(21)
La extracción de datos se llevó a cabo mediante la revisión sistemática de los artículos seleccionados, identificando información relevante sobre factores que influyen en la cobertura vacunal y estrategias educomunicacionales efectivas. Se recopilaron datos sobre barreras culturales, socioeconómicas y educativas, así como sobre campañas informativas y el papel del liderazgo comunitario en la promoción de la vacunación. Los datos recolectados se organizaron en una tabla para facilitar su análisis y síntesis.
El análisis de estudios revisados permitió identificar múltiples barreras que limitan la cobertura vacunal en comunidades indígenas ecuatorianas, así tenemos la desconfianza hacia el sistema de salud, que afecta la cobertura vacunal; esta problemática identificada en varios artículos(1,3,8,22,23,24,25) se debe a factores como experiencias previas negativas, falta de sensibilidad cultural, desinformación y políticas públicas no adaptadas.
Clavijo y Condori C, destacan que muchas familias han enfrentado discriminación o maltrato por parte del personal médico, lo que genera rechazo hacia los servicios sanitarios.(1,8) Además, la falta de capacitación en comunicación intercultural impide que los profesionales comprendan y respeten las prácticas culturales indígenas.(22) Durante la pandemia de COVID-19, esta desconfianza se agravó debido a la percepción de imposición de las vacunas contra el virus y rumores sobre efectos secundarios graves propagados en redes sociales.(3,21)
El impacto directo incluye una reducción significativa en las tasas de inmunización infantil y la priorización de remedios tradicionales sobre las vacunas.(1,8) Por ejemplo, Rodríguez y Anchundia reportaron una disminución del 40 % en la cobertura vacunal contra el sarampión debido a esta barrera. Para abordar esta problemática, los estudios proponen estrategias como la capacitación del personal sanitario en comunicación intercultural,(8) el involucramiento de líderes comunitarios para transmitir mensajes culturalmente pertinentes(1,24) y la transparencia informativa mediante materiales educativos en lenguas indígenas que expliquen los beneficios y riesgos de las vacunas.(21)
También se encontró como barrera significativa, las condiciones socioeconómicas desfavorables para la cobertura vacunal en comunidades indígenas ecuatorianas, mencionada en varios artículos.(4,8,10,15) La falta de recursos económicos y logísticos limita el acceso a servicios sanitarios. Ministerio de Salud Pública del Ecuador señala que las familias priorizan necesidades básicas como alimentación sobre la vacunación infantil.(4)
El impacto directo incluye menores tasas de inmunización infantil en comunidades rurales y una mayor dependencia de prácticas tradicionales para tratar enfermedades prevenibles.(4) Por consiguiente, Miranda L y Huertas F, documentaron los factores determinantes de la aceptación o rechazo a la vacunación que incluyeron la desconfianza en la seguridad de las vacunas, insuficiencias en el conocimiento sobre el calendario y las especificaciones de las mismas, y la influencia de creencias culturales y religiosas.(9)
Otra barrera recurrente, es la falta de información adecuada que afecta la cobertura vacunal, problemática mencionada en varios artículos,(2,6,7) caracterizada por el desconocimiento de los beneficios de las vacunas y la propagación de desinformación.
La población infantil más vulnerable ha sido la comprendida entre los recién nacidos y los menores de 24 meses de edad. Los datos de cobertura vacunal registrados hasta noviembre de 2021 evidenciaron porcentajes preocupantes: la vacuna BCG contra la tuberculosis alcanzó únicamente el 73,53 % de cobertura, mientras que la inmunización contra hepatitis B llegó solo al 59,85 %. Por su parte, la vacuna contra rotavirus obtuvo un 60,29 % de cobertura, la tercera dosis de la vacuna antineumocócica registró un 61,97 %, y la tercera aplicación de la vacuna pentavalente logró un 66,41 % de cobertura a nivel nacional.(6) Menéndez D, Cedeño M, Pilaguano J, Fassler P, Fernandez A, manifestaron que las características sociodemográficas ejercen un impacto considerable en los programas de inmunización; no obstante, la carencia de información dirigida a los pacientes acerca de las ventajas de la vacunación se reconoce como uno de los desafíos centrales vinculados al rechazo por parte de las familias.(7)
El impacto directo incluye una menor aceptación vacunal y un aumento en el incumplimiento del esquema vacunal infantil. En las comunidades rurales prevalece la desinformación, las tasas de vacunación son hasta un 30 % menores que el promedio nacional.(6)
Las creencias culturales y espirituales son una barrera significativa que afecta la cobertura vacunal en comunidades indígenas ecuatorianas. Esta problemática, mencionada en varios artículos(5,17) se relaciona con la cosmovisión indígena que prioriza prácticas tradicionales sobre las intervenciones biomédicas. Universidad de las Américas (UDLA) refuerzan este punto al señalar que estas creencias están profundamente arraigadas en la cultura indígena, dificultando la aceptación de recomendaciones médicas externas.(5) Akintobi T, Hopkins J, Belton A, McGregor B, Blanks S, Wrenn G. añaden que las familias suelen recurrir a curanderos locales o remedios herbales para tratar enfermedades prevenibles como el sarampión o la poliomielitis.(17)
El impacto directo incluye una menor aceptación vacunal y un mayor retraso en el cumplimiento del esquema vacunal infantil. Por ejemplo, Universidad de las Américas (UDLA) reportó que en comunidades donde prevalecen estas creencias, las tasas de vacunación infantil son hasta un 40 % menores que el promedio nacional. (5) Para abordar esta barrera, los estudios proponen estrategias como uso de narrativas culturales y participación activa de líderes comunitarios. Akintobi T, Hopkins J, Belton A, McGregor B, Blanks S, Wrenn G, sugieren adaptar los mensajes educativos mediante historias locales que expliquen los beneficios de las vacunas desde una perspectiva culturalmente aceptada.(17)
También, las diferencias lingüísticas representan una barrera importante para la cobertura vacunal, esta problemática,(13,17) se debe a la falta de materiales educativos y comunicación efectiva en lenguas nativas. Ali A, Zar A, destacan que, en muchas comunidades indígenas monolingües, donde el español no es la lengua principal, los mensajes sanitarios no son comprendidos plenamente debido a la ausencia de traducciones adecuadas.(13) Akintobi T, Hopkins J, Belton A, McGregor B, Blanks S, Wrenn G, refuerzan este punto al señalar que las campañas educativas suelen utilizar un lenguaje técnico que resulta inaccesible para las familias indígenas.(17) Esto genera desconfianza hacia los programas de vacunación y dificulta la aceptación de las vacunas.
El impacto directo incluye una menor comprensión de los beneficios de las vacunas y un incumplimiento generalizado del esquema vacunal infantil. Por tanto, Akintobi T, Hopkins J, Belton A, McGregor B, Blanks S, Wrenn G. reportaron que en comunidades donde prevalecen estas barreras lingüísticas, las tasas de vacunación son hasta un 35 % menores que en áreas urbanas con acceso a información clara y accesible.(17) Para abordar esta barrera, los estudios proponen estrategias como el desarrollo de materiales educativos en lenguas nativas y la capacitación del personal sanitario en comunicación intercultural. Ali A, Zar A. sugieren traducir folletos, videos y otros recursos educativos a idiomas locales para garantizar una mejor comprensión del mensaje sanitario.(13)
Es importante mencionar que, la falta de liderazgo comunitario es una barrera clave, mencionada en varios artículos(19, 21) se relaciona con la ausencia de figuras locales influyentes que promuevan activamente la vacunación infantil. Mendieta Miranda M. añaden que esta desconexión se agrava cuando los programas sanitarios no consideran a los líderes como aliados estratégicos para transmitir mensajes culturalmente pertinentes.(21)
El impacto directo incluye una menor aceptación vacunal y una falta de participación activa en las campañas educativas. El Ministerio de Salud Pública del Ecuador reportó que en comunidades donde no se involucran líderes locales, las tasas de vacunación son hasta un 25 % menores que en comunidades donde estos actores participan activamente.(11) Para abordar esta barrera, los estudios proponen estrategias como el involucramiento activo de líderes comunitarios y su capacitación como promotores de salud. Este organismo, sugiere identificar figuras respetadas dentro de las comunidades, como parteras o dirigentes indígenas y capacitarlas para actuar como intermediarios entre el sistema sanitario y las familias.(4)
Otro aspecto crucial, constituye el impacto de la COVID-19 que afectó la cobertura vacunal en comunidades indígenas ecuatorianas. Esta problemática, mencionada en cuatro artículos,(3,14) se relaciona con la interrupción de servicios sanitarios, el miedo generado por la pandemia y la desinformación sobre las vacunas.
El Ministerio de Salud Pública del Ecuador señala que, durante la pandemia, se interrumpieron los servicios regulares de vacunación debido al confinamiento y a la reasignación de recursos hacia el manejo del COVID-19. Esto provocó una disminución en las tasas de vacunación infantil en comunidades rurales.(3)
El impacto directo incluyó una reducción significativa en las tasas de inmunización infantil y un aumento en el incumplimiento del esquema vacunal pues, Quincha C, Pilamunga J. reportaron que durante los dos primeros años de la pandemia, las tasas de vacunación infantil disminuyeron hasta un 40 % en comunidades indígenas debido a estas barreras relacionadas con esta enfermedad.(14)
Para abordar esta problemática, los estudios proponen estrategias como campañas informativas claras y reorganización de los servicios sanitarios. Rodríguez MP, Anchundia A.X. sugieren desarrollar materiales educativos que expliquen los beneficios y riesgos asociados con las vacunas contra la COVID-19 y su relación con las demás vacunas infantiles.(24) Quincha C, Pilamunga J. recomiendan implementar brigadas móviles para llevar servicios de vacunación directamente a las comunidades alejadas y reducir el miedo al contagio en los centros médicos.(14)
Cabe destacar además que, el acceso geográfico limitado es una barrera importante que afecta la cobertura vacunal en comunidades indígenas ecuatorianas,(12) se relaciona con las dificultades logísticas y la falta de infraestructura sanitaria en áreas rurales y remotas. Es importante destacar la influencia negativa de redes sociales, como una barrera para la aceptación vacunal,(7) se relaciona con la propagación de desinformación sobre las vacunas y la falta de regulación en plataformas digitales.
Menéndez X, Cedeño G, Pilaguano L, Fassler G, Fernandez A. refieren que los rumores sobre efectos secundarios graves, como autismo o infertilidad, se propagan rápidamente en redes sociales no reguladas, aumentando el miedo hacia las vacunas infantiles.(7) Para abordar esta problemática, los estudios proponen estrategias como integración de redes sociales confiables y campañas digitales educativas. Hernández Castro M.I et al. recomiendan utilizar redes sociales reguladas para difundir información basada en evidencia científica sobre los beneficios y seguridad de las vacunas.(7) Rodríguez M.P., Anchundia A.X. sugieren desarrollar contenidos audiovisuales accesibles en lenguas indígenas para contrarrestar los mitos relacionados con la vacunación infantil. (24)
La falta de políticas públicas adaptadas es una barrera crítica que afecta la cobertura vacunal en comunidades indígenas ecuatorianas, citada en tres artículos (12, 24), se relaciona con la desconexión entre las estrategias gubernamentales y las necesidades específicas de las comunidades indígenas.
Rodríguez M.P., Anchundia A.X. destacan que muchas políticas públicas relacionadas con la vacunación infantil no consideran las particularidades culturales ni geográficas de las comunidades indígenas, lo que genera resistencia hacia los programas sanitarios.(24) Villa A. refuerza este punto al señalar que las estrategias gubernamentales suelen ser diseñadas desde un enfoque centralizado, sin consultar a líderes comunitarios ni adaptar los mensajes educativos a los contextos locales.(12)
El impacto directo incluye una menor aceptación vacunal y una baja participación comunitaria en los programas sanitarios. Como indica, Rodríguez M.P., Anchundia A.X. que, en comunidades donde las políticas públicas no involucran a líderes indígenas, las tasas de vacunación son hasta un 35% menores que en comunidades donde estos actores participan activamente. (24)
Para abordar esta problemática, los estudios proponen estrategias como el diseño participativo de políticas públicas y el involucramiento activo de líderes comunitarios. Villa A. sugiere desarrollar políticas inclusivas que integren consultas previas con representantes indígenas para garantizar que las estrategias sean culturalmente pertinentes y aceptadas por la comunidad.(12) Rodríguez MP, Anchundia AX recomiendan incluir a líderes comunitarios en todas las etapas del diseño e implementación de campañas sanitarias para aumentar su efectividad.(24)
Igualmente, los bajos niveles educativos son una barrera importante que afecta la cobertura vacunal en comunidades indígenas ecuatorianas, destacada en tres artículos,(8,15,23) se relaciona con la falta de comprensión sobre los beneficios de las vacunas y el impacto de no cumplir con el esquema vacunal. Condori Castillo CC, et al. destacan que muchas madres tienen dificultades para entender el calendario vacunal debido a su nivel educativo limitado, lo que genera confusión y desinterés hacia la vacunación infantil.(8) Canelo S, Ferrer M, Siccha A, Teodosio M, Mancha V. refuerzan este punto al señalar que las familias con menor nivel educativo son más susceptibles a creer en mitos o desinformación sobre los efectos secundarios de las vacunas.(15)
El impacto directo incluye un menor cumplimiento del esquema vacunal infantil y una baja participación en campañas educativas. Por ejemplo, Canelo S, Ferrer M, Siccha A, Teodosio M, Mancha V. reportaron que en comunidades donde prevalecen bajos niveles educativos, las tasas de vacunación son hasta un 30 % menores que en comunidades con acceso a programas educativos sostenidos. (15)
Para abordar esta problemática, los estudios proponen estrategias como talleres participativos y materiales educativos adaptados al nivel educativo local. Condori C. sugiere organizar talleres comunitarios donde se expliquen los beneficios de las vacunas mediante ejemplos prácticos y dinámicas interactivas para garantizar mayor comprensión.(8) Canelo S, Ferrer M, Siccha A, Teodosio M, Mancha V. recomiendan desarrollar materiales visuales como folletos y videos explicativos en lenguas indígenas para facilitar la comprensión del mensaje sanitario.(15)
La desconfianza hacia el sistema de salud es una de las principales barreras que limitan la cobertura vacunal en menores de dos años en comunidades indígenas ecuatorianas, la cual surge de experiencias previas negativas, discriminación y falta de sensibilidad cultural por parte del personal médico. Esta desconfianza se ve agravada por la falta de materiales educativos adaptados al contexto cultural y lingüístico de estas comunidades, lo que dificulta la comprensión de los beneficios de las vacunas. Asimismo, la falta de información adecuada y la propagación de mitos sobre efectos secundarios graves, como infertilidad o autismo, generan miedo y resistencia hacia la vacunación.
Otro factor crítico es el impacto de las condiciones socioeconómicas desfavorables, como la pobreza extrema y el acceso limitado a servicios médicos debido a barreras geográficas y logísticas. Además, la pandemia del COVID-19 exacerbó estas dificultades al interrumpir los servicios sanitarios regulares, aumentar el miedo al contagio en centros médicos y desviar recursos hacia el manejo de la crisis sanitaria. Estas barreras destacan la necesidad urgente de intervenciones específicas que aborden tanto los factores estructurales como los culturales que afectan la aceptación vacunal.
Por otro lado, el uso estratégico de tecnología móvil, como aplicaciones diseñadas para enviar recordatorios personalizados o difundir información educativa en lenguas nativas, representa una herramienta prometedora para superar barreras relacionadas con el acceso a información confiable. La capacitación intercultural del personal sanitario también es esencial para garantizar una comunicación efectiva con las familias indígenas, abordando sus dudas y temores con empatía y respeto. Finalmente, se propone una estrategia innovadora denominada "Guardianes de la Salud Infantil", basada en la creación de una red de promotores comunitarios capacitados que actúen como intermediarios entre el sistema sanitario y las familias, promoviendo activamente la vacunación infantil desde un enfoque culturalmente pertinente.
En la tabla 1 se sintetizan las principales barreras identificadas por los estudios revisados.
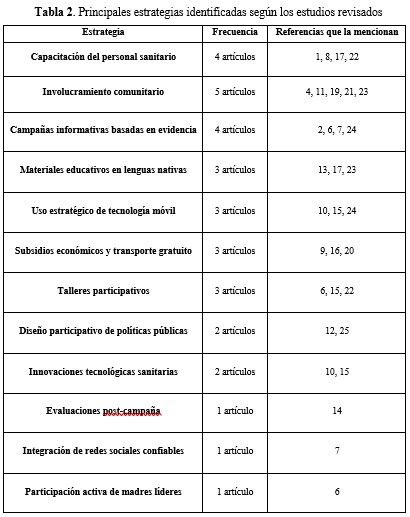
Las estrategias educomunicacionales identificadas en esta revisión destacan por su capacidad para abordar las barreras previamente mencionadas desde un enfoque culturalmente adaptado. La adaptación cultural de los mensajes sanitarios, mediante narrativas locales, ejemplos prácticos y materiales educativos en lenguas indígenas, es fundamental para garantizar que las familias comprendan los beneficios de las vacunas.
El personal de enfermería desempeña un rol crucial en la implementación efectiva de estas estrategias educomunicacionales. Como agentes clave en los programas sanitarios, es fundamental que reciban una capacitación continua en comunicación intercultural para abordar mitos y temores relacionados con las vacunas desde una perspectiva respetuosa y empática. Además, deben participar activamente en el diseño e implementación de campañas educativas, liderando talleres participativos que utilicen materiales visuales y audiovisuales adaptados a las tradiciones culturales y lingüísticas locales.
Además, pueden actuar como puente entre el sistema sanitario y los líderes comunitarios, fortaleciendo su colaboración para aumentar la confianza hacia los programas vacunales. Asimismo, su rol incluye el uso e implementación de herramientas tecnológicas como aplicaciones móviles o plataformas digitales interactivas para realizar seguimiento del esquema vacunal infantil y resolver dudas en tiempo real.
En la tabla 2 se muestran las principales estrategias identificadas junto con las estrategias propuestas por los estudios revisados
CONCLUSIONES
Se hace necesario que el personal de enfermería abogue por políticas públicas inclusivas que prioricen el acceso equitativo a servicios sanitarios en comunidades rurales e indígenas, asegurando así que sus necesidades específicas sean atendidas. Asimismo, el involucramiento comunitario activo emerge como una estrategia clave: integrar a líderes locales respetados como promotores de salud permite generar confianza y fortalecer los vínculos entre las comunidades y el sistema sanitario.
Conflicto de intereses
Los autores declaran que no existe conflicto de interés.
Contribuciones de los autores
Conceptualización: Carmen Eliana Gusqui Vizuete
Investigación: Carmen Eliana Gusqui Vizuete, Paola Marcela Machado Herrera
Metodología: Carmen Eliana Gusqui Vizuete
Redacción-borrador original: Carmen Eliana Gusqui Vizuete
Redacción – revisión y edición: Carmen Eliana Gusqui Vizuete, Paola Marcela Machado
Herrera
Financiación
Sin financiamiento externo
REFERENCIAS
1.Clavijo V. La vacunación infantil es una apuesta por la salud y el desarrolloFundacion de Waal[Internet]. 2023[citado 30/01/2026]. Disponible en: https://fundaciondewaal.org/la-vacunacion-infantil-es-una-apuesta-por-la-salud-y-el-desarrollo/
2.Organización Mundial de la Salud. Immunization coverage[Internet]. Ginebra: OMS; 2023[citado 20/09/2025]. Disponible en: https://www.who.int/news-room/fact-sheets/detail/immunization-coverage
3.Ministerio de Salud Pública. La reducción de la mortalidad infantil en Ecuador: ¿meta alcanzada? Plan V. 2020[Internet]. Quito: Ministerio de Salud; 2023[citado 30/10/2025]. Disponible en: https://planv.com.ec/historias/la-reduccion-la-mortalidad-infantil-ecuador-meta-alcanzada/
4.Ministerio de Salud Pública del Ecuador. Manual de vacunas para enfermedades inmunoprevenibles. Quito: MSP; 2019[citado 30/10/2025]. Disponible en: https://dspace.uniandes.edu.ec/bitstream/123456789/15999/1/MANUALENI20201928129.pdf
5.Universidad de las Américas. Factores que influyen en el rechazo a la inmunización por vacunas en la población indígena Waranka. Quito: Universidad de Las Américas; 2024 [citado 30/10/2025]. Disponible en: https://dspace.udla.edu.ec/bitstream/33000/16693/1/UDLA-EC-TMSP-2024-131.pdf
6.Vargas Olmedo VN, Figueredo Villa K. Educación de enfermería en la promoción de vacunación en niños ecuatorianos de 0 a 2 años. Rev Cubana Reumatol[Internet]. 2024 [citado 08/09/2025];26:e1324. Disponible en: https://revreumatologia.sld.cu/index.php/reumatologia/article/view/1324
7.Menéndez Mendoza DX, Cedeño Cedeño MG, Pilaguano Latacunga JL, Fassler Salas PG, Fernandez Alfonso A. Creencias ancestrales y renuencia a la vacunación en niños menores de dos años: revisión sistemática. Ibero-American Journal of Health Science Research [Internet]. 2025[citado 08/09/2025];5(1):310-318. Disponible en: https://doi.org/10.56183/iberojhr.v5i1.745
8.Condori C. La pandemia del COVID-19 y la cobertura de vacunación en los pueblos indígenas de Latinoamérica. Aula Virtual[Internet]. 2024[citado 08/09/2025];5(12):e354. Disponible en: https://doi.org/10.5281/zenodo.13648708
9.Miranda Gil L, Huertas-Angulo F. Factores determinantes en la aceptación o rechazo de la vacunación. Sciéndo[Internet]. 2024[citado 18/09/2025];27(4):445-51. Disponible en: https://revistas.unitru.edu.pe/index.php/SCIENDO/article/view/6102
10.Instituto Nacional de Estadísticas y Censos. Registro Estadístico de Defunciones Generales de 2021[Internet]. Quito: INEC; 2022[citado 05/09/2025]. Disponble en: https://www.ecuadorencifras.gob.ec/documentos/web-inec/Poblacion_y_Demografia/Defunciones_Generales_2021/Principales_resultados_EDG_2021_v2.pdf
11.Ministerio de Salud Pública del Ecuador. Lineamientos para la vacunación contra la COVID-19 en pueblos y nacionalidades indígenas, afroecuatorianos y montubios de Ecuador[Internet]. Quito: MSP; 2021[citado 10/04/2024]. Disponible en: https://www.salud.gob.ec/lineamientos-para-la-vacunacion-contra-la-covid-19-en-pueblos-y-nacionalidades-indigenas-afroecuatorianos-y-montubios-de-ecuador/
12.Villa-Feijoó AL. Estrategias de Promoción de la Salud y Prevención de Enfermedades desde la Perspectiva de la Enfermería en Ecuador. RCZ [Internet]. 2022[citado 30/06/2026];1(3):1-14. Disponible en: https://revistaczambos.utelvtsd.edu.ec/index.php/home/article/view/29
13.Ali A, Zar A, Wadood A. Factores asociados con la inmunización infantil incompleta en Pakistán: hallazgos de la Encuesta Demográfica y de Salud 2017-18. Public Health [Internet]. 2022[citado 10/04/2024];203:1-9. Disponible en: https://doi.org/10.1016/j.puhe.2022.01.003
14.Quincha Sanabria SC, Pilamunga Arias JY. Rol de enfermería en la promoción de la vacunación y el abordaje de la negativa vacunal en poblaciones adultas y pediátricas: Revisión de la literatura. Revista Social Fronteriza[Internet]. 2025[citado 10/04/2024];5(3):e-714. Disponible en: https://doi.org/10.59814/resofro.2025.5(3)714
15.Canelo Montero MS, Ferrer Mejía ML, Siccha Macassi AL, Teodosio Ydrugo ME, Mancha Álvarez V. Estrategias innovadoras en enfermería: Aceptación de la vacunación en comunidades vulnerables mediante tecnología de información. Cuidado y Salud Pública [Internet]. 2025[citado 30(01/2025];5(1):25-30. Disponible en: https://www.cuidadoysaludpublica.org.pe/index.php/cuidadoysaludpublica/article/view/126
16.Rodríguez-Pedró R. Brecha digital y transformación social: el impacto de las nuevas tecnologías en América Latina y el Caribe. Acceso[Internet]. 2024[citado 30/01/ 2025];5(1):29-39. Disponible en: https://revistas.upr.edu/index.php/acceso/article/view/21537
17.Akintobi T, Hopkins J, Belton A, McGregor B, Blanks S, Wrenn G. Community Engaged Leadership to Advance Health Equity and Build Healthier Communities. Int J Environ Res Public Health[Internet]. 2016[citado 30/01/2025];5(1):2.doi: 10.3390/socsci5010002 Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC5048675/
18.Ortiz J, Perut M, Dumolard L, Wijesinghe P, Jorgensen P, Ropero A, et al. A global review of national influenza immunization policies: Analysis of the 2014 WHO/UNICEF Joint Reporting Form on immunization. Vaccine. 2016;34(45):5400-5.
19.Bhattacharyya S, de Claro V, Ndejjo R, Nyamupachitu Mago E, Tchetchia A. Community engagement to support COVID-19 vaccine uptake: a living systematic review protocol. BMJ Open. 2022;12(9):e063057.
20.Hernández M, Herrera Z, Jami J, Labrada E. Creencias y actitudes de resistencia a la vacunación contra la COVID-19 en comunidades indígenas de la provincia Cotopaxi. Boletín de Malariología y Sanidad Vegetal. 2022; LXII (2):260-5.
21.Yam B, Limbu R, Rajesh K, Gautam M. The determinants of COVID-19 vaccination intention: a meta-review. Front. Public Health. 2023;11:1162861.
22.Mendieta Miranda M. El principio de igualdad y no discriminación. Aproximaciones a la discriminación estructural del estado paraguayo hacia los pueblos indígenas. Derecho global. Estudios sobre derecho y justicia. 2018;4(10):153-180.
23.Rueda Vargas, I, Alfonso Duarte, M, Moncada Buitrago, M, Gómez Contreras, M Interculturalidad y comunicación entre el personal de salud del servicio de urgencias y la comunidad indígena en un hospital de Puerto Carreño del departamento del Vichada [Internet]. Bogotá: Fundación Universitaria de Ciencias de la Salud FUCS; 2022[citado23/01/2026]. Diasponible en: https://repositorio.fucsalud.edu.co/entities/publication/b6131df9-a9ad-43ce-9b5e-1362fe17b886
24.Castelo-Vinueza EM. La innovación: Retos de la educación superior en formación tecnológica. COCIRI[Internet]. 2024[citado 30/01/2026];5(2):109-27. Disponible en: https://revistacodigocientifico.itslosandes.net/index.php/1/article/view/541