INTRODUCCIÓN
Todas las mujeres en edad fértil o con actividad sexual son propensas a padecer el cáncer de cuello uterino (CCU). Entre los factores de riesgo están la actividad sexual a temprana edad, reconocer varias parejas sexuales, enfermedades de transmisión sexual y el tabaquismo.(1)
La prueba de Papanicolaou (PAP) ha sido el método estándar para el cribado del cáncer de cuello uterino. Los datos retrospectivos han demostrado que el PAP reduce la incidencia del CCU en un 60 – 90 % y la mortalidad en un 90 %, aunque la interpretación exacta se ve a menudo comprometida por la presencia de artefactos.(2)
Casi todos los casos de CCU (99 %) están vinculados con la infección por VPH de alto riesgo, que son muy comunes y se transmiten por contacto sexual, se adquiere fundamentalmente en la adolescencia y en jóvenes menores de 25 años sexualmente activas. Aunque la mayoría de las infecciones con el VPH se resuelven espontáneamente y no causan síntomas, la infección persistente puede causar CCU.(3)
Según la Organización Mundial de la Salud (OMS), de cada cien mil mujeres, 56 desarrollan cáncer de cuello uterino, la tasa más alta de América.(4)
En la gestión 2017 hasta el año 2021 en Bolivia, se refleja la incidencia de las defunciones por CCU con una tasa de 40 %, la tasa de mortalidad por CCU más alta de América; cáncer de mama de 27,5 % y cáncer de ovario de un 5,6 %.(5)
El objetivo de este trabajo es evaluar la correlación entre el resultado del PAP, la PCR VPH y la histopatología con el diagnóstico precoz de CCU, en usuarias que acuden al hospital Benigno Sánchez de Quillacollo.
MÉTODOS
Es una investigación analítica de casos y controles.(6,7) La población fue de 1927 usuarias que acudieron a consulta externa de Ginecología del Hospital durante la gestión 2023, la unidad de análisis estuvo compuesta de 263 usuarias, dividida en dos grupos, para una muestra de 86 para el grupo de casos y 177 para el grupo de controles, que cumplieron con criterios de selección. Los criterios de inclusión para los casos fueron: usuarias mayores de 15 años a menores de 70 años que acudieron a la consulta de Ginecología en el tiempo determinado, que cursan con factores de riesgo y en quienes se realizaron estudios de histopatología. Los criterios de exclusión para los casos fueron: usuarias menores de 15 años y mayores de 70 años, que fueron hospitalizadas o referidas, que no cursan con factores de riesgo, en quienes no se realizaron estudios de histopatología.
Los criterios inclusivos para los controles fueron: usuarias de 15 años a menores de 70 años que no acudieron al llamado de la consulta de Ginecología, que no cursaron con factores de riesgo, y no se les realizó estudio de histopatología. Los criterios de exclusión para los controles fueron: usuarias mayores de 15 años a menores de 70 años que acudieron a la consulta de Ginecología en el tiempo determinado, que cursan con factores de riesgo, en quienes se realizaron estudios de histopatología.
Se obtuvo una muestra de 87 para el grupo de casos y de 178 para el grupo de controles, mediante muestreo aleatorio simple.(8,9) La recolección de datos se realizó mediante el uso de una tabla de recolección de datos.
Se realizó un análisis descriptivo para todas las variables sociodemográficas. La edad fue sometida a una prueba de normalidad. Un análisis relacional de forma bivariante, mediante pruebas de independencia de χ2 o pruebas exactas de Fisher. De detectarse una relación significativa, se empleó el cálculo de V de Cramer,(10) como medida de magnitud de la relación entre variables. En las pruebas relacionales finales entre variables como el PAP, PCR y el resultado del estudio histopatológico con el diagnóstico precoz del CCU, se descartaron los niveles de no respuesta para evitar un sesgo en los resultados.(11) Se emplearon pruebas de Post-Hoc para determinar qué tan útil es la variable predictora de CCU mediante la estimación de valores de sensibilidad, especificidad, VPP, VPN y algún estimador de probabilidad de ocurrencia, como OR o el RR.
La investigación no realizó procedimientos que atenten contra la integridad física ni moral de las usuarias, no se generó riesgo sobre la condición de salud de las mismas, se aplicó el consentimiento informado escrito, bien identificado, con información pertinente fácilmente entendible, descripción de los procesos o procedimientos, la importancia de la confidencialidad, la participación voluntaria, el derecho de retirarse o negarse a participar, en caso de usuarias analfabetas se pudo nombrar a un testigo de su confianza.
RESULTADOS
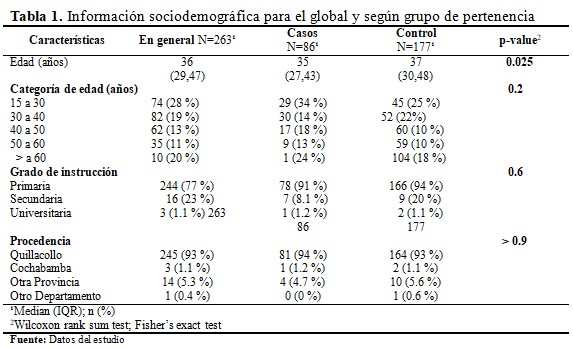
Los valores parecen estar distribuidos mayoritariamente en las primeras dos categorías de edad (>60 %). Aunque, no es significativo (p>0.05). El grado de instrucción predominante es el grado primario de instrucción (>90 %). Quillacollo es la principal procedencia de usuarias al hospital. (Tabla 1).
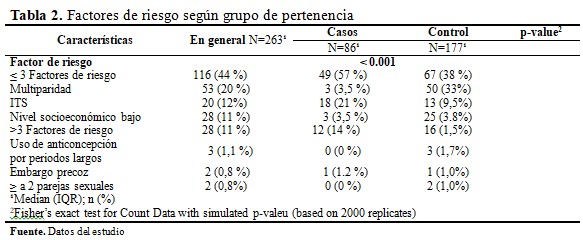
En ambos grupos, la mayor frecuencia se encuentra para ≤3 factores de riesgo (44 %), seguida de multiparidad (20 %) e ITS (12 %). Para los casos, el 60 % de las usuarias tienen ≤3 factores de riesgo, seguido de 20 % para las ITS. Para los controles, el 40 % para usuarias con ≤3 factores de riesgo (40 %), seguido de 28 % en el nivel de multiparidad, existiendo una asociación significativa (p<0.05). (Tabla 2).
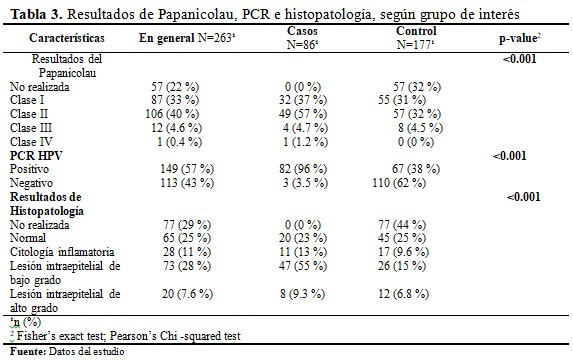
El 22 % del total no se realizó el PAP, en las que se realizaron muestran resultados clase II (40 %) y la clase I (30 %). Para los casos, la proporción de eventos de clase II es próxima al 60 % del grupo (n=49). Para los controles, ambas clases varían muy poco en cuanto a la acumulación de frecuencias (~30 % cada una). Para la PCR, por su lado, los resultados positivos se acumulan casi en su totalidad para los casos. En el grupo de control, por otro lado, los resultados positivos, proporcionan cierto nivel de confusión en el análisis estadístico, debido a que representan cerca del 40 % de las frecuencias. No obstante, los resultados indican que el PAP, la PCR VPH se encuentran asociados a la condición representada por los grupos (p<0.05) (Tabla 3).
Se detectó más de una cepa de VPH para los casos (~23 %), seguida de la cepa de genotipo 18 (22 %). Las cepas de genotipo 39 y 68 representan cerca del 10 % en cada caso.
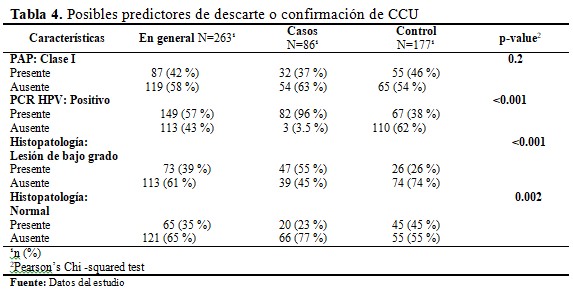
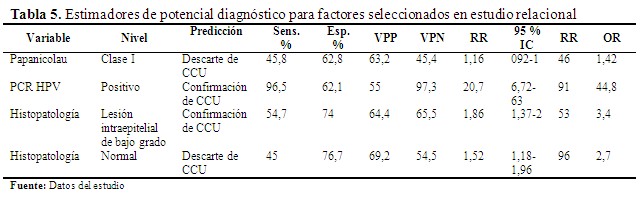
El análisis relacional, con respecto al diagnóstico precoz de CCU, indica lo siguiente: PAP: Clase I como posible pronóstico de descarte de CCU. Histopatológico: Lesión intraepitelial de bajo grado, como posible pronóstico de CCU. Histopatológico: Normal como posible pronóstico de descarte de CCU. PCR: Positivo para pronóstico de CCU.
Resumen de las frecuencias consideradas en el estudio. (Tabla 4).
Puede apreciarse que el resultado de Papanicolau, aunque pareció ser efectivo en primera instancia, debe descartarse por no estar relacionado con la condición expresada en los grupos de interés (p<0.05). En cuanto a los demás factores, la asociación es significativa (p<0.05), por lo que el potencial diagnóstico podría ser empleado considerando las limitaciones de los principales resultados. (Tabla 5).
DISCUSIÓN
De manera general el PAP, la PCR VPH y los resultados de histopatología demuestran estar asociados para ambos grupos (p<0.05); resultados similares fueron reportados en un estudio en La Paz, Bolivia, con respecto a las correlaciones diagnósticas donde se encontró un 95,1 % de correlación entre los grupos específicos y un 4,9 % de no correlación de estos,(11) resultados similares a nuestros hallazgos, siendo etnias similares en su mayoría.
La mediana de la edad fue de 36 años (IQR: 29 a 47 años), siendo la relación de los casos de CCU significativas (p<0.05). Sin embargo, ni el grado de instrucción, ni la procedencia demuestran asociación con la pertenencia a los grupos de interés según los hallazgos de nuestro estudio, aunque un estudio en Ecuador indicó que la incidencia de CCU es mayor en países de bajo recursos con un aumento de 16 casos de cáncer ocasionados por VPH por cada 100.000 habitantes al año.(12) Resultados diferentes a nuestro estudio, debido a que pudieron existir sesgos durante la recolección de los datos.
Los factores de riesgo relacionados con CCU en nuestro estudio fueron: más de dos parejas sexuales y las ITS, lo que incrementa la exposición al VPH; siendo las parejas sexuales masculinas portadoras del VPH causantes del 99 % del CCU con alta prevalencia y mortalidad.(13,14) Así mismo se menciona que los factores de riesgo en el estudio de prevención y tratamiento del CCU,(15) son el comportamiento sexual en las adolescentes, que se encuentra influenciado por diferentes factores externos (sociales, culturales, económicos). Reportes como un estudio en México,(16) indicaron como factores de riesgo el inicio de la vida sexual antes de los 18 años, con impacto similar a la primera gestación a esa edad o la multiparidad, así como coinfección con el VPH.(13,14,15,16,17,18) Estos datos son similares a nuestros hallazgos por la diversidad sociodemográfica, étnica y social existente en Latinoamérica.
Los resultados de PCR VPH positivos (96 %) de los casos y controles (38 %) mostraron más de una cepa de VPH para el grupo de casos (23 %). La más frecuente fue el genotipo 18 (22 %) y las cepas 39 y 68, con 10 % de las observaciones cada una, hallazgos algo similares con respecto a diversos estudios donde indican que los tipos de VPH que se encuentran con mayor frecuencia en lesiones precursoras y malignas de CCU son los VPH 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66 y 68.(17,19) u otro estudio realizado en Cuba identificando a los genotipos VPH 16 y 18 como los más frecuentes relacionados con el CCU.(20) El genotipo VPH 16 es el genotipo más frecuentemente encontrado en el CCU (50 %; 45-64 %), seguido del VPH 18 (14 %; 6-23.4 %), el VPH 45 (8 %; 3-13.8 %) y el VPH 31 (4.5 %; 1-7-2 %), cuyas variaciones atribuimos a limitantes como acceso a servicios de tipificación de genotipo en el medio donde se recolectaron los datos para la investigación, resalta la importancia del diagnóstico molecular para evitar falsos negativos citológicos.
El PAP Clase I como posible pronóstico de descarte de CCU por su baja sensibilidad y especificidad pese a las pruebas complementarias de Post-Hoc con (p<0.05) son significativos, esta categoría podría ser un indicador de condiciones favorables para descartar el CCU, sin embargo, varios autores expresaron previamente,(18,20) la falta de rendimiento de esta prueba en el tamizaje, así como la poca atención a la metodología empleada en el diseño de la mayoría de los estudios de evaluación publicados. Según estos análisis la sensibilidad y especificidad del PAP se encuentra entre los rangos bajos (20 - 35 % y de 90 – 95 %), esto podría ser atribuido a dificultades técnico operador dependientes,(14) apoyando esta noción la presente investigación.
Los resultados del examen histopatológico guardan relación con un estudio realizado en Ecuador un estudio que mostró que en el diagnóstico de infección VPH, tanto por citología como por biopsia, es de compatibilidad morfológica y debe considerarse como un hallazgo presuntivo.(11,12) En España un estudio indicó que la edad recomendada para iniciar el cribado mediante estudio histopatológico es a los tres años del primer coito vaginal o a los 25 años. La frecuencia más aceptada para la repetición es a los 3 - 5 años, tras dos exámenes anuales con resultados normales, en usuarias que no tengan factores que incrementen el riesgo,(17,18) resultados que objetan que el descarte del CCU ante resultados normales de estudios de histopatología, por lo que se recomienda seguir esquema de control pertinente según el caso y los factores de riesgo.
El mejor estimador diagnóstico es el resultado de la PCR VPH, con una sensibilidad de 96 %, especificidad de 62 % y RR de 20.7, como indican resultados de nuestra investigación, diversos estudios mencionan que este método tiene una sensibilidad alta (aproximadamente 90 %) con un intervalo de confianza (84,9 –100 %) independiente de la edad,(19,20) que apoyan a nuestros resultados, aunque en nuestro medio esta prueba es limitada por el costo. Ante estas limitantes se sugiere incrementar la muestra en posteriores investigaciones generadas por esta problemática de salud, pues si se genera un número de muestra mayor al analizado se podría potenciar tanto la sensibilidad como la especificidad de las mencionadas pruebas.
Los resultados obtenidos concluyen que, aunque la mayoría de las usuarias presentan pocos factores de riesgo, los antecedentes de ITS y los positivos para VPH, especialmente VPH de genotipo 18, se relacionan de modo significativo en los casos. Asimismo, la mayor frecuencia de resultados de Papanicolaou clase II en este grupo refuerza la importancia de estas pruebas en la detección temprana. En conjunto, el PAP y la PCR para VPH se consolidan como herramientas diagnósticas complementarias y efectivas para el tamizaje oportuno del cáncer de cuello uterino, lo que subraya la necesidad de fortalecer su cobertura y seguimiento en la población atendida.
Agradecimientos
Al Ing. Carlos E. Román Calvimontes por su aporte bioestadístico.
Conflicto de intereses
Los autores plantean que no existe conflicto de intereses.
Contribuciones de los autores
Conceptualización: Luzmila Trujillo Beltrán.
Curación de datos: Niciel Poma Cruz, Paul Cristian Rupp Fernandez.
Análisis formal: Luzmila Trujillo Beltrán, Georgina Martínez Eid.
Investigación: Julio Cesar Orozco Crespo
Metodología: Julio Cesar Orozco Crespo.
Visualización: Luzmila Trujillo Beltrán.
Redacción del borrador original: Luzmila Trujillo Beltrán.
Redacción, revisión y edición: Luzmila Trujillo Beltrán, Julio Cesar Orozco Crespo.
Financiación
Sin financiamiento externo.
REFERENCIAS BIBLIOGRÁFICAS
1.Naranjo Hernández L, Villafuerte Reinante J, Rodríguez Márquez A, Alonso Vila Y. Condiciones que favorecen el desarrollo del cáncer cérvicouterino en la adolescencia. Rev Finlay[Internet]. 2023[citado 04/08/2024];13(2):209-15. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S2221-24342023000200209
2.Arévalo Raúl AB, Arévalo Salazar D, Villarroel Subieta CJ. El cáncer de cuello uterino. Rev Méd La Paz [Internet]. 2017[citado 04/08/2024];23(2):45-56. Disponible en: http://www.scielo.org.bo/scielo.php?script=sci_arttext&pid=S1726-89582017000200009
3.Arbeláez Vásquez A, Carreño C, Coñazos Ramírez L, Castillo A, Arbeláez Vásquez A, Carreño C, et al. Implementación de la nueva guía práctica clínica para la detección y manejo de lesiones precancerosas de cuello uterino en mujeres de la ciudad de Cali, Colombia. Infection[Internet]. 2020[citado 26/02/2025];24(1):20-6. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0123-93922020000100020&lng=en&nrm=iso&tlng=es
4.Organización Mundial de la Salud. Bolivia es el país con mayor número de casos de cáncer de cuello uterino en América [Internet]. La Foia Portal de Noticias. 2023[citado 04/08/2024]. Disponible en: https://lafoiaportaldenoticias.com/dia-mundial-del-cancer-cuello-uterino-2023/
5.Organización Panamericana de la Salud. La incidencia del cáncer en la mujer en todas sus formas tiene una tendencia ascendente en los últimos años en Oruro[Internet]. Washington: OPS; 2023[citado 04/08/2024]. Disponible en: https://www.paho.org/es/noticias/9-6-2023-incidencia-cancer-mujer-todas-sus-formas-tiene-tendencia-ascendente-ultimos-anos
6.Hernández Sampieri R, Mendoza Torres CP. Metodología de la investigación: las rutas cuantitativa, cualitativa y mixta [Internet]. México: McGraw-Hill; 2018[citado 17/03/ 2024]. Disponible en: https://virtual.cuautitlan.unam.mx/rudics/?p=2612
7.Rodríguez-Villamizar LA. Inferencia causal en epidemiología. Rev Salud Pública [Internet]. 2017[citado 17703/2024];19(3):409-15. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0124-00642017000300409
8.Otzen T, Manterola C. Técnicas de muestreo sobre una población a estudio. Int J Morphol[Internet]. 2017[citado 26/08/2024];35(1):227-32. Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0717-95022017000100037
9.Hernández CE, Carpio N. Introducción a los tipos de muestreo. ALERTA Rev Cient Inst Nac Salud[Internet]. 2019[citado 26/08/2024];2(1):75-9. Disponible en: https://doi.org/10.5377/alerta.v2i1.7535
10.Mishra P, Pandey C, Singh U, Keshri A, Sabaretnam M. Selection of appropriate statistical methods for data analysis. Ann Card Anaesth[Internet]. 2019[citado 18/03/2024];22(3):297-301. Disponible en: https://www.academia.edu/103080590/Selection_of_appropriate_statistical_methods_for_data_analysis
11.Leaño Berrios J, Mena Revollo LO. Correlación citológica, colposcópica e histológica de lesiones precancerígenas en cérvix. Rev Méd La Paz[Internet]. 2020[citado 25/02/2024];26(1):24-31. Disponible en: http://www.scielo.org.bo/scielo.php?script=sci_arttext&pid=S1726-89582020000100004
12.Bravo Crespo DI, Román Collazo CA. Métodos diagnósticos de VPH para la prevención del cáncer cérvico uterino en Ecuador. Vive Rev Salud[Internet]. 2021 [citado 26702/2024];4(11):176-92. Disponible en: http://www.scielo.org.bo/scielo.php?script=sci_arttext&pid=S2664-34342021000200176
13.Bravo Polanco E, Águila Rodríguez N, Guerra Villarpanda D, Blanco Vázquez Y, Rodríguez González O, Oliva Santana M, et al. Cáncer cérvico uterino: prevención y tratamiento. MediSur[Internet]. 2020[citado 26/02/2024];18(4):685-93. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2020000400685
14.Hernández-Hernández DM, Apresa-García T, Patlán-Pérez RM. Panorama epidemiológico del cáncer cervicouterino. Rev Med Inst Mex Seguro Soc[Internet]. 2015[citado 26/02/2024];53(2):154-61. Disponible en: http://www.redalyc.org/articulo.oa?id=457744942006
15.Acevedo Jiménez K, Medina Gil M, Betancur Pulgarín CL. Cáncer de cérvix: una mirada práctica. Rev Méd Risaralda[Internet]. 2022 [citado 26/02/2024];28(2):151-66. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0122-06672022000200151
16.Villalobos A, Ávila-Burgos L, Hubert C, Suárez-López L, Vara-Salazar E de la, Hernández-Serrato MI, et al. Prevalencias y factores asociados con el uso de métodos anticonceptivos modernos en adolescentes, 2012 y 2018. Salud Pública Mex[Internet]. 2020[citado 19 /08/2024];62(6):648-60. Disponible en: https://doi.org/10.21149/11519
17.Arbeláez-Vásquez A, Carreño C, Coñazos-Ramírez L, Castillo A. Implementación de la nueva guía práctica clínica para la detección y manejo de lesiones precancerosas de cuello uterino en mujeres de la ciudad de Cali, Colombia. Infection[Internet]. 2020 [citado 26/02/2024];24(1):20-6. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0123-93922020000100020
18.Medina-de la Cruz O, Reyes-Laris P, Gaytán-Hernández D, Gallegos-García M, Gallegos-García V. Concordancia citocolposcópica con la prueba histopatológica en la identificación de neoplasias intraepiteliales cervicales. Ginecol Obstet Mex[Internet]. 2022[citado 26/02/2024];90(4):323-30. Disponible en: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0300-90412022000400004
19.Narváez Ocampo LJ, Collazos Cerón AC, Daza Ocampo KT, Torres Camargo YA, Ijají Piamba JE, Gómez Sandoval DM, et al. Conocimientos sobre prevención y factores de riesgo para cáncer de cuello uterino en un centro de educación técnica. Rev Peru Ginecol Obstet [Internet]. 2019[citado 19/08/2024];65(3):299-304. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S2304-51322019000300005
20.Alonso Triana L, Hernández Hernández JR, Ugalde Pérez M, Reyes Tápanes M, Barceló Vázquez Y. Factores de riesgo del cáncer cérvico uterino en adolescentes de la Universidad de Ciencias Médicas de Matanzas. Rev Med Electrón[Internet]. 2021 [citado 19/08/2024];43(1):2784-94. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1684-18242021000102784