INTRODUCCIÓN
Desde los albores de la medicina se conoce de la importancia y trascendencia de garantizar una correcta ventilación pulmonar y de una adecuada oxigenación para mantener la vida. Mucho antes de aplicar la primera anestesia por Morton en 1846, la intubación traqueal se realizaba exclusivamente para reanimar a los pacientes con paro cardio-respiratorio, tuvieron que pasar muchas décadas para que la intubación de la traquea se introdujera con fines anestésicos. La primera intubación oral de la tráquea humana fue descrita por el médico árabe Avicena (980-1037). Describía que una cánula de oro, plata u otro material se avanza hacia abajo en la garganta para mantener la inspiración. La primera instrumentación de la vía aérea similar a la técnica actual corresponde a William McEwen en 1800. En 1900 Meltzer y Auer demuestran en Nueva York que la colocación de un catéter en la laringe hasta la bifurcación de la tráquea y por el cual se administra aire, permitía la dilatación de los pulmones aún con el tórax abierto. Los trabajos de Flagg (1911), Jackson (1912), Magill (1914), Guedel (1928) y muchos otros abren las puertas al desarrollo de la instrumentación de la vía aérea, procedimiento que todavía hoy es ampliamente utilizado. (1)
Se ha encontrado que en el paciente en edad pediátrica, la morbilidad y la mortalidad anestésica son más elevadas y que las complicaciones respiratorias son la causa más frecuente. En un estudio para comparar la mala práctica en el uso de la anestesia entre niños y adultos, el 43 % de los niños, contra un 30 % de los adultos, presentaron complicaciones, de los cuales los eventos respiratorios fueron los más comunes (ventilación inadecuada, intubación esofágica e intubación difícil) La característica más importante de estos casos es que pudieron ser previstos con un adecuado monitoreo de oximetría y capnografía. (2)
La vía aérea, por definición, es un conducto por el cual pasa el aire, o bien, es la ruta por la cual transita el aire desde la nariz o la boca hacia los pulmones. De tal forma, la vía aérea difícil puede definirse como la complejidad en el acceso del conducto por el cual pasa el aire desde la nariz o la boca hacia los pulmones. (3)
En la guía de recomendación para el manejo de la vía aérea difícil (VAD) propuesta por la American Society of Anesthesiologists (ASA), esta se define como: ¨una situación clínica en la cual un anestesiólogo con entrenamiento convencional, experimenta dificultad para la ventilación de la vía aérea superior con una mascarilla facial, dificultad para la intubación traqueal, o ambas¨. (4,5)
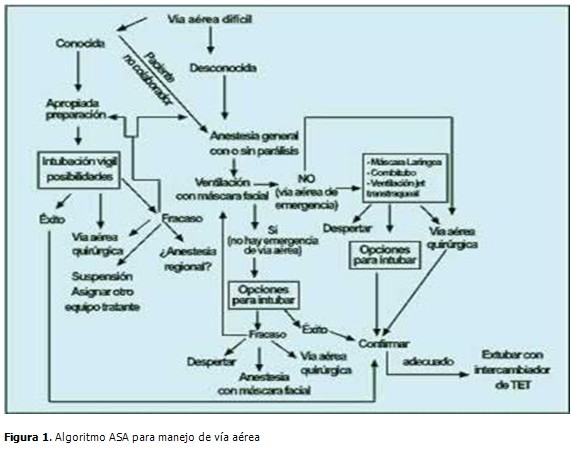
También ha definido la intubación difícil como: la inserción correcta del tubo endotraqueal con laringoscopio convencional que requiere más de tres intentos y/o más de 10 minutos. (5) (Figura 1).
El anestesiólogo, juega un rol único en el cuidado de la salud de todo paciente que va a ser sometido a un acto quirúrgico. Su misión es brindarle al paciente, ausencia de dolor durante y después del transoperatorio, abolición de la conciencia a lo largo de la intervención quirúrgica y debe además cuidar la estabilidad tanto hemodinámica como metabólica. Todo esto es susceptible de sufrir modificaciones adversas si la oxigenación se ve comprometida durante la inducción o mantenimiento de la anestesia. (6) De tal manera que la responsabilidad fundamental de un anestesiólogo es mantener un adecuado intercambio gaseoso y para lograrlo, es condición -sine qua non - la permeabilidad de la vía aérea durante las tres etapas del estado de la anestesia y en el caso de perderla, reestablecerla rápidamente antes de que el paciente sufra efectos adversos irreversibles por la inadecuada oxigenación a los tejidos, si se produce una falla en la protección de la vía, por más de 5 a 8 minutos podría dar como resultado, desde un trauma de la vía aérea superior hasta la muerte del paciente. (6,7)
Más del 30 % de todas las muertes atribuibles a la anestesia, se relacionan con dificultad en el manejo de la vía aérea, lo que establece la intubación fallida y el manejo de vía aérea difícil como problemas de baja incidencia, pero con serias consecuencias, por lo que estos hechos se consideran aspectos críticos de la práctica de la anestesiología. (7) Según los estudios estadísticos realizados por Hovi (1980) y Holland (1984) la mortalidad reportada fue de 12 por millón, según el primer autor y 6 por millón el segundo, fueron específicos en sus reportes con respecto a la principal causa de muerte como aspiración bronquial de contenido gástrico e hipoxia. Hasta la publicación por parte de Mallampaty (1985) de una escala predictiva de intubación difícil con parámetros anatómicos a partir de la observación de la cavidad oral que garantiza la normalidad anatómica de nueve factores derivadas de la observación de esta, no existía un modo ampliamente aceptado de realizar un pronóstico acerca de la vía aérea; siempre se citan otros métodos y técnicas de predicción como: la clasificación de Wilson, la técnica de laringoscopia indirecta, la escala de intubación difícil, estudios de imagen como rayos X y la tomografía axial computarizada, también se debe realizar un interrogatorio al paciente sobre antecedentes personales o familiares, ya que se han dado casos en los que padres e hijos, han presentado este problema.(6,8)
Actualmente se pueden utilizar diferentes técnicas para realizar la intubación en caso que resulte difícil y que constituyen alternativas cuando falla la laringoscopia directa, éstas son: invasivas (cricotirotomía, intubación retrógrada, intubación transtraqueal jet), no invasivas (laringoscopio de Bullard, cornbitubes esofagotraqueales, mascarillas laríngeas: como la convencional, fastrack y proseal), laringoscopio fibróptico flexible y estilete con iluminación. (9)
En la actualidad la mascarilla laríngea es la primera técnica alternativa utilizada para acceder a una vía aérea difícil, ya sea prevista o imprevista. (10) La opción final en el escenario de intubación, ventilación difícil en todos los algoritmos de manejo de vía aérea es la inserción del tubo endotraqueal vía cricotirotomía. (3)
Todo lo cual requiere una capacitación cada vez mayor del anestesiólogo para enfrentar el reto que esta situación representa. Existen condiciones en el que el manejo de estos pacientes se hace aún más difícil, tal es el caso del paciente en edad pediátrica, el cual experimenta adaptaciones fisiológicas propias de su desarrollo en que no presentan la madurez necesaria de sus sistemas para su normal funcionamiento, pero que en diferentes condiciones aumentan el riesgo quirúrgico anestésico. (2)
Al tener en cuenta la repercusión que vía aérea difícil en el niño puede tener en la evolución perioperatoria, se decide hacer la presentación de un caso en el cual se destaca el tratamiento anestésico de un paciente en edad pediátrica con vía aérea difícil, anunciado para realizar cirugía electiva como tratamiento a su enfermedad, en el Hospital Pediátrico Universitario “Paquito González Cueto” de Cienfuegos.
PRESENTACIÓN DEL CASO
Se presenta el caso de un paciente de sexo masculino, de 11 años de edad, de color de piel blanca, con 30 Kg de peso, con talla de 135 cm. Al cual se le anunció cirugía electiva por presentar seudoanquílosis témporomandibular derecha, para realizarle apertura forzada de la boca y realizar una toma de impresiones.
En el interrogatorio que se le realizó para confeccionar la historia anestésica, la madre refirió antecedentes de haber utilizado anestesia general para una operación de criptorquídea bilateral a los 8 años. Además de padecer de asma bronquial, sin haber presentado crisis por más de 1 año. Se recogió el dato de un accidente automovilístico, hacía 2 años, en el cual el niño sufrió trauma cráneo facial y herida facial a nivel del mentón en el lado izquierdo, sin secuelas. Hacía 2 meses el niño había comenzado con limitación de la apertura bucal y dolor a nivel de la articulación témporo-mandibular derecha al intentar abrir la boca.
Se realizó un examen físico general que incluyó una evaluación por sistemas, en el que se hizo énfasis en los aparatos respiratorio y cardiovascular y una detallada valoración de la vía aérea en la cual se encontró como datos de interés: limitación de la apertura bucal, que se logró llevar hasta 1,5 cm solamente, el resto de los test predictivos de la vía aérea fueron normales, con excepción del Test de Mallampaty que resultó imposible de efectuar.
Al evaluar los exámenes complementarios que se habían realizado al paciente (hemoglobina, hematocrito, tiempo de coagulación, tiempo de sangramiento) se encontró que estaban dentro de rangos aceptables.
Se evaluó al paciente como estado físico 2 según la clasificación de la Asociación Americana de Anestesiología (6) y riesgo quirúrgico regular.
Se determinó efectuar el procedimiento bajo anestesia general endotraqueal, se realizó la intubación endotraqueal con el paciente despierto mediante el broncofibroscopio, en estrecha cooperación con los especialistas de otorrinolaringología.
La intubación con el paciente despierto es una de las técnicas de intubación más difíciles que existen, ya que requiere de la absoluta cooperación del paciente, lo más importante de esta técnica es la adecuada preparación del niño. Durante la consulta pre-anestésica, se conversó con el pequeño y sus padres sobre el procedimiento, su técnica, complicaciones y beneficios.
Una vez en la unidad quirúrgica, en el departamento de pre-operatorio se canalizó una vena periférica y se administró cloruro de sodio al 0,9 % con el objetivo de disminuir la ansiedad y producir sedación, se premedicó con midazolam, por vía oral (10 mg) a razón de 0,3 mg/Kg. No se observaron complicaciones durante este período.
El paciente fue llevado al quirófano donde se chequearon los parámetros vitales tales como: tensión arterial, frecuencia cardiaca, frecuencia respiratoria, además se monitorizó la saturación parcial de oxígeno de la hemoglobina (SpO2) mediante oximetría de pulso percutáneo continua con la colocación de un transductor en el dedo pulgar, parámetros estos que se encontraban dentro de la normalidad.
Primeramente se administraron 30 mcg de fentanilo, además 0,3 mg de atropina y se apoyó con oxígeno por máscara facial, para mantener un estado de sedación consciente y ventilación espontánea. Se atomizó la vía aérea con lidocaína y se comenzó el procedimiento con el broncofibroscopio por parte de los especialistas de otorrinolaringología.
Se introdujo el broncofibroscopio por una de las fosas nasales, una vez visualizada la epiglotis y las cuerdas vocales, se introdujo en la tráquea y se colocó tubo 5,0 previamente insertado en el broncofibroscopio. Inmediatamente se suministraron 75 mg de propofol (2,5 mg/Kg), fentanilo 60 mcg (2 mcg/Kg) y vecuronio 3,0 mg (1 mg/Kg).
Se ventiló de forma manual mediante el circuito pediátrico T de Ayre, se auscultaron ambos campos pulmonares, donde se encontró murmullo vesicular audible en ambos, posteriormente se procedió a fijar el tubo. Para el mantenimiento se utilizó oxígeno, óxido nitroso en una proporción de 50 %, propofol en jeringuilla perfusora a razón de 12 mg/Kg/h, fentanilo 1 mcg c/ 30 min, vecuronio 1 mg c/20 min. Previo al inicio del acto quirúrgico, se aplicaron 60 mg de diclofenaco de sodio (2 mg/Kg) por vía intramuscular, como analgesia preventiva.
Se tuvo en cuenta que se trataba de un paciente en edad pediátrica, con antecedentes de asma bronquial, que además por las características de la vía aérea esta fue muy manipulada, se decidió administrar 300 mg de hidrocortisona por vía endovenosa.
Durante el transoperatorio se mantuvo durante todo el procedimiento monitorización constante de los bioparámetros mediante cardiomonitor Doctus IV. El paciente no presentó complicaciones durante este período. Luego de terminada la intervención se retiraron los agentes anestésicos, y se mantuvo solamente oxígeno al 100 % y se descurarizó con neostigmina 1,5 mg + atropina 0,3 mg. El paciente recuperó la fuerza muscular, se constató ventilación espontánea, además se constató que obedecía las órdenes. Se observaron parámetros vitales dentro de los límites normales, saturación de oxígeno de 99 a 100 %, buena coloración del niño, al tener en cuenta estos parámetros se decidió extubar. Al retirar el tubo endotraqueal, se apoyó con oxígeno por máscara facial. El paciente se mantuvo sin complicaciones.
El paciente fue trasladado a la sala de recuperación anestésica donde se mantuvo con apoyo de oxígeno por máscara facial y monitorización de la saturación parcial de oxígeno de la hemoglobina (SpO2) y frecuencia cardíaca, mediante oximetría de pulso percutáneo continuó con la colocación de un transductor en el dedo pulgar.
No aparecieron complicaciones relacionadas con la anestesia durante el posoperatorio inmediato, mediato y tardío.
DISCUSIÓN
La vía aérea difícil (VAD) representa una interacción compleja entre factores del paciente, el entorno clínico, las habilidades y preferencias del realizador. (3) El análisis de la interacción de estos factores aún requiere de la recolección precisa de datos, sin embargo se pueden apreciar las siguientes dificultades en el abordaje: dificultad para la ventilación con mascarilla facial, dificultad en la realización de la laringoscopia convencional después de múltiples intentos, dificultad durante la intubación traqueal después de múltiples intentos en presencia o ausencia de patología traqueal e intubación fallida. (3,6)
La dificultad para la intubación se presenta cuando se han realizado más de tres intentos de intubación al utilizar la laringoscopía convencional en condiciones óptimas y por personal experimentado. (6,7) La ventilación inadecuada con mascarilla facial se presenta cuando no se puede mantener la saturación de oxígeno (SpO2) por encima del 90 % cuando se administra oxígeno al 100 %, al proporcionar presión positiva. Los signos de una inadecuada ventilación con mascarilla facial pueden incluir cianosis, ausencia de CO2 exhalado, ausencia de las mediciones espirométricas del flujo de gas exhalado, ausencia de ruidos respiratorios, ausencia de movimiento del tórax, signos auscultatorios de obstrucción severa, dilatación gástrica por entrada de aire, cambios hemodinámicos asociados a hipoxemia o hipercarbia, disminución de la saturación de oxígeno (SpO2), saturación de oxígeno (SpO2) inadecuada. (8)
Una vía aérea difícil conocida, corresponde a un paciente que ha tenido problemas de intubación o ventilación previos o patologías que siempre se asocian a un manejo dificultoso de la vía aérea. (7) Frente a la vía aérea difícil conocida, el algoritmo propone la intubación con el paciente despierto con una adecuada preparación de este o en su defecto realizar una vía aérea quirúrgica o utilizar anestesia regional. También es posible actualmente intubar por medio de fibrobroncoscopia si se cuenta con un aparato de diámetro adecuado y la experiencia necesaria. (4,5)
En el caso de una vía aérea difícil anticipada, detectada por medio de la aplicación de predictores anatómicos y al tener en cuenta una sobreestimación segura del problema, se deben considerar otras opciones de ayuda a la ventilación-intubación. Entre ellas están: mantener ventilación espontánea, contar con el instrumental de intubación difícil a mano y con la ayuda de un cirujano entrenado en traqueostomía de urgencia. (6, 10,11)
Frente a la vía aérea difícil anticipada se sugiere, no usar relajantes musculares y en el caso de haberse demostrado que el paciente se puede ventilar sin problemas, utilizar un relajante de acción corta. (6,11)
Ante una intubación difícil conocida o anticipada, la intubación por medio de fibrobroncoscopia es la técnica de elección cuando se cuenta con el aparato. Por el contrario, cuando se enfrenta una intubación difícil no anticipada con relajante muscular, la fibrobroncoscopia puede ser muy dificultosa pues las partes blandas se apoyan en la óptica e impiden la visión. Esta técnica tiene utilidad en la misma situación cuando el paciente recupera ventilación espontánea y tono muscular. (10)
La fibrobroncoscopía es subutilizada en anestesia y pacientes críticos. Tiene un rango de fracaso no despreciable, cuya principal causa es la falta de entrenamiento. El uso experto de esta técnica salva vidas y evita traqueostomías, lo que hace indispensable el entrenamiento en su uso. (11)
El manejo exitoso de una vía aérea difícil depende del reconocimiento o no de esta. En condiciones ideales, el anestesiólogo debe ser capaz de identificar al paciente con posible dificultad de la vía aérea antes de la inducción anestésica, y estar preparado para ello. Sin embargo en ocasiones, las dificultades con la vía aérea solo se ponen de manifiesto retrospectivamente, por lo que es indispensable que el anestesiólogo siempre esté preparado para diagnosticar las causas de la dificultad para poder establecer un plan que restablezca la permeabilidad de la vía aérea, y por ende le permita disminuir las complicaciones inherentes con su manejo. (12)
En la actualidad este procedimiento debe ser regido por el algoritmo del manejo de la vía aérea difícil de la Asociación Americana de Anestesiología (1990), (5) sin embargo, en el paciente en edad pediátrica, este algoritmo solo es utilizado como guía para el manejo de la vía aérea difícil, ya que existen algunas técnicas complicadas de realizar y otras están contraindicadas en recién nacidos e infantes (ventilación jet transtraqueal). (2)
El algoritmo se inicia con el interrogatorio y examen físico para el reconocimiento de la vía aérea, (4,5) sin embargo, para ello es necesario conocer la anatomía de la zona y establecer con exactitud las enormes diferencias que existen entre el niño y el adulto, para así lograr entender el por qué de ciertas dificultades en el manejo de la vía aérea del infante. Dichas características son las siguientes: tamaño grande de la cabeza (recién nacido, lactante) lo cual lleva a subestimar el tamaño de la máscara facial y de la vía aérea. Además son portadores de fosas nasales estrechas, fácilmente obstruibles con secreciones o edema, lo cual causa serios problemas ya que los niños son respiradores nasales obligados. En ellos el ángulo del maxilar inferior es de 140° en el lactante, comparado con los 120° del adulto. (2,10)
Los pacientes en edad pediátrica presentan la lengua relativamente grande y fácilmente bloquea la faringe durante la inducción anestésica. Por ello, siempre deben tenerse disponibles cánulas orofaríngeas adecuadas según la edad de cada paciente. La epiglotis es estrecha, tiene forma de omega (es más notorio en el recién nacido). La laringe es estrecha en el recién nacido y en el lactante menor, está situada en posición cefálica a nivel de C3 - C4, lo que contrasta con el nivel del adulto C5 - C6. Su eje es inferior y anterior, razón por la cual debe ejercerse presión externa hacia atrás sobre la laringe, durante la intubación para facilitar su visualización. (2,10)
En el niño pequeño el cartílago cricoides es la porción anatómica más estrecha de la laringe. Es una estructura no expandible situada inmediatamente debajo de las cuerdas vocales. Desde el punto de vista clínico, si al sobrepasar las cuerdas vocales se percibe resistencia en el tubo endotraqueal, ello significa que se requiere un tubo de menor calibre. (10) El trauma de esta zona conlleva a la producción de un edema, lo cuál resultaría en una disminución del diámetro de la luz traqueal, donde un milímetro de este a nivel del anillo cricoides daría como resultado una reducción del 75 % del área de sección transversal y un incremento en la resistencia de 16 veces en el niño comparado con 44 % de reducción en el diámetro de la luz traqueal en el adulto y solo un aumento de 3 veces en la resistencia. La longitud de la tráquea en el recién nacido es de 4 -5 cm y su diámetro de 4 mm. Por esto es más factible realizar una intubación endobronquial selectiva, por lo que es más frecuente y fácil intubar el bronquio derecho, debido a que está en un ángulo de 30° y en más continuidad con la tráquea. En contraste con la del adulto que tiene 10-11 cm de longitud y 20 mm de diámetro. (2)
Otra de las características de los niños es la presencia de cuello corto y el mentón que choca con el tórax a nivel de la segunda costilla. El tórax es relativamente pequeño y extremadamente complaciente. Es característico del paciente en edad pediátrica un esternón de consistencia blanda, que constituye una base inestable para las costillas, las cuales son casi horizontales. Además, carecen de movimientos las costillas inferiores, lo que no ocurre en los niños mayores y los adultos. Por lo que la expansión anteroposterior y transversal del tórax es menos acentuada en el recién nacido y lactante menor, y su ventilación es fundamentalmente diafragmática. Por último, tienen músculos intercostales poco desarrollados y los músculos accesorios proporcionan muy poca asistencia en caso de ser necesario. (2,10)
La realización de una historia clínica con énfasis en el evaluación de la vía aérea constituye un elemento importante, esta debe obtenerse previo al inicio del cuidado anestésico y en todos los pacientes. El objetivo de realizar una evaluación exhaustiva de la vía aérea es el detectar factores anestésicos, médicos o quirúrgicos que puedan indicar la presencia de vía aérea difícil. El examinar registros anestésicos previos siempre que estos existan, pueden proveer información útil. (1,7)
Existe una asociación demostrada entre la vía aérea difícil y enfermedades congénitas, adquiridas o eventos traumáticos. Estas entidades se pueden dividir en dos grupos: el grupo I son aquellas entidades con datos evidentes de vía aérea difícil, por ejemplo: tumores, abscesos o deformidades congénitas y el grupo II, son aquellas entidades sin signos evidentes de vía aérea difícil. Hallazgos específicos de la exploración física de la vía aérea han sido incorporados en numerosos sistemas de evaluación con la intención de predecir una vía aérea difícil. Los sistemas de evaluación que existen para la predicción de vía aérea difícil han mostrado una modesta especificidad y sensibilidad. La combinación de sistemas de evaluación ha demostrado mayor sensibilidad. (12)
La exploración física de la vía aérea no requiere de equipo especial y no toma más que un minuto, primero se enfoca a los dientes (apertura de la boca, tamaño de los dientes), posteriormente a la exploración del interior de la boca, continúa con el espacio mandibular (grado de protrusión mandibular, valoración de la curvatura del paladar) y finalmente con el cuello (distancia tiromentoniana y rango de la movilidad de la cabeza y cuello). (1) De tal manera que al valorar la vía aérea se debe tomar en cuenta: el tamaño de la lengua, la movilidad del cuello y la proximidad de la laringe a la base de la lengua, estos elementos modificarán la alineación de los ejes de la vía aérea para la correcta visualización del orificio glótico. Mallampati en 1985 propuso una prueba sencilla que es ampliamente empleada y que fue modificada por Samsoon y Young en 1987. Consiste en un sistema simple de evaluación clínica en donde se observa el tamaño de la lengua en relación con la orofaringe. (6,8)
Estas pruebas han tenido gran aceptación como rutina preoperatoria en la evaluación de la vía aérea, ya que son simples, fáciles, rápidas de realizar y permiten identificar pacientes con una vía aérea difícil que tienen riesgo potencial de colocarse en situaciones que ponen en peligro su vida. Sin embargo, esta predicción preoperatoria se puede dificultar más en el niño, debido a la falta de cooperación de estos para la realización del examen. Además se puede señalar la inexistencia de una lista de criterios comparativos para los niños y la presencia frecuente de situaciones que no son tan obvias y que en determinado momento pudieran desencadenar situaciones inesperadas y catastróficas entre las que cabe señalar: la hipertrofia amigdalar, la configuración del paladar, una dentadura incompleta, macroglosia, micrognatia, anormalidades de la columna cervical, atresia de coanas, tumoraciones intraorales y/ o faríngeas y otras tantas más. (1,8)
El grado de dificultad a la laringoscopia directa es valorado al utilizar los cuatro grados definidos por Samson - Young y Cormack – Lehane. Estos se obtienen al realizar la visualización directa durante la laringoscopia, lo cual implica que la realización de esta debe ser de forma óptima. (8)
En el paciente en edad pediátrica, existen además de los ya comentados, otros elementos predictores por patologías, dentro de los cuales se encuentra, el tamaño de la cabeza (hidrocefalia, craneosinostosis y meningocele). Predicen también una vía aérea difícil los síndromes congénitos, como el Pierre Robin, Treacher Collins. (13)
Las anomalías de la movilidad del cuello, resultan también una complicación en el abordaje de la ventilación en niños (luxación cervical, artrodesis, collar de Filadelfia, artritis reumatoidea, espondilitis anquilosante, cifoescoliosis, síndrome de Goldenhar (hipoplasia del tercio medio de la cara y mandíbula, deformidad del pabellón auricular y fusión de las vértebras cervicales con la base del cráneo que limitan la flexo-extensión). (10,13)
Muy importante resulta la apertura bucal limitada, esta constituye una patología de la articulación témporomandibular, secundaria a cirugía reconstructiva por carcinoma y radioterapia. Puede aparecer también la disfunción témporomandibular en neonatos pretérmino (13)
Su máxima expresión se ve en la cirugía maxilofacial en los prognatismos y fracturas, que necesitan fijaciones metálicas intermaxilares. Para resolver estos casos se ha descrito la hoja de Bizarri-Guffrida, en la cual se ha removido la porción vertical (izquierda) de la hoja clásica curva de Macintosh. La hoja de McCoy y el laringoscopio de Bullard (rígido, articulado, con técnica óptica flexible) permiten intubar pacientes con limitaciones a la apertura bucal de hasta 4 mm. Si la distancia es menor o igual a dos dedos (2-3 cm) se anticipa que la laringoscopia directa puede ser difícil. (14)
Puede aparecer en estos pacientes macroglosia, secundaria a traumatismos de lengua que son frecuentes en pediatría, hipotiroidismo, acromegalia, malformaciones vasculares, edema postoperatorio y pacientes candidatos a cirugía de la apnea obstructiva del sueño. (13)
Muy frecuente en los niños es la hipertrofia amigdalina. Esta puede representar dificultad a la intubación por efecto masa y es posible avulsionarlas durante las maniobras. Los pacientes portadores de cáncer de amígdala se traqueostomizan electivamente previo a la inducción de la anestesia. (13)
Los quistes del conducto tirogloso pueden rechazar la epiglotis, al hacer imposible el acceso a la glotis. Los nódulos tiroídeos también pueden ejercer efecto de masa, así como la tiroiditis de Hashimoto. En la patología tiroidea puede haber dificultades para la traqueostomía convencional. En el ambiente quirúrgico es destacable el hematoma global de cuello postoperatorio que presenta un grado de dificultad alto a la reintubación. (10,13)
La epiglotitis, que es una enfermedad de brusca instalación causada por Haemophilus influenzae, frecuente en pediatría, requiere una intubación con mucha destreza porque cualquier maniobra brusca o indecisa puede llevar a la obstrucción completa.
Así como la apertura laríngea limitada, dada por masas generalmente ya diagnosticadas en el preoperatorio secundarias a cáncer o poliposis laríngea. (12,14)
Pudiera aparecer en los niños una vía aérea pequeña. Sus causas están dadas por factores congénitos: postintubación, post-traqueostomía cerrada, tumores de vía aérea, compresión de vía aérea por masas vecinas. (2,14)
Frente a una intubación difícil conocida o anticipada, la intubación por medio de fibrobroncoscopia es la técnica de elección cuando se cuenta con el equipo. Por el contrario, cuando se enfrenta una intubación difícil no anticipada, con relajante muscular, la fibrobroncoscopia puede ser muy compleja pues las partes blandas se apoyan en la óptica e impiden la visión. Esta técnica tiene utilidad en la misma situación cuando el paciente recupera ventilación espontánea y tono muscular. (11)
Ante la dificultad de intubar se puede auxiliar con las siguientes maniobras y aparatos: Gum elastic bougie o introductor de Macintosh – Eschmann: es un introductor con una punta moldeada que permite en pacientes Cormack III levantar la epiglotis y entrar a la glotis. De mucha utilidad resulta la máscara laríngea de intubación o Fastrach, este tipo de máscara laríngea mejoró los éxitos de intubación en relación a las intubaciones conseguidas a través de la máscara laríngea convencional (10,13) Actualmente se cuenta también con un amplio arsenal de hojas de laringoscopia adicionales que van desde aquellas que permiten ser introducidas en una apertura bucal de 4 mms. (Bizarri-Guffrida), de pala articulada distal (larigoscopio de McCoy), hasta el antiguo laringoscopio de la polio en que hoja y mango se articulan en un ángulo obtuso lo cual es de gran utilidad cuando la distancia esternomentoneana está disminuida (xifoesoliótico). (14)
Muy novedoso es el estilete con luz distal, el cual se usa tanto para pacientes adultos como en edad pediátrica. Existen actualmente estiletes de luz video-ópticos (VOIS) que facilitan la intubación difícil. (13) No menos útiles, aunque sí invasivas son las técnicas transtraqueales, que incluyen la intubación retrógrada y la cricotirotomía. En relación al uso de la traqueostomía, se precisa recalcar que es una técnica de un rendimiento altísimo, cuya limitante consiste en que idealmente debe ser electiva, con técnica estéril y con cirujanos entrenados en su práctica. (13,14)
El abordaje de la vía aérea en el niño constituye una situación de riesgo muy elevado, mucho más si existen factores que condicionan dificultades para su manipulación. Dadas las características del paciente presentado, se considera de elección, la intubación con el paciente despierto con la utilización de broncofibroscopio. Este procedimiento proporciona una sedación consciente, que no precisa de la utilización de relajantes musculares y evita los riesgos inherentes al uso de estos en un paciente, que se sabe con antelación, es portador de una vía aérea difícil.
El problema de la vía aérea difícil ejerce una atracción especial sobre el conjunto de médicos y paramédicos que se enfrentan diariamente al riesgo. Esto ha llevado al creciente interés de que este tema esté incluido en todas las oportunidades de hacer docencia masiva.