CONCEPTO
Definición clínica de neumonía asociada al ventilador (NAV)
Neumonía bacteriana que se desarrolla en pacientes que reciben ventilación mecánica (VM) por más de 48 horas y en los que no estaba presente en el momento de la intubación.
En la práctica, la sospecha clínica se debe sustentar en los siguientes criterios:
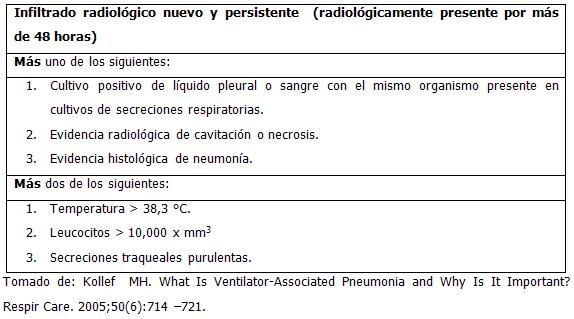
Infiltrado radiológico nuevo y persistente (radiológicamente presente por más de 48 horas)
PREVENCION DE LA NAV (Tomado de: Chastre J. Conference Summary: Ventilator-Associated Pneumonia. Respir Care 2005; 50(7):975-83).
- Garantizar la calidad y cantidad del personal que trabaja directamente con el paciente ventilado.
- Inmunizar a los trabajadores del servicio contra la influenza.
- Implementar una adecuada política de higiene de las manos.
- Adoptar normativas de restricción del uso de antibióticos de amplio espectro: No tratar pacientes sin infecciones bacterianas; usar antibióticos de espectro más reducido siempre que sea posible y reducir la duración del tratamiento
- Reducir tanto como sea posible la duración de la ventilación mecánica usando:
- Mejores métodos para la sedacion y evitar el uso de bloqueo neuromuscular.
- Protocolos para facilitar y acelerar el destete.
- Ventilación mecánica no invasiva siempre que sea posible.
- Evitar la inserción nasal del tubo endotraqueal para reducir el riesgo de sinusitis nosocomial.
- Mantener una presión del manguito del tubo endotraqueal por encima de 20 cm H2O, para evitar las "fugas" de fluidos sépticos supraglóticos al tracto respiratorio inferior.
- Reintubar rápidamente a los pacientes en los que inexorablemente falla la extubación.
- Mantener una elevación de la cabecera de la cama por encima de 30º, especialmente en los casos de que se emplee la nutrición enteral.
- Usar intercambiadores de calor en lugar de los humidificadores convencionales para evitar la formación de condensados contaminados y su vaciado inadvertido en la vía aérea del paciente.
Manejo de la vía aérea (recomendaciones de probada eficacia en el manejo de la vía aérea para prevenir la aparición de NAV)
1. Intubación orotraqueal (mejor que la nasotraqueal).
2. Mantener una presión óptima en el balón de neumotaponamiento del tubo endotraqueal.
3. Retirar el tubo endotraqueal lo antes posible.
4. Evitar la reintubación siempre que sea posible.
5. No efectuar cambios rutinarios en las tubuladuras de los equipos.
6. Esterilización y desinfección adecuadas de los equipos, cuando van a ser utilizados en otros pacientes.
7. Lavado de manos y uso de guantes cuando se realice contacto con secreciones y equipos de ventilación.
CONDUCTA A ASUMIR ANTE UN PACIENTE EN EL QUE SE SOSPECHA UNA NAV
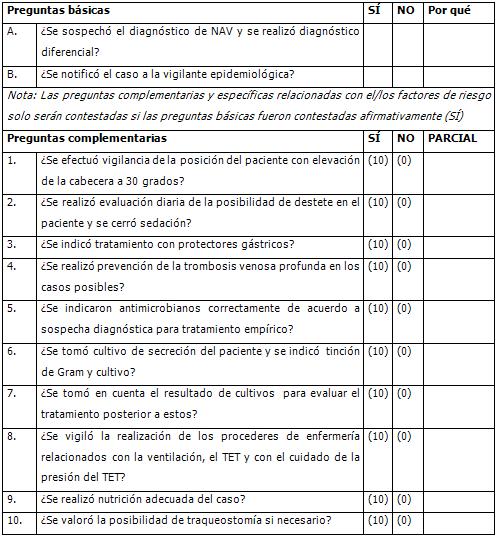
- Para todos los ventilados: Vigilancia de la posición de la cama con 30 grados de elevación de la cabecera, evaluación diaria de la posibilidad de destete con cierre de sedación, profilaxis de la trombosis venosa profunda con fraxiparina y protección gástrica con omeprazol, ranitidina, sucralfato.
- Comentar sospecha en el expediente clínico, indicar cultivos e iniciar tratamiento antimicrobiano.
- Toma de muestra de aspirado por tubo endotraqueal para realizar exámenes bacteriológico, por tinción de Gram y BAAR (en nuestro medio) y hemocultivos.
- Iniciar tratamiento antimicrobiano empírico basado en flora existente en la unidad, tipo de paciente y antimicrobianos disponibles, se puede utilizar, además, el resultado de la tinción de Gram.
- La terapéutica se inicia con una Cefalosporina de tercera generación (Ceftriaxona 1-2 g cada 12 horas; ceftazidimas sobre todo si se sospecha que la Pseudomona sea el agente causal, a razón de 1-2 g cada 8 horas; cefotaxime, 1-2 g cada 6 horas).
- Puede asociarse aminoglucósido: Amikacina 15 mg por kg en dosis única disueltos en 200 ml. de solución salina (a pesar de los inconvenientes que se señalan para este grupo de antimicrobianos en el tejido pulmonar, pero en la práctica los resultados son buenos).
- Otra alternativa a las Cefalosporinas son las Quinolonas, de las que en nuestro medio está disponible la ciprofloxacina, se aplican 400 mg. cada 12 horas por vía endovenosa.
- Si existe la posibilidad de presencia de agentes anaerobios por broncoaspiración se debe usar metronidazol (500 g. cada 6-8 horas).
- Al recibir los resultados del cultivo se debe valorar el antibiograma; si existe mejoría clínica se mantiene la misma antibioticoterapia. Si existiera Staphylococcus aureus se debe valorar el uso de la vancomicina en dosis de 500 mg. por vía endovenosa, cada 6 horas o pencilina protegida. Si se demostrara la presencia de Acinetobacter baumannii se debe utilizar meropenem a dosis de 500 mg. -1 g. cada 6 horas por vía endovenosa, si no existe mejoría con las drogas anteriores ya que generalmente es multirresistente.
- Garantizar buena oxigenación del paciente. Vigilancia por oximetría de pulso y/o gasometrías. Si no mejora la saturación de Hb al aumentar la fracción inspirada de oxígeno se debe usar presión positiva al final de la espiración (PEEP)
- Insistir en los cuidados de enfermería: aspiración entre 2 enfermeros, instilaciones y aspiraciones cada vez que sea necesario.
- Nutrición del paciente: usar la vía enteral si es posible, si no, nutrición parenteral.
- Tratamiento de la enfermedad de base.
- Realizar traqueostomía si el tiempo de la ventilación es prolongado. Valorar según criterio médico para destete y aspirado de secreciones.
- Complementarios evolutivos: Rayos X de tórax como mínimo una vez al día, hemograma, y el resto de acuerdo a la enfermedad concomitante.
- Chequeo de la posición, fijación del tubo endotraqueal y medición de la presión de este (debe oscilar entre 20-30 cm H2O) cada 8 horas.
- Notificación del caso a la vigilante epidemiológica.
GUÍA DE EVALUACIÓN