CONCEPTO
Se define al shock cardiogénico como la persistencia de hipoperfusión hística, generalmente asociada a hipotensión arterial como consecuencia del fallo de bomba del corazón, en presencia de un adecuado volumen intravascular.
Hemodinámicamente la presión arterial sistólica es menor de 30 mmHg (en relación a sus valores base), el índice cardiaco es inferior a 2,2 L/minuto y la presión en cuña de la arteria pulmonar es mayor de 15 mmHg.
Típicamente se origina por la disfunción ventricular severa secundaria a un IAM. Su mortalidad, que oscilaba en el 80 % se ha reducido a cerca del 50 % debido a progresos en la terapéutica intervencionista.
CAUSAS
Infarto agudo de miocardio (IAM) con:
• Fallo de bomba.
• Muy extenso.
• No muy extenso pero con disfunción ventricular previa.
• Extensión del IAM.
• Expansión del IAM.
• Isquemia cardiaca recidivante.
Infarto agudo del miocardio con complicaciones mecánicas como:
• Insuficiencia mitral aguda por rotura de músculos papilares.
• Rotura septal con comunicación aurículoventricular.
• Rotura de cuerdas tendinosas.
• Taponamiento cardiaco.
Infarto agudo del miocardio de ventrículo derecho.
Otras condiciones:
• Neumotórax a tensión.
• Hemotoráx masivo.
• Miocarditis.
• Estadios finales de micardiopatías.
• Contusión miocárdica.
• Shock séptico con depresión miocárdica severa.
• Obstrucción del tracto de salida del ventrículo izquierdo.
• Estenosis aórtica severa.
• Micardiopatía obstructiva hipertrófica.
• Mixoma auricular.
• Tromboembolismo pulmonar.
• Feocromocitoma.
DIAGNÓSTICO
Criterios:
Presión arterial sistólica < 90 mmHg o descenso agudo de más de 30 mmHg.
Hipoperfusión: (Diuresis ≤ 20 ml/hora, alteración del estado mental, vasoconstricción periférica).
Excluida la hipotensión por dolor, reflejo vagal, arritmias, drogas y hemorragias.
Factores de riesgo que pueden llevar a un paciente a esta situación clínica:
• Capacidad funcional (Asociación del Corazón de Nueva York) III - IV.
• Cardiomegalia severa.
• Infarto miocárdico previo.
• Angina aguda inestable.
• Enfermedad de tres vasos.
• Hipertensión arterial previa.
• Hipertrofia del ventrículo izquierdo.
• Fracción de eyección del ventrículo izquierdo (FEVI) < 40.
• Aneurisma del ventrículo izquierdo.
Diagnostico clínico
Desde el punto de vista clínico se trata de pacientes con diagnostico de IAM, que muestran inquietud, agitación, confusión.
Al examen físico las extremidades están frías, húmedas, pálidas o cianóticas; presencia de signos de congestión venosa.
Es frecuente el gradiente térmico centro – periférico, o sea, más frialdad en las regiones distales menos perfundidas que en las proximales mejor perfundidas.
El pulso generalmente es rápido, filiforme con llenado capilar retardado.
Pueden encontrarse signos clínicos de congestión pulmonar como disnea y al examen físico estertores crepitantes.
Hay oligoanuria con diuresis menor de 30 ml por hora.
Parámetros hemodinámicas:
• Índice cardiaco menor de 2.5 L/min/m2
• Hipotensión arterial: Presión arterial media menor de 65 mmHg.
• Presión en cuña de la arteria pulmonar: mayor de 18 mmHg.
Complementarios:
Hemograma completo con leucograma.
Glucemia.
Gasometría.
Creatinina.
Radiografía de tórax.
Electrocardiograma.
Ecocardiograma Doppler.
TRATAMIENTO
Lo más importante en el shock cardiogénico es el reconocimiento precoz del cuadro, tratar de identificar sus causas y coordinar tratamiento intervencionista.
Estrategias de tratamiento:
• Oxigenoterapia.
• Agentes inotropicos y vasopresores (dobutamina, dopamina, milrinona, epinefrina, norepinefrina y fenilefrina).
• Analgésicos.
• Trombolisis.
• Soporte mecánico (balón de contrapulsación, dispositivos percutáneos de asistencia al ventrículo izquierdo, oxigenador de membrana extracorpórea).
• Estrategias de repercusión (angioplastia o cirugía).
• Otras (IECA de acción corta, vasodilatadores, heparinas, aspirina, clopidogel, ticlopidina)
• Para complicaciones (antiarrítmicos).
• Fluidos.
Medidas generales:
• Evaluación del ABCD.
• Ingreso en la UCIE (código rojo).
• Acostar en decúbito supino con 15º de elevación de la cabeza.
• Electrocardiograma de superficie de 12 derivaciones más V7, V8, V9, V3R y V4R.
• Oxigenación adecuada. Catéter nasal o máscara con reservorio a 4-5 L/minuto. (asistencia ventilatoria mecánica de ser necesario).
• Acceso venoso periférico y luego central.
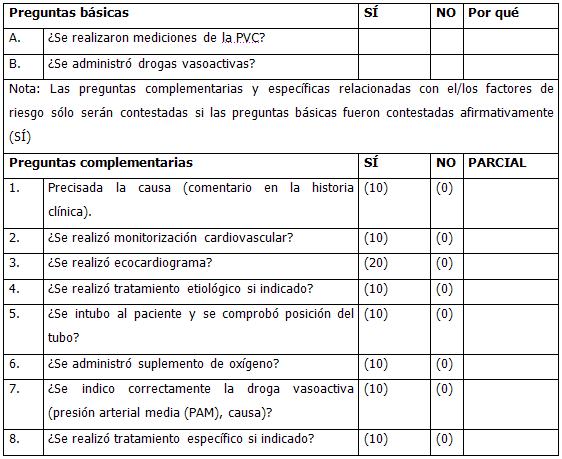
• Medir presión venosa central (PVC) (PVC < 6 cm baja, normal entre 6-12 cm H2O, alta mayor de 12 cm H 2O).
• Manejo estricto de la hidratación. No precisa generalmente la administración de volúmenes pues generalmente la PVC mantiene valores por encima de 15 cm H2 0.
• Corrección del equilibrio ácido- básico si hay trastornos.
• Tratamiento del dolor (con meperidina, la morfina no está indicada).
• Marcapasos externos de ser necesario.
• Control de arritmias.
• Diuréticos endovenosos si edema pulmonar y presión capilar en cuña de la arteria pulmonar (PCAP) elevada.
Monitorización:
• Electrocardográfica.
• Presión arterial.
• Presión capilar en cuña de la arteria pulmonar (PCAP).
• Gasto cardiaco.
• Presión venosa central.
• Ecografía.
• Diuresis horaria
• Marcadores cardiacos (Creatincinasa fracción MB (CK-MB) y troponina I y T).
• Gases sanguíneos, oximetría.
• Proteína C reactiva.
• Exámenes de laboratorio generales (hematología, coagulograma, química sanguínea)
• Radiografía de tórax.
Administración de drogas vasoactivas.
La dopamina es la droga recomendada inicialmente, de entrada a altas dosis (10-20 mcg/kg/minuto) por su capacidad de ser inotropo positivo y agente vasopresor; luego, cuando la tensión arterial mejora, se reduce la dosis (5-10 mcg/kg/minuto) y se agrega dobutamina a dosis altas (10-20 mcg/kg/minuto).
La dobutamina es de elección y se indica como monoterapia cuando la hipotensión no es muy severa y hay congestión pulmonar importante y/ o arritmias, ya que es menos arritmogénica que la Dopa y produce menos congestión pulmonar.
La norepinefrina es un potente vasocontrictor y se debe usar en pacientes que no responden a la dobutamina y a la dopamina. Hay que tener en cuenta que esta droga aumenta la resistencia vascular periférica y la demanda de consumo de oxígeno por el corazón, por lo que hay que ser cuidadosos en su uso, pues puede empeorar la isquemia cardiaca y producir arritmias graves. La norepinefrina se prepara en infusión (ámpula 4 mg) y la dosis puede ajustarse a un rango desde 0,01- 1 mcg /Kg /minuto.
Tratamiento etiológico:
• Neumotórax a tensión o hemotórax masivo: Pleurotomía mínima media (en 5to espacio intercostal, línea media clavicular dejando un sello de agua, o puncionar con aguja de grueso calibre que tenga un dedo de guante cortado en forma de cruz en su extremo cerrado, si fuera liquido dejar drenando el trócar a un recipiente medidor).
• Taponamiento cardiaco: Pericardiocentesis (puncionar con trócar largo en el borde inferior del esternón, en línea al hombro derecho, a 45 grados con respecto al abdomen, o también en el 5to espacio intercostal, borde izquierdo del esternón, en dirección al hombro derecho a 30 grados con respecto al plano horizontal del tórax.
• Pericarditis aguda: Manejo con ácido acetil salicílico (AAS) y antiinflamatorios no esteroideos.
• Rotura de pared libre ventricular: Tratamiento quirúrgico cardiovascular.
• Tromboembolismo pulmonar: Trombolisis sistémica (ver GPC).
• IAM con toma de ventrículo derecho: (en ECG supradesnivel del ST en V3R y V4R, estado de shock con pulmones limpios desde el punto de vista clínico (ausencia de crepitantes) y radiológico), la terapéutica inicial incluye aumentar el llenado ventricular con volumen. Se utilizan bolos de solución salina de 100-200 ml, siempre con control estricto de la PVC.
Medidas intervencionistas (Centros con servicio de hemodinámica).
• Balón de contrapulsión aórtica.
• Restauración del flujo coronario (reperfusión- revascularización).
• Angioplastia transluminal en el caso de los pacientes con IAM.
GUÍA DE EVALUACIÓN