CONCEPTO
Enfermedad pulmonar de origen infeccioso que se contrae en la comunidad, no relacionada con el medio hospitalario, que puede expresarse clínicamente en las primeras 48 horas de ingreso hospitalario ó 7 días después del egreso. Se excluyen los pacientes inmunodeprimidos y los que padecen neumonía por tuberculosis y neumonía por aspiración.
FACTORES PREDISPONENTES
- Infección respiratoria aguda del tracto respiratorio superior.
- Afeccion crónica del aparato respiratorio.
- Broncoaspiración de contenido orofaríngeo o gástrico.
- Hábito de fumar.
- Edad mayor de 60 años.
- Alcoholismo crónico.
- Drogadicción.
- Inmunodepresión.
- Uso previo de antibióticos.
- Politraumatizados.
- Grandes quemaduras.
- Estados comatosos.
- Estados caquécticos.
- Comorbilidad asociada: Diabetes, insuficiencia cardiaca, estados infecciosos a distancia, enfermedad hematológica, neoplasias, insuficiencia hepática, insuficiencia renal, enfermedad cerebrovascular, etc.
Microorganismos que con más frecuencia producen NAC, por grupos de edades.
Jóvenes: Micoplasmas pneumoniae, neumococo y virus.
Adultos: Neumococo, Legionela pneumofhila, Chlamydia pneumoniae y virus.
Ancianos: Neumococo, Hemofilo influenzae y bacterias Gram negativas.
ASPECTOS CLÍNICOS
Típica.
- Etiología: Neumococo, estafilococo, hemófilos, otros cocos o bacilos Gram positivos o negativos.
- Clínica: Comienzo brusco, fiebre alta, escalofríos, dolor pleurítico, disnea, expectoración purulenta, etc.
- Examen físico: No es frecuente la infección de vías respiratorias altas, matidez a la percusión, estertores crepitantes, signos de derrame pleural.
- Analítica: Leucocitosis con polimorfonucleares.
- Radiología: Condensación neumónica o bronconeumonía con usual derrame pleural.
- Anatomía patológica: Infiltrado intersticial y alveolar con exudados purulentos.
- Antimicrobianos: Betalactámicos (penicilinas, cefalosporinas, monobactámicos, carbapenémicos), Glucopéptidos (vancomicina, teicoplanina), Quinolonas y derivados, Lincosamidas (clindamicina, lincomicina).
Atípica
- Etiología: Micoplasmas, clamidias, ritketsias, legionelas, virus.
- Clínica: Comienzo solapado, fiebre, tos seca, expectoración escasa.
- Examen físico: Es frecuente la infección de vías respiratorias altas, no matidez, crepitantes raros, se asocian estertores secos bronquiales, en escasas ocasiones derrames.
- Analítica: Normocitosis con linfocitosis o leucopenia.
- Radiología: Condensación intersticial con escaso derrame pleural.
- Anatomía patológica: Inflamación bronquial e intersticial.
- Antimicrobianos: Macrólidos, Tetraciclinas, Sulfamidados, Antivirales.
Criterios de hospitalización en cuidados progresivos
- Reconocimiento clínico de neumonía grave clase IV.
- Cuadro neumónico que origina signos de insuficiencia respiratoria aguda con peligro para la vida, requiriendo de cuidados progresivos inmediatos dado el compromiso ventilatorio, hemodinámico, renal y metabólico que provocaría.
Criterios para la neumonía grave clase IV
Concepto: Neumonía grave de alta probabilidad de recuperación.
Paciente: Cualquier edad, marcada toma del estado general, síntomas y signos de compromiso funcional respiratorio; existe afectación de la conciencia y/o signos de descompensación cardiovascular.
Enfermedad de base: Ninguna de las consideradas en la Clase V (Demencia de moderada a severa, IRC grado V, insuficiencia hepática crónica, cáncer avanzado, retraso mental severo)
Radiografía de tórax: Afectación de más de un lóbulo, derrame pleural de mediana o gran cuantía.
Conducta: Manejo en la UCIE, gasometría arterial y terapia con antibióticos por vía parenteral.
Se expresa de la siguiente forma.
Clínica
- Polipnea.
- Alteraciones agudas del estado de conciencia.
- Taquicardia.
- Cianosis.
- Utilización de musculatura accesoria.
- Imposibilidad para hablar.
- Hipotensión.
- Caída de la diuresis a menos de 20 ml por hora.
Hemogasometría
- PaO2 menor de 70 mm hg.
- PCO2 mayor de 60 mm hg (sin padecer de EPOC).
- Relación PaO2/Fio2 menor de 250.
- PH con tendencia a la acidosis.
- Saturación de O2 menor de 85.
Radiografía.
- Infiltrados mixtos.
- Opacidades.
- Consolidación lobar o diseminada.
- Derrames.
- Imágenes micronodulillares.
- Progresión de más del 50 % de las imágenes anteriores en las primeras horas.
Se debe destacar que los hallazgos radiológicos por sí solos no expresan la gravedad de esta enfermedad, se necesita de los criterios clínicos y hemogasométricos anteriores, recordando que ya en la resolución demoran incluso entre 4 y 6 semanas para desaparecer.
TRATAMIENTO
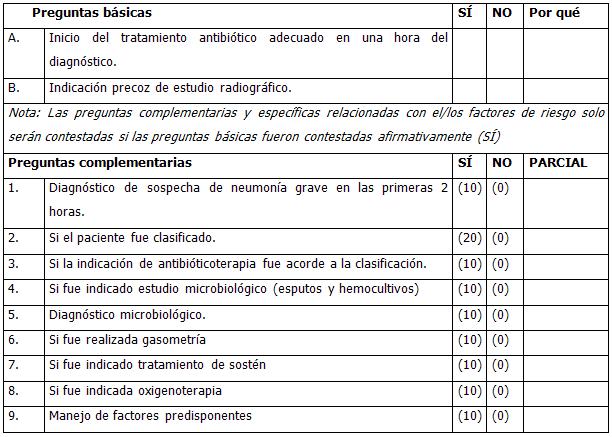
Todo paciente que sea recibido en el CPEM con diagnóstico de neumonía grave será tratado en la UCIE. Tener en cuenta los principios generales del tratamiento de la sepsis (ver GPC).
- Hidratación 20 - 40 mL/Kg/d con cristaloides.
- Toma de muestras para diagnóstico microbiológico, principalmente hemocultivos pues tienen alto grado de especificidad diagnóstica.
- Después de tomada la muestra para microbiología, iniciar tratamiento con antimicrobianos, según el germen más probable. Tratamiento empírico.
- Oxigenoterapia o ventilación mecánica según estado del paciente.
- Ingreso en terapia intensiva previa interconsulta.
Exámenes complementarios.
- Leucograma.
- Eritrosedimentación.
- Tinción de Gram. del esputo y recuento celular, en caso de VAM, cultivo seriados protegidos a distancia de secreciones endotraqueales y alveolares.
- Rayos X de tórax.
- Tomografía computarizada (puede resultar útil ante la aparición de más de un proceso Ej., derrame pleural frente a condensación pulmonar subyacente, absceso pulmonar frente a empiema con nivel hidroaéreo, etc.)
- Hemocultivo.
- Toracocentesis y cultivo del líquido pleural.
Tratamiento de sostén
- Reposo en posición fowler ≥ 30 grados.
- Aporte calórico adecuado.
- Garantizar estado hidromineral.
- Oxigenación adecuada, ventilación mecánica si es necesario.
- Medidas antitérmicas físicas y químicas.
- Analgesia si el paciente tiene dolor pleurítico.
- Estrecha vigilancia hemodinámica (PVC, FC, TA, ritmo diurético, etc.)
- Terapia con antimicrobianos.
- Mantener compensadas las enfermedades asociadas.
Terapéutica antimicrobiana
Primera línea
- Ceftriaxona 1 g cada 12 horas por via endovenosa más eritromicina 500 mg cada 6 horas por vía endovenosa o claritromicina 500 mg cada 12 horas por vía endovenosa o rifampicina 600 mg cada 12 horas por vía endovenosa.
- Cefuroxima 1, 5 g cada 8 horas más eritromicina 500 mg. cada 6 horas o claritromicina 500 mg. cada 12 horas o rifampicina 600 mg. cada 12 horas, todas por vía endovenosa.
- Cefotaxima 1 g. cada 6-8 horas más eritromicina 500 mg. cada 6 horas o claritromicina 500 mg. cada 12 horas o rifampicina 600 mg. cada 12 horas por vía endovenosa.
- Amoxacillina-clavulanico 2 g. cada 8 horas más eritromicina 500 mg. cada 6 horas o claritromicina 500 mg. cada 12 horas por vía endovenosa .
Alternativo
- Levofloxacina 500 mg. cada 12 horas más benzyipenicillin 1,2 g. cada 6 horas por vía endovenosa.
Valoración de la respuesta al tratamiento. Pasadas 72 horas del inicio del tratamiento antibiótico debe valorarse la respuesta a este.
PACIENTES QUE NO RESPONDEN AL TRATAMIENTO.
Cuando el paciente no responde al tratamiento o su condición se deteriora después del inicio de la terapia empírica deben considerarse las siguientes posibilidades:
- Diagnóstico incorrecto (no se trata de una enfermedad infecciosa o es una enfermedad no infecciosa con un componente de sepsis asociadas): Insuficiencia cardiaca, tromboesbolismo pulmonar, atelectasia, neoplasia, reacciones pulmonares a drogas, vasculitis, distrés respiratorio, hemorragias pulmonares o enfermedades inflamatorias del pulmón.
- Diagnóstico correcto: Si el diagnostico es correcto pero hay fallas en la respuesta, el médico debe considerar algunos de los siguientes componentes de la tríada huésped - droga-patógenos.
- Problemas relacionados con el huésped: Factores locales (obstrucción o cuerpo extraño), inadecuada respuesta del huésped o complicaciones (empiema, sobrecarga de volumen, superinfección pulmonar).
- Problemas relacionados con la droga: Errores en la selección, errores en la dosis o ruta de administración, cumplimiento del tratamiento o reacciones adversas a drogas.
- Problemas relacionados con el patógeno: Organismos multirresistentes u otros organismos patógenos (Micobacterias, Nocardias, Hongos o Virus)
GUÍA DE EVALUACIÓN