INTRODUCCIÓN
Un aspecto de suma importancia en la práctica médica es la búsqueda de procedimientos que minimicen el dolor, reduzcan la inflamación y estimulen la reparación hística sin causar muchas molestias al enfermo. El láser de baja potencia es una de las técnicas que cumple con estos requisitos. Su efecto terapéutico sobre los tejidos biológicos consiste en cambios celulares que posibilitan una rápida respuesta cicatrizal del tejido dañado. Por ello su empleo se extiende con éxito a otras especialidades médicas, tanto en la modalidad de tratamiento único, como combinado con otros procedimientos fisioterapéuticos o tratamiento farmacológico.(1,2,3,4)
Desde el año 1983 la Dirección Nacional de Estomatología del MINSAP desarrolló un conjunto de investigaciones que aportaron los resultados necesarios para colocar a Cuba entre los países de avanzada con la introducción de esta tecnología. En Cuba se emplea el láser en los tratamientos de diferentes enfermedades, aunque en los servicios estomatológicos existe una escasa experiencia de aplicación de protocolos de tratamiento para la estomatitis aftosa recurrente (EAR) basados en la terapia láser con el equipo FISSER-21, de fabricación cubana, clasificado como un diodo semiconductor de arseniuro de galio y aluminio (ALGaAs) y dispositivo de uso estomatológico;(5,6) igualmente se observa una pobre explotación de los equipos láser con fines estomatológicos ubicados en las diferentes áreas de Salud de la provincia.
Entre las urgencias periodontales que requieren atención inmediata se encuentra la EAR, debido a las molestias o complicaciones que ocasiona al paciente. En la actualidad, teniendo en cuenta la periodicidad, intensidad y persistencia con que se presentan las aftas bucales, se han definido, desde el punto de vista clínico, como una entidad que cursa con recurrencia y de etiología no bien precisada.(7)
En el análisis de la situación de salud bucal del municipio Lajas, provincia Cienfuegos, se identificó como un problema de salud la presencia frecuente de pacientes con EAR. Conocidos estos antecedentes, se decidió aplicar en un grupo de pacientes de dicha localidad, terapia con láser de baja potencia, por ser un método sencillo y económico, además de beneficiar al paciente, debido a su eficacia comprobada. Es objetivo de este estudio determinar el efecto terapéutico del tratamiento con radiación láser de baja potencia en pacientes con diagnóstico de EAR.
MÉTODOS
Se realizó un estudio descriptivo, transversal, en el periodo mayo de 2019- mayo de 2021, que incluyó a 46 pacientes con diagnóstico de EAR, los cuales acudieron al servicio estomatológico del Policlínico Dr. Enrique Barnet, del municipio de Lajas, provincia de Cienfuegos; y dieron su consentimiento informado para formar parte de la investigación.
Se incluyeron pacientes de ambos sexos con EAR con aftas de evolución no mayor de 48 horas. Fueron excluidos las embarazadas, pacientes con enfermedades sistémicas (epilépticos, con antecedentes de lesiones malignas en el complejo bucal, con tratamientos anteriores, dado que el láser tiene gran efecto bioestimulante al acelerar la mitosis celular, desconociéndose cuál sería su comportamiento en células neoplásicas); portadores de aditamentos metálicos (prótesis, dispositivos intrauterinos) y marcapasos, ya que el equipo de láser emite ondas electromagnéticas; pacientes con deterioro cognitivo, o retraso mental, por no ser confiables para la investigación los datos aportados por ellos; pacientes que utilizaran drogas fotosensibilizantes, pues pueden aparecer manchas en la piel; paciente con somnolencia y vértigo, por ser a su vez efectos secundarios del tratamiento con laserterapia; niños en etapas de crecimiento, con piel fotosensible; personas con afecciones de la glándula tiroides; aquellos con infecciones bacterianas sin previa cobertura antibiótica; y pacientes con otros tratamientos para la EAR. Los criterios de salida: negación de los pacientes para participar, cambio de residencia a otra provincia o municipio, y fallecimiento.
Se revisaron las historias clínicas estomatológicas individuales, con el objetivo de identificar la edad, sexo y antecedentes patológicos personales. En una planilla se reflejaron estos y otros datos generales del paciente, así como las variables: localización de la lesión y forma de presentación.
Se determinó el diagnóstico de la EAR en la población a estudiar a través de un minucioso examen bucal, con vistas a la exploración de la mucosa de los pacientes. Este se realizó en el sillón dental, con luz artificial, set de clasificación (explorador No. 5, espejo bucal No. 5, pinza para algodón) y guantes estériles. Para el diagnóstico de EAR se consideraron los signos clínicos evidentes de la lesión, como eritema con manchas enrojecidas, donde se forman vesículas que posteriormente se ulceran, únicas o múltiples, de forma esférica, hundidas, con una porción central rojo grisáceo y periferia elevada.
El tratamiento fue aplicado por estomatólogos capacitados en el “curso de laserterapia y laserpuntura en Estomatología”. Se utilizó el equipo FISSER-21: diodo semiconductor de emisión continua, con longitud de onda de 780 nm (infrarrojo) y potencia máxima de salida de 40 mW, para ser usado a dosis analgésica, antiinflamatoria y regeneradora de tejidos. Se establecieron los parámetros analgésicos y antiinflamatorio durante tres días, mediante técnica puntual local en las áreas de las lesiones con ángulo de 90 grados alrededor de la lesión, con una potencia 30 mW y un tiempo de 36 seg; densidad de energía 1-3 J/cm². Después de las primeras 72 horas se aplicó la terapia con parámetros cicatrizantes: 20 mW durante un minuto, densidad de energía 3-6 J/cm, hasta completar 7 días.(8) Se consideró que el equipo de radiación láser estuviera conectado a tierra, se comprobó la funcionabilidad de la llave de seguridad, así como el comprobador de emisión y de tiempo (no debe flexionarse la fibra óptica en ángulo mayor de 45º). La superficie activa de la fibra óptica o pieza de mano se limpió con soluciones antisépticas, no corrosivas (clorhexidinahidro alcohólico), no se utilizó soluciones abrasivas para la limpieza general del equipo. Se colocó en un lugar seguro, para evitar golpes, vibraciones o ambientes de intenso calor y humedad.(3)
Se garantizaron las condiciones ambientales adecuadas del área de consulta: la luminosidad de la estancia, que permitió la iluminación adecuada sin perturbar la relajación por exceso de luz; temperatura ambiente adecuada para mantener la relajación del paciente. Se colocó al paciente en la camilla o sillón dental, en posición de comodidad absoluta y relajación con aislamiento de ruidos.
La evaluación de los pacientes, atendiendo sintomatología dolorosa, cicatrización, respuesta al tratamiento y efectos colaterales, se realizó a los tres, cinco y siete días de iniciado el tratamiento.
Para evaluar la sintomatología dolorosa a los pacientes se les indicó recordar los dolores más intensos soportados en sus vidas, a partir de estos datos se les aplicó la escala de Melsak de intensidad de dolor presente (IDP); la ausencia de dolor se consideró el punto cero de la escala que incluyó varios grados de dolor: moderado, intenso (que no impidió al paciente continuar la actividad que realizaba), muy intenso (dificulta la concentración), e intolerable.
Con esta misma escala fue evaluado el estado de cada paciente, de modo que se consideraron como curados a quienes refirieron valores cero de IPD en todas las lesiones; mejorados, a los que presentaron valores de IDP inferiores a los iniciales en todas las lesiones; y en el mismo estado a los que refirieron valores de IDP iguales a los iniciales en todas o algunas de las lesiones.
La evaluación de la cicatrización se realizó de acuerdo al grado de reparación hística. Se consideró favorable cuando las lesiones presentaron signos claros de reparación hística (disminución del tamaño, recuperación de la continuidad del epitelio, color rosado, y superficie lisa); y no favorable, cuando las lesiones no mostraron mejoría de sus características iniciales.
En cada visita se evaluó la presencia de alguna reacción adversa, y fue registrado en la planilla elaborada al efecto, ante la presencia de empeoramiento del cuadro clínico. Se consideró reacciones secundarias cualquier efecto adverso producido por el uso de la terapia; como aumento del dolor, mareos, aumento de la presión arterial, somnolencia y debilidad muscular.
Para procesar los resultados se empleó el programa EPIDAT 3.1 y los datos se resumieron en tablas de frecuencias absolutas y relativas. Se realizaron pruebas de independencia con estadígrafo Chi Cuadrado de Pearson, debido a que se trató con variables cualitativas nominales con la corrección de Yates; se empleó la Prueba Exacta de Fisher para verificar la existencia de diferencias estadísticamente significativas entre ambos tratamientos, para lo que el nivel de significación se fijó en 0,05 y la confiabilidad en 95 %.
La investigación se realizó con el consentimiento de todas las personas implicadas en ella, explicándoles que los datos solo se utilizarían con fines investigativos. Además, se contó con la aprobación de la Dirección Municipal de Salud y del Consejo Científico.
RESULTADOS
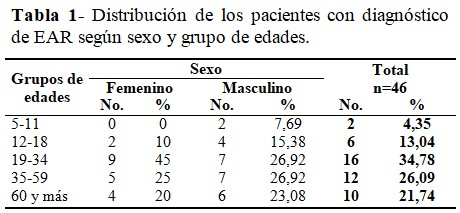
La distribución de los pacientes con diagnóstico de EAR, según sexo y grupo de edades mostró el predominio del sexo femenino en (43,5 %). En ambos sexos la enfermedad fue más frecuente en las edades entre 19-34 años, con un 34,78 %. La afectación por EAR, decreció en los grupos de menor edad. (Tabla 1).
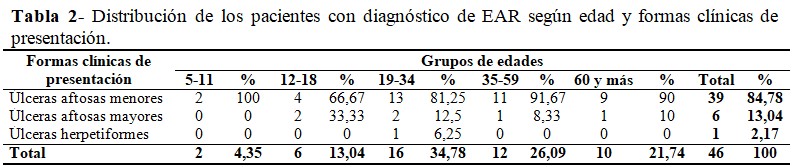
En cuanto a las formas clínicas de presentación, las úlceras aftosas menores predominaron al observarse en un 84,78 % de los casos. Las úlceras herpetiformes fueron las menos representativas (2,17 %). El rango de edades más afectado por las úlceras aftosas menores fue el de 19-34 años, con un 81,25 %. (Tabla 2).
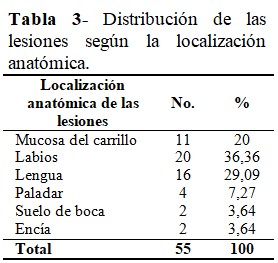
Al analizar la distribución de las lesiones con diagnóstico de EAR según la localización anatómica, las de la zona del labio predominaron (36,36 %), seguidas de las presentes en la lengua (29,09 %). El suelo de boca y encía compartieron un 3,64 % de una cantidad estudiada de 55 lesiones de la EAR. (Tabla 3).
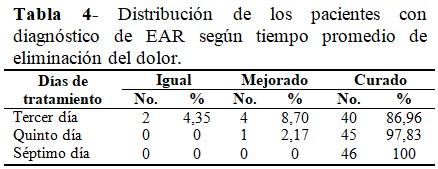
En el 86,96 % de los pacientes el dolor se curó hacia el tercer día de tratamiento; en el quinto día ya se había curado del dolor el 97,83 % de ellos; y en el séptimo día el 100 % del total de pacientes se encontraba sin ninguna sintomatología dolorosa. (Tabla 4).
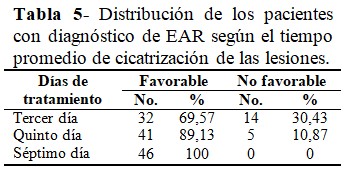
El 100 % de los pacientes evolucionó hacia la cicatrización de forma favorable. Al tercer día, 69,57 % de ellos presentaba condiciones favorables para la cicatrización; y al quinto día, el 89,13 %. (Tabla 5).
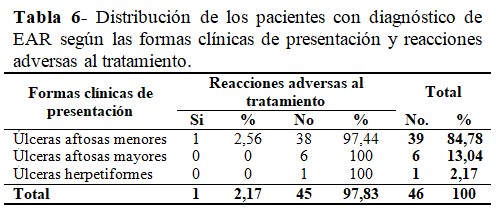
Solo un paciente, con úlcera aftosa menor, presentó reacciones adversas al tratamiento (aumento del dolor), lo cual representó el 2,17 % del total. (Tabla 6).
DISCUSIÓN
En la serie analizada la estomatitis aftosa resultó más frecuente en el sexo femenino. Según investigaciones precedentes este sexo está más sometido a alteraciones hormonales, sobre todo durante el ciclo menstrual, pues el aumento de progesterona y la disminución de estrógenos provocan una mengua de la queratinización de la mucosa oral, lo cual lo hace más vulnerable. Esta es, además, la causa de que durante el embarazo no se reportan casos de estomatitis aftosa, ya que los niveles de estrógenos se elevan mucho. Asimismo, las mujeres son más susceptibles por el hecho de estar expuestas en ocasiones a situaciones estresantes, ansiedades que generan tensión emocional y actúan como factor desencadenante en la aparición de dichas lesiones.(9,10)
Varios autores plantean que la enfermedad se puede encontrar en cualquier etapa de la vida, y que tiende a disminuir con la edad; pero tiene predilección por los jóvenes, pues estas son las edades más afectadas por la gran cantidad de exámenes, por ser el estrés un factor de riesgo ya mencionado, junto a la inmadurez de su sistema inmunológico.(8,9)
Estos resultados son similares a los obtenidos por Tamayo y colaboradores,(12) estudio donde las úlceras aftosas menores representaron un 97 % de los casos, y la edad con mayor cantidad de úlceras aftosas menores fue de 25-34 años; e igualmente coincidentes con los de Garrido y Castañeda,(9) quienes encontraron predominio de las úlceras aftosas menores; aunque el grupo de edades más afectado fue el de 40-59 años, y las úlceras herpetiformes fueron las de menos incidencia.
Los resultados obtenidos en esta investigación coinciden con los de otros autores respecto a que esta afección tuvo mayor incidencia en el labio, lo cual pudo estar condicionado por la gran cantidad de terminaciones nerviosas, las características del epitelio, y que es una zona muy vascularizada. Eso la hace más vulnerable a la aparición de dicha manifestación; es importante señalar que en esta región las molestias son más fuertes.(5,11,13,14)
Estas zonas están expuestas a la acción directa de algunos alimentos considerados alergénicos, entre ellos el tomate, la piña y el vinagre, entre otros. También existen pacientes con tendencia a presionar o morder las partes blandas de la boca, lo que influye en el arrastre de la capa mucosa y provoca la formación de aftas recurrentes en esta zona.(10)
Según expertos en la temática, la encía y el paladar duro (mucosas masticatorias) presentan un epitelio escamoso estratificado y queratinizado, mientras que las mejillas y los labios, consideradas mucosas de revestimiento, presentan una capa gruesa de epitelio estratificado plano no queratinizado, lo que las hace menos resistentes, y por ello, más vulnerables a las aftas bucales. Varios investigadores indican que las lesiones ocurren casi exclusivamente en las superficies no queratinizadas móviles (mucosas labial y bucal, superficies ventral o lateral de la lengua y piso de la boca), mientras que las regiones de la mucosa bucal queratinizada (paladar duro, encías y superficie dorsal de la lengua), muy raramente son sitios de presentación de aftas.(1)
En relación al tiempo promedio de eliminación del dolor, este estudio entraña similitudes con lo observado por varios autores.(5,9,15) La sintomatología dolorosa tiende a desaparecer generalmente alrededor del tercer día de tratamiento con láser de baja potencia, incluso en la serie analizada por Garrido y Castañeda(12) en muchos pacientes se les dio resolución en las primeras 48 horas.
La EAR es típicamente dolorosa, por lo que muchas veces interfiere con la ingestión de alimentos, caracterizada por una respuesta inflamatoria exagerada y mantenida. La terapia láser de baja potencia produce los efectos requeridos para el tratamiento de la EAR, dado el efecto analgésico de la acción del láser sobre las terminaciones nerviosas; la estimulación neuronal mejora la conductividad de los impulsos nerviosos, disminuye la actividad bioeléctrica de los receptores, estabiliza la membrana celular y bloquea el foco doloroso, lo que eleva el umbral de dolor del paciente; por tanto, el efecto analgésico de la radiación láser es muy potente porque actúa directamente sobre el síntoma (dolor).(5,9,14)
Este efecto analgésico, a nivel local, favorece la eliminación de sustancias alógenas, interfiere el mensaje eléctrico placa membrana durante la transmisión del estímulo, induce la producción de endorfinas, actúa sobre las fibras gruesas que bloquean las fibras finas, evita el descenso del umbral doloroso, y por último, provoca la normalización y equilibrio de la energía en el punto lesionado.
La luz láser, según sus parámetros energéticos, se aproxima a los niveles energéticos de las células hísticas de las fibras nerviosas, así como los líquidos hísticos (tisulares), de modo que constituye el excitador fisiológico adecuado. En general, se plantea que la radiación láser inicialmente produce un efecto analgésico entre 12 y 24 horas de duración.(3,10)
El tiempo promedio de cicatrización de las lesiones durante el tratamiento aplicado con radiación láser de baja potencia, medido en este estudio, se asemeja con el referido por Vázquez y colaboradores,(16) y Donoso y colaboradores;(15) en ambos, el 100 % de los pacientes evolucionó hacia la cicatrización dentro del tiempo de tratamiento con láser de baja potencia.
La curación de las lesiones aftosas puede demorar de siete a diez días, e incluso más, sin embargo, la aplicación de radiación láser acelera el proceso de cicatrización; su acción se basa en el aumento de la multiplicación celular, la formación de fibras de colágeno elásticas y la regeneración de los vasos.(5)
Esta terapia también tiene su acción sobre la reparación tisular, por su efecto sobre la síntesis de proteínas, lo que conlleva a una epitelización acelerada, por tanto, la cicatrización de las lesiones es más rápida. Esta es la causa atribuible a que los pacientes tratados con láser cicatrizaran antes de los 7 días.(10,14)
Fue muy bajo el número de pacientes que presentaron reacciones adversas al tratamiento con láser de baja potencia. Y esto se acerca a los hallazgos de estudios similares ya citados,(5,8,15) en los cuales la presencia de reacciones adversas fue nula.
Entre las reacciones adversas reportadas, la más común es la aparición de dolor después de la primera aplicación del láser, que tiende a disminuir a partir de la segunda aplicación. Con menos frecuencia se han reportado ocasionalmente somnolencia y vértigo.(2)
Predominaron los pacientes diagnosticados con EAR del sexo femenino, del grupo de edades de 19 a 34 años. La forma clínica de presentación que prevaleció fueron las úlceras aftosas menores, y en la mayoría de ellos, los labios resultaron la zona de localización anatómica de la lesión. En relación a la evolución de los pacientes con EAR tratados con láser de baja potencia, en todos fue eliminada la sintomatología dolorosa, y el tratamiento clasificado como favorable. Las lesiones cicatrizaron en un tiempo promedio de tres días, intervalo en el que se observó el mayor efecto de esta terapia. Solo un paciente presentó reacciones adversas al tratamiento. Los resultados obtenidos muestran los beneficios terapéuticos de emplear la terapia con láser de baja potencia, para el tratamiento de la EAR.
Conflicto de intereses:
Los autores no refieren conflicto de intereses.
Contribución de autores:
Conceptualización: Yety Isabel Rosado Fernández, Edel Alejandro Fonte Vigo
Curación de datos: Nancy Díaz Canedo, Gilberto Salas Contreras
Análisis formal: Yety Isabel Rosado Fernández, Edel Alejandro Fonte Vigo
Investigación: Yety Isabel Rosado Fernández, Edel Alejandro Fonte Vigo, Gilberto Salas Contreras
Metodología: Yety Isabel Rosado Fernández, Maricelys de la Caridad Hernández Cabeza, Gloria Barroso de Mazarredo
Administración del proyecto: Yety Isabel Rosado Fernández, Maricelys de la Caridad Hernández Cabeza
Recursos: Yety Isabel Rosado Fernández
Supervisión: Maricelys de la Caridad Hernández Cabeza, Nancy Díaz Canedo
Validación: Yety Isabel Rosado Fernández, Edel Alejandro Fonte Vigo
Visualización: Yety Isabel Rosado Fernández, Edel Alejandro Fonte Vigo
Redacción: Yety Isabel Rosado Fernández, Edel Alejandro Fonte Vigo
Redacción – revisión y edición: Yety Isabel Rosado Fernández, Maricelys de la Caridad Hernández Cabeza
Financiación:
Dirección Municipal de Salud, Lajas, Cienfuegos, Cuba.