INTRODUCCIÓN
Existen, seguramente, pocos casos en la practica médica “tan desesperados” como una lesión de la médula espinal. La situación de una persona que hasta ese momento disfrutaba de una vida saludable y que se convierte súbita y permanentemente en parapléjica o cuadripléjica es algo que ningún médico puede observar sin conmoverse, pues el código de ética médica vigente desde la antigüedad, impone al médico el deber primordial de ayudar a sus semejantes incondicionalmente.
El impacto psicológico y socioeconómico que recae sobre un lesionado de cualquier tipo, y en especial aquellos que se enfrentan a la disminución de sus capacidades, ya sea temporal o definitivamente, como resultante de un traumatismo de la columna vertebral y médula espinal, obligan al médico actual a mantener un constante interés por todo lo relacionado con avances científicos, nuevas técnicas quirúrgicas y conductas en dicho campo.
El instituto de investigaciones sobre discapacidad y rehabilitación de los EE UU, estima que 14 mil ciudadanos sufren de lesiones de la médula espinal cada año, alrededor de 8 000 a 10 000 quedan paralíticos y solo en ese país existen unos 300 000 pacientes confinados a sillas de ruedas. (1)
Las fracturas y luxaciones de la columna vertebral con lesiones serias se producen con mayor frecuencia en personas jóvenes, aunque no solo en ellos, pues en pacientes de la tercera edad, fundamentalmente del sexo femenino, es muy frecuente este tipo de lesión provocada por la osteoporosis.
El manejo de las fracturas de columna toracolumbar, con o sin daño neurológico aparejado, constituyen un reto para los equipos médicos así como para el sistema de salud, que debe enfrentar cuantiosos gastos e inversiones con el fin de adquirir novedosa técnica para el tratamiento actualizado de estos pacientes. (2,3)
El tratamiento del daño espinal agudo ha experimentado un significativo progreso en los últimos años, pero el empleo de diferentes técnicas para enfrentar este tipo de afectaciones genera una permanente controversia.
Cada principio marca un mito en su día y alrededor de ellos han ido apareciendo muchos sistemas diferentes, no siempre mejores unos que otros. Con la misma facilidad con que la industria ha desarrollado nuevas ideas y ha apartado otros muchos instrumentos, hemos llegado a un punto en que nos vemos desbordados por una enorme cantidad de ofertas, en general de calidad de asistencia médica. (2, 4, 5)
Entre las ideas que han constituido un mito están las de Resinas, Harrington, Roy Camille, y Luque, esta última injustamente abandonada o descuidada como piedra angular de toda la instrumentación por vía posterior; de ellas quedaron bien definidos los aspectos técnicos que permitieron utilizar las láminas, apófisis espinosas, articulares y transversas, así como los pedículos como puntos de anclaje para gancho, alambres, y tornillos. (6, 7, 8)
Cada día aparece una nueva tecnología para la cirugía espinal, nombrada como la “solución perfecta” y solo cuando muestran sus resultados con el uso en la población, vemos sus inconvenientes. Todas las compañías solo quieren comercializar su tecnología pero solo los ensayos clínicos muestran la poca eficacia de estos sistemas de instrumentación. (9)
El cirujano espinal tiene la responsabilidad de mantener el desarrollo de la ciencia y mantener la razón para evitar la fuerza de la tendencia detrás de la nueva tecnología y las trampas potenciales. (6)
La nueva tecnología es inevitable. Se debe aprender de los errores del pasado, no temerles, abrazarlos y críticamente examinar la nueva tecnología, con la vigilancia y la razón. Finalmente, debemos evitar el triunfo de la tecnología por encima de la razón y la evidencia. (9)
La provincia de Cienfuegos no escapa del desarrollo científico técnico, pues está en vía de desarrollo, con nuevas construcciones, aumento del turismo y de vehículos modernos que desarrollan gran velocidad, todo lo cual trae consigo que aumenten las probabilidades de accidentes de gran magnitud. Sin embargo, no cuenta en estos momentos con tecnología sofisticada para realizar la cirugía espinal, pero sí existen los pacientes con daño raquimedular, a lo que hay que hacer frente. Para ello se utiliza la técnica tradicional de instrumentación con alambre sublaminar de Luque, con el objetivo de resolver la problemática del paciente.
Por todo lo anterior se realiza esta investigación con el objetivo de evaluar los resultados del tratamiento quirúrgico de las fracturas de columna en la región toracolumbar.
MÉTODOS
Estudio descriptivo correlacional retrospectivo de serie de casos, que incluyó 54 pacientes atendidos por fractura de columna en región toracolumbar, en el Servicio de Ortopedia y Traumatología del Hospital Provincial “Gustavo Aldereguía Lima” de Cienfuegos, durante el periodo de enero de 1999 a junio de 2007. Se estudiaron las siguientes variables: edad, sexo, etiología, tipo y nivel de la fractura, enfermedades asociadas, técnica quirúrgica empleada, daño neurológico pre y posoperatorio, uso de la metilprednisolona, complicaciones y resultados finales..
Criterios de inclusión:
Pacientes con fracturas de columna en región toracolumbar, con o sin daño neurológico, que se mantuvieron en la consulta por, al menos, un año.
Criterios de exclusión:
Pacientes con fracturas patológicas o de otro origen no traumático.
Pacientes que abandonaron la consulta antes del año.
Pacientes con fracturas de columna cervical.
Se revisaron las historias clínicas de todos los pacientes atendidos por fracturas de columna en región toracolumbar en el periodo estudiado y los informes operatorios sobre ellos, teniendo en cuenta las variables a estudiar.
Se tuvieron en cuenta las siguientes clasificaciones:
Para la clasificación de las fracturas se usó la de Denis (8), la cual es muy integral, mide el daño de la lesión y ayuda a tomar una conducta adecuada.
Tipo I: Fracturas por compresión.
Tipo II: Fracturas por estallido (Burst fracture).
Tipo III: Fracturas por compresión distracción (Seat Bell)
Tipo IV: Fracturas luxaciones.
Fracturas inestables. (8)
Tipo I: Fracturas con un acuñamiento mayor del 50 % de la altura del cuerpo vertebral y un índice sagital mayor de 25 grados.
Tipo II: Ocupación del canal por fragmento óseo entre un 25 y 50 % además de un índice sagital mayor de 25 grados; o una ocupación del canal mayor del 50 %.
Tipo III: Son inestables las que se acompañen de daño ligamentoso. (Por TAC o RMN).
Tipo IV: Todas son inestables.
Nota: Todas las fracturas que se acompañen de daño neurológico se consideran inestables.
El daño neurológico se evaluó por la escala de Frankel: (2, 8)
A: Parálisis sensitiva y motora.
B: Parálisis motora con conservación sensitiva.
C: Sensibilidad y función motora presentes pero esta última no útil.
D: Sensibilidad y función motora presentes y útiles.
E: Sensibilidad y función motora normales.
En las fracturas con daño neurológico se empleó el esquema de la metilprednisolona a 30 mg/Kg./ en bolo y se continuó a 5,4 mg/Kg./hora las siguientes 23 horas. (8-11)
Para la evaluación de los resultados se utilizaron los criterios de Stauffer y Coventry (5)
Excelente: Pacientes sin complicaciones, fusión completa, no deformidad, no daño neurológico, no dolor, se incorpora a la vida diaria y laboral sin limitaciones.
Bueno: Paciente sin complicaciones, fusión completa, no deformidad, no daño neurológico, que puede tener dolor ocasional y se incorpora a la vida diaria.
Regular: Consolidación retardada que llega a fusionar, dolor en las actividades de la vida diaria, analgésicos frecuentes, puede haber ligera deformidad, no daño neurológico.
Malo: No fusión (pseudoartrosis), dolor mantenido y severo, puede haber daño neurológico.
Por tratarse de un estudio puramente descriptivo no de utilizaron pruebas estadísticas inferenciales, solo números absolutos, porcentajes, rango y promedio matemático en el caso de la edad.
Los datos obtenidos fueron procesados por métodos computarizados. Se creó una base de datos en sistema EXCEL de Windows con su ulterior análisis con paquete SPSS. Los resultados se expresan en números absolutos y porcentajes
RESULTADOS
El sexo masculino fue predominante, 42 pacientes para un 77,8 %, por solo un 22,2 % del femenino. Por debajo de los 45 años predominó ampliamente el sexo masculino con 36 pacientes para un 66,6 % del total. (Tabla 1)
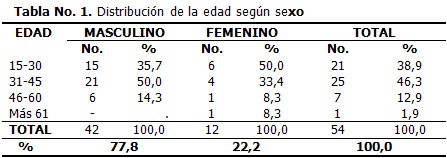
El accidente del tránsito fue la causa fundamental de fracturas de columna en región toracolumbar , con 20 pacientes para un 37,0 % del total, seguido de las caídas de altura y los accidentes laborales con 16 y 11 pacientes respectivamente. (Tabla 2)
Las fracturas del tipo II de Denis fueron las más frecuentes, se produjeron en 44,4 % del total de pacientes, seguidas del tipo I, además 9 pacientes sufrieron fractura-luxación. El tipo III no se presentó o no fue diagnosticado, pues con la tomografía es muy difícil de diagnosticar y no se contaba con un equipo de resonancia magnética nuclear. Debido a la charnela toracolumbar, las fracturas a este nivel fueron las más frecuentes con 26 pacientes para un 48,1 %; seguida de las fracturas torácicas con 16 pacientes. En las fracturas del segmento torácico predominaron las de tipo I de Denis mientras en las toracolumbares y las lumbares predominaron las del tipo II. (Tabla 3)
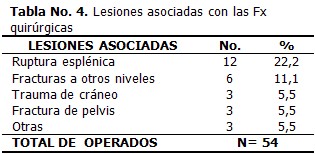
En varios pacientes, además de la fractura de columna en región toracolumbar, se presentaron lesiones asociadas, la más frecuente fue la ruptura esplénica que ocurrió en 12 pacientes (22,2 % del total). Menor número de casos se presentó con fracturas a otros niveles (11,1 %), trauma de cráneo y fractura de pelvis. Dentro de otras se incluyeron tórax batiente, luxación de cadera y fractura de Colles con una lesión cada una. (Tabla 4)
Quirúrgicamente se usó como medio de instrumentación la técnica de fijación con alambre sublaminar de Luque y la fijación con tornillos transpediculares fijados con alambres a las varillas.
El proceder quirúrgico más usado en 29 pacientes para un 53,7 % fue la instrumentación, descompresión posterior y fusión; en los 25 pacientes restantes (46,3 %), solo instrumentación con fusión posterior. (Tabla 5)

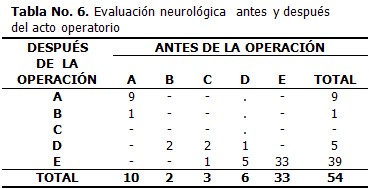
Diez de los 54 pacientes que recibieron tratamiento quirúrgico llegaron a cuerpo de guardia con un daño neurológico completo, o sea clasificación A en la escala de Frankel , y otros 11 con un daño incompleto: 2B, 3C y 6D. Los otros 33 clasificaron como E en la escala de Frankel.
Luego de la evaluación neurológica posterior a la operación, un paciente de los que llegaron con clasificación A en la escala de Frankel para daño neurológico, pasó a B, los dos pacientes de B y 1C pasaron a D y 1C pasó a Frankel E, de los 6 pacientes en D pasaron 5 a Frankel E. Por supuesto los 33 pacientes clasificados como E quedaron en ese nivel. (Tabla 6)
Los pacientes con daño neurológico recibieron tratamiento con metilprednisolona mediante el siguiente esquema: 30 mg/Kg. en bolo la primera dosis, seguida de 5,4 mg./Kg./hora las siguientes 23 horas para los pacientes en que se comenzó el esquema antes de las 6 horas; aquellos en los que se inició pasadas las 6 horas se mantuvo por 48 horas.
En este estudio, 10 de los pacientes con daño neurológico comenzaron el tratamiento antes de las 6 horas; es decir solo el 31,3 %, pues el resto llegó al servicio después de este tiempo. En 4 pacientes no se usó este tratamiento pues no fueron recibidos de inmediato y llegaron después de 24 horas para realizar el tratamiento quirúrgico. (Tabla 7)
En la serie se presentaron algunas complicaciones; 4 pacientes sufrieron la rotura del implante al partirse el alambre y fue necesario retirar la instrumentación. En dos pacientes fue necesaria una segunda intervención y reinstrumentación. En uno de estos últimos, se presentó una sepsis de la herida quirúrgica y fue necesario desintrumentarlo, posteriormente evolucionó hacia una pseudoartrosis, es decir tres complicaciones en un mismo paciente.
A un paciente con dolor y escasas secreciones de la herida quirúrgica, se le realizaron múltiples cultivos de la herida quirúrgica, todos negativos, por lo que se interpretó como un rechazo a la instrumentación, se retiró esta y se mantuvo con corsé de yeso. El total de pacientes complicados luego de la operación fueron 5 para un 9,2 %. (Tabla 8)
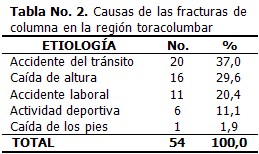
A pesar de no contar con una tecnología avanzada para realizar las instrumentaciones, el 85,2 % de los pacientes operados evolucionó de forma satisfactoria (excelente o buena). Teniendo en cuenta que los pacientes con daño neurológico completo nunca recuperan su función motora ni sensitiva y están confinados a una silla de ruedas, se logró el objetivo con la cirugía. Los resultados excelentes solo se expresaron en el 27,8 % de estos pacientes. (Tabla 9)
DISCUSIÓN
Las fracturas de la columna vertebral son muy frecuentes (12-16). En este estudio predominó el sexo masculino; en la literatura revisada se reporta un predominio del sexo masculino con relación al femenino en una proporción de 2:3 (mujeres: varones).
El promedio de edad en nuestro estudio fue de 35,5 años con un rango de (13-15) mientras que en la literatura revisada, el promedio de edad es de 33 a 34 años, pero con un rango de 25 – 41 años, esto es de esperar pues esta es la edad de mayor actividad física del ser humano. (16) Posiblemente esta diferencia de edades sea debida a que en los trabajos revisados predominan los tratamientos quirúrgicos realizados a personas más jóvenes.
Al igual que lo encontrado en la literatura revisada los accidentes del tránsito son los responsables del pico de frecuencia que se observa fundamentalmente entre los 20 y 40 años. En segundo lugar hay estudios que reportan las actividades deportivas y otros la caída de alturas. (16-21)
Predominan las lesiones de la primera vértebra lumbar, lo cual es debido a las intensas fuerzas que se transmiten a la unión toracolumbar desde la columna torácica, anclada a la caja torácica, hasta la columna lumbar, que es móvil.
La mayoría de las fracturas se producen por compresión axial. Las fracturas de tipo IV generadas por fuerzas de rotación – según la clasificación de Denis (8) son raras en la columna torácica. Las vértebras torácicas se encuentran muy próximas a la médula espinal, de manera que el espacio de reserva del conducto raquídeo es inferior al 10 %. Así, las fracturas por estallido de la columna torácica se suelen acompañar de déficit neurológico.
La unión toracolumbar es la transición desde la columna torácica cifótica a la columna lumbar lordótica. La unión tóracolumbar abarca desde la vértebra torácica T11 hasta la vértebra lumbar L2. Más del 50 % de todas las fracturas de la columna torácica y lumbar se localizan en esta zona (12, 20, 21), por lo que aparecen unas vértebras más robustas, con un arco posterior más fuerte y amplio que aumenta el espacio de reserva del conducto raquídeo en un 40 %, lo que disminuye el riesgo de lesión neurológica.
La cirugía vertebral ha avanzado durante decenios, desde el diseño del tallo de Harrington pasando por la instrumentación posterior de Roy-Camille hasta llegar a los fijadores internos por vía percutánea. (20)
Es innegable que la vía anterior para la columna torácica se acompaña de una morbilidad grande, con complicaciones tales como el hidrotórax o la hemorragia intratorácica posquirúrgica. Sin embargo, las técnicas modernas, como la toracoscopia (16), la corporectomía mínimamente invasiva y las cajas expansibles, ofrecen la posibilidad de reducir significativamente la morbilidad. (20, 21)
Existen varios sistemas percutáneos para la instrumentación posterior en los que ya no son necesarias una preparación subperióstica y una retracción muscular excesivas (21). La morbilidad de la vía quirúrgica se limita a las incisiones del bisturí, la disección roma y la separación de partes blandas, con lo que se acorta el tiempo quirúrgico y se consigue una movilización rápida sin riesgo de complicaciones, tales como hemorragias o infecciones, frecuentes en las técnicas abiertas con los sistemas clásicos de fijación interna. Los inconvenientes de la morbilidad de la indicación quirúrgica ya no son los mismos que antes, y los argumentos a favor del tratamiento conservador están perdiendo fundamento. (19)
En los pacientes incluidos en este trabajo, con fracturas inestables sin daño neurológico, solo se corrigió la deformidad en cifosis, se realizó la instrumentación y luego la fusión con injerto autólogo de cresta ilíaca. Proceder llevado a cabo en 15 pacientes que representó el 42,8 % del total de pacientes intervenidos quirúrgicamente.
El proceder quirúrgico más usado fue la descompresión posterior con instrumentación y fusión, que se realizó en todos los pacientes con daño neurológico y en cuatro pacientes que, aunque no se acompañaban de daño neurológico, sí tenían una ocupación del canal por fragmentos óseos mayor de un 50 %.