INTRODUCCIÒN
El pseudotumor inflamatorio de la órbita es una entidad clínica también conocida como enfermedad inflamatoria idiopática benigna de origen desconocido, en la mayoría de los casos, dado que cada vez es menor el número de casos en el que no se encuentra etiología.(1,2) Se define como un síndrome benigno, no infeccioso, caracterizado por la presencia de síntomas y signos inflamatorios orbitarios sin causa evidente local o sistémica; puede manifestarse de forma aguda o crónica.(3)
Algunos autores han reportado los siguientes resultados: la forma de presentación más frecuente fue la afectación difusa de varias estructuras oculares (7 pacientes, 63 %). Destacaban: miositis (7 pacientes, 63 %), celulitis orbitaria (5 pacientes, 45,4 %), masa focal (5 pacientes, 45,4 %), perineuritis (4 pacientes, 36,3 %), dacrioadenitis (2 casos, 18,1 %) y periescleritis (1 caso, 9 %).(4,5)
Panas, en 1895, empleó el término “pseudoplasma” para referirse a aquellas lesiones con patrón de comportamiento clínico tumoral que, o bien regresaron sin tratamiento, o bien en la biopsia/piezas de exenteración demostraron un componente exclusivamente inflamatorio, (6) posteriormente en 1903 Gleason, y ya para 1905, Busse y Hochheim, lo describen con las características clinicopatólogicas características de la entidad.(3)
Es la tercera causa de oftalmoplejía dolorosa,(4) siendo un desafío diagnóstico para el clínico porque obliga a descartar enfermedades de etiología muy diversa que provocan este síndrome, por lo que generalmente su diagnóstico es por exclusión.(1)
El diagnóstico de la enfermedad inflamatoria orbitaria idiopática (EIOI) se basa en la historia clínica y exploración física, con pruebas de imágenes del área afectada (TC orbitaria o resonancia magnética) que nos permiten hacer un diagnóstico de localización, siendo estos estudios, conjuntamente con la histopatología, los complementos necesarios para obtener un diagnóstico de certeza.(7,8)
En la provincia de Cienfuegos no se han reportado casos en la literatura con esta entidad lo que no quiere decir que no han existido, es por ello que es un propósito dar a conocer a los profesionales de salud la forma de presentación de un cuadro poco frecuente, que, si no se hace el diagnóstico precoz, puede dejar daños severos en la función visual.
En esta presentación se describirá el cuadro clínico y el trabajo diagnóstico de una paciente de 59 años que desarrolló un pseudotumor orbitario; así como una breve revisión del tema.
PRESENTACIÒN DEL CASO
Paciente del sexo femenino, de color de piel blanca, de origen urbano, ama de casa, de 59 años, con antecedentes de hipertensión arterial y artritis reumatoidea, de varios años de evolución para lo cual ha llevado tratamiento con metrotexate, 2 tabletas a las 7 AM +1 tableta a las 7 PM + azatriopina 1 tableta al día, así como prednisona por vía oral, pero ya llevaba más de un mes sin usarla. Es fumadora, no practica ejercicios físicos ni lleva una dieta rigurosa para su afección de base.
No refirió antecedente de ninguna afección familiar de esta índole, solo hipertensión arterial por parte de los padres.
Acudió en varias oportunidades al Cuerpo de Guardia del Hospital General Universitario Dr. Gustavo Aldereguía por “inflamación en los ojos” acompañada de dolor, donde los médicos que la asistieron le dijeron que se trataba de una conjuntivitis alérgica, pero al ver que no había mejoría y que la inflamación y el dolor progresaban retornó nuevamente.
Al examen con biomicroscopía se encontró:
Agudeza visual: OD: 0,8 dif. OI:0,8 dif. Po. OD:12 mm de Hg. OI:14 mm de Hg.
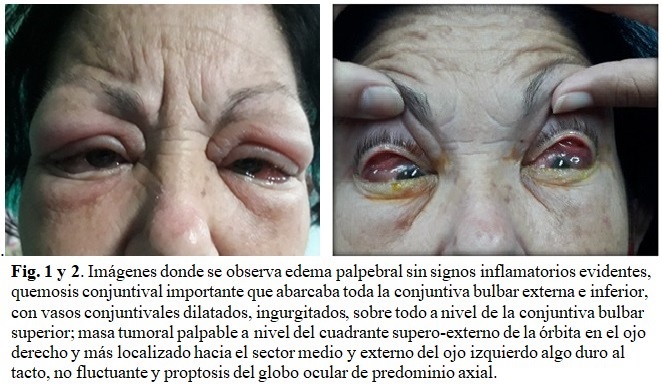
A: edema palpebral sin signos inflamatorios evidentes, quemosis conjuntival importante que abarcaba toda la conjuntiva bulbar externa e inferior, con vasos conjuntivales dilatados, ingurgitados, sobre todo a nivel de la conjuntiva bulbar superior; masa tumoral palpable a nivel del cuadrante supero-externo de la órbita en el ojo derecho y más localizado hacia el sector medio y externo del ojo izquierdo algo duro al tacto, no fluctuante y proptosis del globo ocular de predominio axial. (Fig. 1 y 2).
Presentaba oftalmoplejía con limitación de la mirada en posiciones diagnósticas de la mirada: hacia arriba y hacia afuera en el OD y restricción de la mirada hacia porción supero-externa e inferior causante de la diplopía.
S/A: sin alteraciones, con reflejos pupilares conservados.
M: discreta esclerosis de ambos cristalinos.
Fondo de ojo: sin alteraciones.
La paciente se ingresó con el diagnóstico de sospecha de una celulitis orbitaria o linfoma orbitario dado por la bilateralidad del cuadro y los antecedentes patológicos personales de una artritis reumatoidea. No refirió fiebre ni otras manifestaciones sistémicas.
Comenzó tratamiento con vancomicina: dos bulbos por vía endovenosa, diluidos en 200 cc de cloro sodio a pasar lento (en 1 hora) por siete días y tratamiento tópico con: fomentos de suero fisiológico al tiempo, lágrimas artificiales en gel cada tres horas; diclofenaco en colirio una gota cada tres horas y ungüento antibiótico de cloranfenicol tres veces al día, más prednisona por vía oral comenzando por 60 mg. durante 10 días e ir bajando la dosis a 40 mg x 10 días más y finalmente dejar 20 mg según evolución.
Resultados de los exámenes complementarios:
Hb:12,7 g/l Hto: 042. Eritro: 72.
Leucograma: leucocitos: 6,3 x 109 /l; stabs: 000; Seg: 065; eos: 002; monoc: 014; linf:019
Glucemia: 5,16mmol.
Creatinina: 56 mmol.
Fal: 120 UI.
Se realizó ultrasonido abdominal que arrojó: hígado de tamaño normal con aumento de la ecogenicidad difusamente. Vías biliares y páncreas normales, riñones normales con buen parénquima, bazo y suprarrenales normales, no adenopatías intraabdominales.
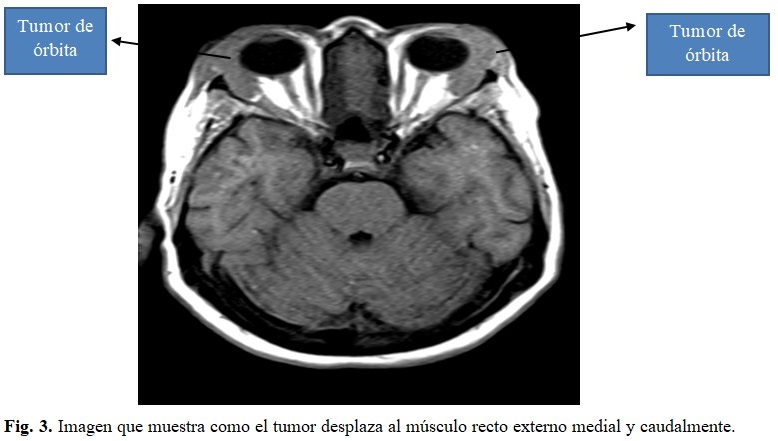
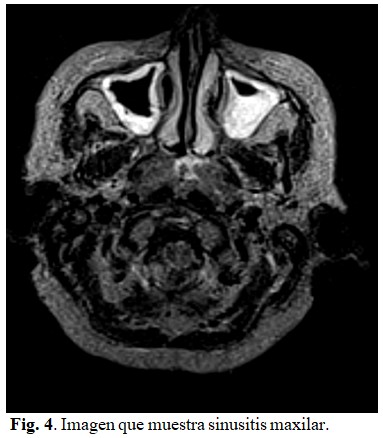
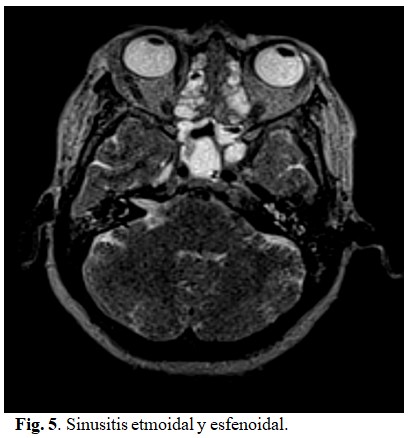
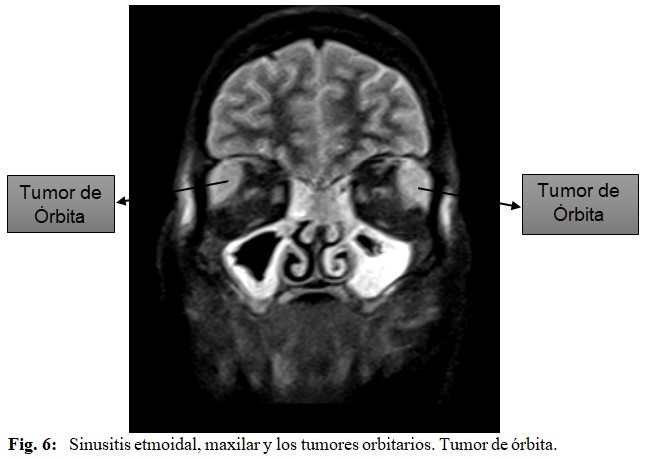
Tomografía axial computarizada: se observan todas las cavidades que conforman los senos perinasales parcialmente ocupados por material hiperdenso de aspecto inflamatorio. Fosa media y anterior cerebral sin alteraciones, así como sistema ventricular. A nivel de la órbita, en el espacio extraconal externo bilateral se observa una imagen hiperdensa anterior llegando a bordear al globo ocular por su parte superior externa y anterior que desplaza medial y caudalmente el recto externo en relación con proceso inflamatorio, no hay lesión ósea, los músculos del cono y el nervio óptico no muestran alteraciones. (Fig. 3).
Resonancia magnética nuclear: se realizó estudio endovenoso con múltiples secuencias y arrojó: senos perinasales parcialmente ocupados, no se observan alteraciones de los globos oculares, de los músculos ni del nervio óptico. En ambas órbitas en el espacio extraconal se observa una imagen alargada con crecimiento supero-anterior que bordea al globo ocular por su parte antero-externa y desplaza al músculo recto externo medial y caudalmente, dicha imagen se comporta hipointensa en T1 e hiperintensa en el resto de las secuencias y aumenta su intensidad de forma homogénea con el contraste endovenoso en relación con un proceso inflamatorio de la órbita. (Estas lesiones son sugestivas de una celulitis orbitaria + pansinusopatìa). (Fig. 4, 5 y 6).
Los resultados de la biopsia fueron: muestra tejido fibroso y escasos conductos excretores de glándulas lagrimales infiltrado por proceso inflamatorio crónico, la naturaleza neoplásica del infiltrado debe ser descartada por inmunohistoquímica (IHQ).
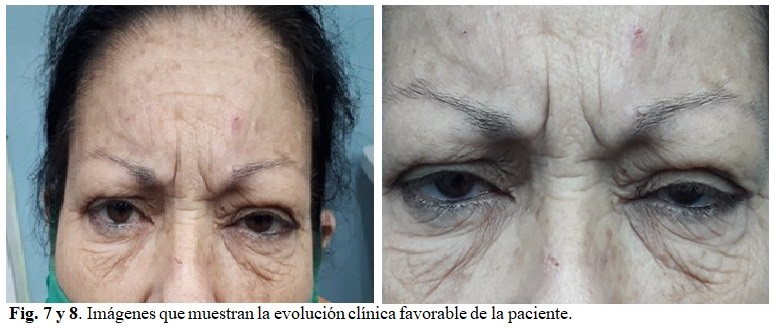
La paciente estuvo ingresada durante 21 días. Presentó una evolución clínica satisfactoria por lo que se decidió egreso con seguimiento por consulta. (Fig. 7 y 8).
DISCUSIÒN
El caso clínico previamente descrito correspondió a una enfermedad inflamatoria orbitaria idiopática (EIOI), también conocida como pseudotumor orbitario.
Hoy, gracias al desarrollo de técnicas diagnósticas, la definición más precisa sería la de todo proceso orbitario inflamatorio inespecífico idiopático benigno que se caracterice por presentar un infiltrado linfoide pleomorfo con fibrosis en grado variable. Quedan excluidos de este grupo aquellas entidades locales/sistémicas de inflamación que cursen con compromiso conocido/tipificado orbitario y los tumores.
Para abordar esta afección resulta de importancia capital analizar la presentación y curso (irruptivo/agudo/subagudo/crónico), así como establecer una localización intraorbitaria (afectación grasa/muscular/glandular/anterior/posterior). La lesión puede no respetar los septos y afectar de modo difuso a todos los tejidos, entre los que destacará la inflamación de uno de los componentes orbitarios.(9)
Es la tercera enfermedad orbitaria más común a continuación de la enfermedad de Graves y enfermedades linfoproliferativas, y acontece entre el 5-8 % de todas las masas orbitarias, con rango de edad de presentación tan amplio como de 50 a 75 años, teniendo predilección por el sexo femenino.(9)
Esta entidad se caracteriza por una clínica variable, siendo una de las causas de oftalmoplejía dolorosa,(6) sin que exista un cuadro patognomónico. La forma de presentación más frecuente es el compromiso orbitario unilateral, pudiendo variar desde una lesión que por efecto de masa provoca proptosis, alteraciones en la motilidad ocular, diplopía y compresión del nervio óptico, hasta aquellos que se presentan como inflamación orbitaria asociada a dolor periocular, ojo rojo, edema, quemosis y hasta pérdida de visión. Estas manifestaciones clínicas van a depender tanto de la ubicación como de la extensión de la lesión en la órbita. En general los síntomas se desarrollaron en el curso de días (pseudotumor agudo) a semanas (pseudotumor subagudo), pero no faltan los casos en que la sintomatología se extiende por meses (pseudotumor crónico).
La enfermedad inflamatoria orbitaria idiopática (EIOI), es un diagnóstico de exclusión. Se deben descartar enfermedades sistémicas inflamatorias, neoplásicas, malformaciones congénitas, traumatismos o restos de cuerpos extraños y procesos infecciosos.(9,10)
Las pruebas de imagen en el diagnóstico de la enfermedad inflamatoria orbitaria idiopática (EIOI) son de uso casi obligatorio. Se pueden emplear actualmente tanto la tomografía computarizada (TC), resonancia magnética (RMN) y ecografía.
Su empleo no arroja signos característicos, ya que muchos hallazgos los encontramos tanto en las formas idiopáticas como en las secundarias; pero sí para localizar con más precisión la zona de tejido que está más afectado, así como el diagnóstico diferencial con otras afecciones orbitarias. La tomografía computarizada (TC) es la técnica de elección. Aunque los hallazgos son inespecíficos, encontraremos un aumento del realce en los tejidos afectados tras la administración de contraste y un aumento de la infiltración grasa orbitaria.(11)
La última mejoría en la RMN la encontramos con la técnica de RMN dinámica con contraste (DCE). En este tipo, el estudio dinámico –y no una imagen estática– de la distribución del contraste con gadolinio nos permitiría distinguir las curvas de captación y lavado de contraste para un determinado tejido.(12)
En un intento de lograr un algoritmo diagnóstico, en 2017 se ha publicado un consenso de criterios diagnósticos, elaborado por un panel de expertos en EIOI, empleando el método Delphi con un cuestionario, que fue respondido de manera anónima y en tres rondas por un grupo de expertos en EIOI a nivel mundial. De esta manera, las recomendaciones de la publicación del grupo de Mombaerts y colaboradores(13) consensuaron que: la valoración más precisa de la EIOI no miosítica se logra con indicadores clínicos, RMN o en su defecto TC, hallazgos de laboratorio normales y biopsia incisional.
En esta paciente concluimos que es una enfermedad inflamatoria orbitaria idiopática (EIOI en la forma aguda de aparición), asociada a la artritis reumatoidea con respuesta muy favorable a los esteroides, donde los estudios imagenológicos resultaron de mucha ayuda para descartar otras causas, así como el resultado del estudio histológico.
Conflicto de intereses
Los autores plantean que no existe conflicto de intereses.
Contribuciones de los autores
Conceptualización: Armando Rafael Milanés Armengol; Kattia Molina Castellanos.
Visualización: Susana Yanes Morejón; Marla Milanés Molina.
Redacción del borrador original: Susana Yanes Morejón; Marla Milanés Molina.
Redacción, revisión y edición: Armando Rafael Milanés Armengol; Kattia Molina Castellanos.
Financiación
Hospital General Universitario Dr. Gustavo Aldereguía Lima. Cienfuegos. Cuba.