INTRODUCCIÓN
La lepra es una enfermedad infecciosa crónica causada por Mycobacterium leprae, un bacilo ácidorresistente con forma de curva. Afecta principalmente la piel, los nervios periféricos, la mucosa de las vías respiratorias altas y los ojos. Es curable y, si se trata en las primeras fases, se puede evitar la discapacidad que genera.(1)
A lo largo de la historia, los enfermos con lepra se han visto condenados al ostracismo por sus comunidades y familias. En el pasado el tratamiento de la lepra era distinto. El primer avance importante se realizó en la década de 1940 con el desarrollo de la dapsona. La larga duración del tratamiento —de años o a menudo durante toda la vida— dificultaba su cumplimiento. En la década de 1960, M. leprae empezó a presentar resistencia a la dapsona, el único medicamento antileproso conocido por entonces. A principios de esa década se descubrieron la rifampicina y la clofazimina, que posteriormente se añadieron al régimen terapéutico, más tarde denominado como tratamiento multimedicamentoso (TMM). En 1981, la OMS recomendó el TMM, que en la actualidad consiste en tres fármacos: dapsona, rifampicina y clofazimina. El tratamiento tiene una duración de seis meses en los casos paucibacilares y de 12 meses en los multibacilares. El TMM mata al patógeno y cura al paciente.(1)
Desde 1995, la OMS proporciona TMM gratuito a todos los enfermos con lepra del mundo. Inicialmente, el TMM fue financiado por la Fundación Nippon, y desde 2000 mediante un acuerdo de donación con Novartis, que recientemente se ha comprometido a ampliar la donación hasta 2020.
La eliminación de la lepra como problema de salud pública (definida como una prevalencia registrada de menos de 1 caso por 10 000 habitantes) se logró en todo el mundo en 2000. A lo largo de los últimos 20 años se han tratado con TMM más de 16 millones de pacientes con lepra.(1)
La enfermedad de la lepra registró 210.671 nuevos casos en el mundo en 2017, último año del que existe información. Además, en dicho periodo aparecieron los primeros casos de resistencia al tratamiento, aumentaron las recaídas y continuaron existiendo altas tasas de discapacidades asociadas y de detección en niños y niñas. Así lo señalan los datos recopilados por la Organización Mundial de la Salud (OMS) y difundidos por la Fundación Fontilles, entidad española sin ánimo de lucro referente en la lucha contra la enfermedad, con motivo del Día Mundial contra la Lepra.(2) En España, en 2018, se notificaron al Registro Estatal de Lepra del Instituto de Salud Carlos III-Centro Nacional de Epidemiología 6 nuevos casos en Castilla y León, Cataluña, Comunitat Valencia, Extremadura, Galicia y Madrid (uno en cada comunidad). Al finalizar el año, había 18 personas en tratamiento: 4 en Cataluña, 2 en Andalucía, Castilla-La Mancha, Galicia y Madrid, y 1 en Canarias, Castilla y León, Comunitat Valenciana, Extremadura, Navarra y País Vasco.(2)
A nivel mundial, en 2015 se registraron 211.973 nuevos casos y en las Américas 33.789 nuevos casos.(3) Todos los países de las Américas han alcanzado la meta nacional de eliminación (<1 caso por 10.000 habitantes), con la excepción de Brasil (1,27), mientras que a primer nivel administrativo sub-nacional seis países aún no han alcanzado la meta (Argentina, Bolivia, República Dominicana, Guyana, Paraguay y Venezuela). Los países que notificaron más de 100 casos nuevos por año son: Argentina, Bolivia, Brasil, Colombia, Cuba, Ecuador, México, Paraguay, República Dominicana y Venezuela.(3)
En Cuba, los primeros casos de lepra se conocieron a través del Acta del Cabildo, celebrado en La Habana en enero de 1613.(4) Actualmente se ha desarrollado un programa nacional que tiene como propósito reducir la incidencia y la prevalencia de la lepra y entre sus objetivos figura lograr un diagnóstico precoz y un tratamiento oportuno de los enfermos, sustentado en las características de nuestro sistema de salud, con su núcleo en los consultorios médicos de la familia.(5)
Hasta el primer trimestre del año 2013 se reportaron 189 018 casos nuevos por 115 países, de los cuales 33 926 fueron de las Américas y de ellos 188 de Cuba(6) y 8 de la provincia de Cienfuegos, de estos dos del municipio de Cumanayagua con diagnóstico precoz.
El Programa Nacional de Control de la lepra en Cuba plantea que cuando se ha alcanzado la meta de eliminación de la lepra como problema de salud (tasa de prevalencia menor de 1 por 10 mil habitantes) a nivel nacional pasamos para la etapa de eliminación a nivel sub- nacional, lo que permitirá avanzar al objetivo final: interrumpir la transmisión.(7)
La lepra no constituye un problema de salud en la provincia y municipio de Cumanayagua, y no se considera endémica, aunque existe una morbilidad oculta, que mantiene la transmisión de forma silente entre las personas susceptibles de la población, sobre todo aquellos sin inmunocompetencia de grado variable contra la misma. A partir de lo anteriormente expresado se decidió presentar dicha investigación con el objetivo de describir los aspectos clínicos y epidemiológicos de los pacientes diagnosticados con lepra en el municipio Cumnayagua de 2009 a 2019.
MÉTODOS
Se realizó un estudio observacional, descriptivo, de corte transversal, de serie de casos, sobre los pacientes diagnosticados con lepra en el municipio Cumanayagua, en el período comprendido del 2009 al 2019.
Los datos se obtuvieron de la base de datos de la Unidad Municipal de Higiene y Epidemiología de Cumanayagua. Las variables estudiadas fueron: edad, sexo, consejos populares, clasificación clínica, operacional, tipo de contacto, tratamiento aplicado.
La base de datos y el procesamiento de los mismos se realizó mediante el paquete de programas estadísticos SPSS (Statistic Package for Social Science, Chicago Illinois, Versión 21.0).
Los resultados se presentan en tablas mediante números absolutos y porcentaje.
La investigación fue aprobada por el Consejo Científico Municipal.
RESULTADOS
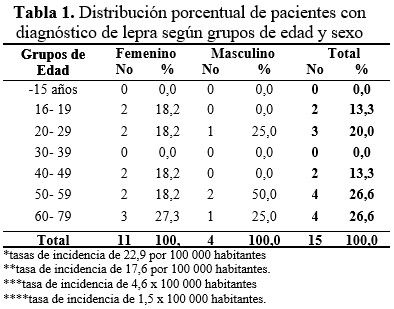
Según la edad, los del grupo de 50 a 59 y de 60 a 79 años representaron entre ambos el 53,3 % de los casos. El sexo femenino representó el 73,3 % del total de casos. (Tabla 1).
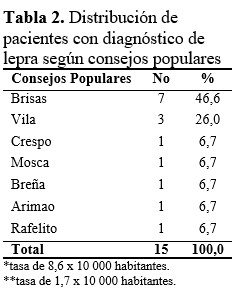
Los consejos populares de mayor riesgo fueron Brisas, con 7 pacientes (46, 6 %) y Vila con 3 pacientes para un 20 %. (Tabla 2).
Se apreció que el 73,3 % de los casos eran enfermos de lepra multibacilar (con más de cinco lesiones), seguidos de los que presentaron lepra paucibacilar, con un 20 %. (Tabla 3).
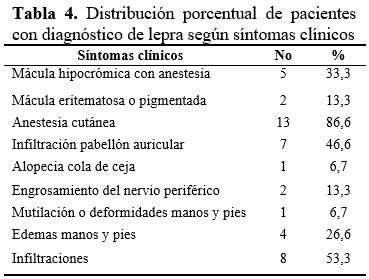
El 86,6 % de los casos con lepra presentaron anestesia cutánea, seguida por infiltraciones (53, 3 %), infiltraciones del pabellón auricular (46, 6 %) y mácula hipocrómica con anestesia observada en el 33,3 % de los pacientes. (Tabla 4).
La forma de detección de los casos nuevos que predominó fue la detección espontánea, en el 46,6 % de los pacientes, seguidos de los detectados por haber sido contacto de una persona con diagnóstico de lepra que representó el 33,3 %. (Tabla 5).
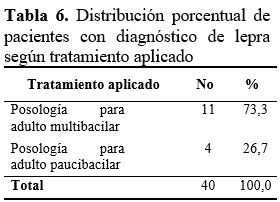
Al 73,3 % de los casos se les aplicó el esquema posología para lepra multibacilar, seguidos de los paucibacilar para un 26,7 %. (Tabla 6).
DISCUSIÓN
Aunque el número de casos de pacientes con lepra continua disminuyendo, hay bolsones de alta prevalencia en ciertas áreas como Brasil, Sudeste Asiático (India, Nepal), partes de África (Tanzania, Madagascar, Mozambique) y el oeste del Pacífico. Entre 2011 y 2015, el número de casos nuevos en América Latina y el Caribe disminuyó de 36.659 a 28.806, un 22 %; la tasa detección disminuyó 26 % (de 6,07 a 4,49 por 100.000 habitantes). En el mismo período la prevalencia disminuyó de 0,57 a 0,44 por 10.000 habitantes, un 24%. Todos los países de las Américas han alcanzado la meta nacional de eliminación (<1 caso por 10.000 habitantes), con la excepción de Brasil (1,27), mientras que a primer nivel administrativo sub-nacional seis países aún no han alcanzado la meta (Argentina, Bolivia, República Dominicana, Guyana, Paraguay y Venezuela). Los países que notificaron más de 100 casos nuevos por año son: Argentina, Bolivia, Brasil, Colombia, Cuba, Ecuador, México, Paraguay, República Dominicana y Venezuela.(8)
Difiere de nuestro estudio con relación al grupo etario, el realizado por Cabrales y colaboradores, en Las Tunas, donde al analizar la edad de los pacientes, encontraron que el grupo etario que más casos incluye es el de 25-59 años (64,2 %); si coincide con el sexo más afectado que fueron las féminas con 65,5 %. Muchos estudios diagnostican la lepra con mayor frecuencia en el hombre que en la mujer, pero existe la preocupación de que en estas situaciones las mujeres tienen menor acceso a la atención médica. Por lo tanto, es común que se atienda una proporción de dos hombres por cada mujer. Si el índice es mayor, se deben tomar las medidas necesarias para asegurar que las mujeres tengan acceso adecuado a servicios de diagnóstico.(9)
Es importante señalar que en las edades antes mencionadas es la etapa en la que el individuo se encuentra en plena actividad laboral y social. No se reportaron casos en menores de 15 años. La lepra infantil es considerada un indicador epidemiológico importante para la Organización Mundial de la Salud. Los niños, por definición, al ser infectados recientemente es un signo de transmisión activa y reciente de la enfermedad. La proporción de niños (o también el número de nuevos casos PB y MB infantiles) es también útil para calcular los requerimientos de drogas.(9)
Oliva, refiriéndose a lo que sucede en la India, plantea, que la lepra, entre otras formas, se trasmite de persona a persona, por lo que los riesgos de contagio aumentan en medio de condiciones antihigiénicas como las imperantes en los slum (barrios miseria) de la superpoblada nación surasiática.(10)
Esta es una enfermedad muy variable, que afecta a diferentes personas de diferentes maneras, en función de su respuesta inmune. Los que están en un extremo del espectro, con un alto nivel de inmunidad presentan un bajo número de bacilos y se denominan paucibacillar o PB. Las personas con muchos bacilos en el cuerpo se denominan como multibacilar (MB). Los pacientes MB necesitan un tratamiento más intensivo que pacientes PB.(11)
No coincide con nuestro estudio, el realizado en las Tunas por León Cabrales y colaboradores, donde en su investigación se puedo observar que existe un ligero predominio de las formas paucibacilares, con 53 pacientes (29 LI y 24 LT), que representan el 51,5 % con relación a las formas multibacilares.(9)
Las manifestaciones clínicas se presentan en dependencia de la capacidad de la respuesta inmunitaria mediada por células, o la aparición de reacciones inmunológicas desfavorables, ya sea por inmunidad celular o por inmunocomplejos que se observan en la mayoría de sus formas clínicas, y pueden llevar al paciente a deformidades y discapacidades. Es, paradójicamente, una dolencia escasamente contagiosa y totalmente curable cuando se diagnostica oportunamente.(12)
Un enfermo de lepra es alguien que tiene una o más manchas cutáneas con trastornos de sensibilidad. Las manchas pueden ser blanquecinas, rojizas o amarronadas; pueden ser aplanadas o elevadas; no pican, no duelen, no sudan; pierden la sensación de calor, tacto o dolor; pueden aparecer en cualquier parte de la piel; pueden ser únicas o múltiples. Otros signos de la enfermedad son los nódulos (lepromas) rojizos o del color de la piel; engrosamiento de nervios periféricos; alopecia de cola de cejas; pérdida de pestañas (madarosis) e infiltración de lóbulos auriculares.(13)
Una investigación realizada por Díaz Acosta y colaboradores, en el Policlínico Docente Camilo Cienfuegos de la Habana plantea que la sintomatología que más se observó fue la presencia de manchas hipocrómicas y anestésicas, predominando estas en todos los tipos de lepra, los nódulos cutáneos y la neuritis periférica prevalecieron en el tipo lepromatosos y la epíxtasis en la tuberculoide. Otros estudios plantan resultados similares.(14-17)
En este estudio se evidenció predominio de la detección espontánea, lo que demuestra que existen deficiencias en el trabajo del programa de prevención y control, porque la detección espontánea puede ser la causa de un diagnóstico tardío de los casos nuevos. Hay que incrementar la localización de casos entre los contactos de los enfermos y en la población, definida previamente como en riesgo, manteniendo la vigilancia durante cinco años mediante el examen dermatoneurológico.(7)
Pérez Giliberti y otros autores en el municipio Morón, plantean que los resultados de los estudios realizados en Cuba sobre esta enfermedad permiten plantear que su transmisión ha comenzado a disminuir, producto de todo el trabajo de control que se ha iniciado en 1962 y que se ha ido incrementando y actualizado en todos estos años. Todos los países han adoptado oficialmente el tratamiento ambulatorio de la poli quimioterapia y han cerrado progresivamente los sanatorios de lepra. Esto ha conllevado a un mejoramiento de la autoestima de los pacientes y un tratamiento adecuado.(18)
La eliminación de la lepra se define como la disminución de la prevalencia a niveles que no representen un problema de salud pública, o sea, inferiores a un caso por 104 habitantes. La única medida efectiva para su control, aplicada a partir de los años ochenta, ha sido la PQT. Su implementación da como resultado un descenso significativo de la prevalencia y, en ocasiones, a niveles compatibles con su eliminación.(19,20)
Se puede concluir que la lepra no constituye actualmente un problema de salud en el municipio Cumanayagua. Aunque los resultados de este estudio indican que es necesario introducir profundas modificaciones en el comportamiento de los diferentes actores involucrados, ya que este interfiere con las decisiones sobre el manejo individual o colectivo de la enfermedad. Esta no es una enfermedad totalmente eliminada, aún nos falta un gran trecho por recorrer para su definitiva erradicación.
Conflicto de intereses:
Los autores plantean que no presentan conflicto de intereses.
Contribución de los autores:
Lic. Narciso Águila Rodríguez: concepción metodológica; búsqueda de información; recogida y análisis de datos.
Dra. Lourdes Elena Duany Badell: búsqueda de información; análisis de datos; interpretación de resultados.
Lic. Eneida Bravo Polanco: búsqueda de información; análisis de datos; interpretación de resultados.
Lic. Midalys del Carmen Llanes Cartaya: búsqueda de información; redacción.
Dra. Tamara Montenegro Calderón: revisión crítica.
Dra. Ivelisse González Calderón: análisis de datos, revisión.
Financiación:
Unidad Municipal de Higiene y Epidemiología. Cumanayagua.