INTRODUCCIÓN
La teniasis es una parasitosis intestinal que puede ser producida por Taenia solium, T. saginata, o T. asiatica, esta última circunscrita al continente asiático.(1) La Organización Mundial de la Salud (OMS) indica que la teniasis es una zoonosis endémica en regiones donde las prácticas de higiene son deficientes y el consumo de carne mal cocida es habitual, se registran cifras de prevalencia global que oscilan entre 0 y 17,25 %, dependiendo del país y los estudios realizados, y siendo más común en África, América Latina, y Asia.(2)
En Latinoamérica, las tasas de prevalencia son preocupantes debido a las condiciones socioeconómicas y culturales que facilitan la transmisión. La mayor parte de las investigaciones en la región se refieren a T. solium debido a su comprobada capacidad de producir cisticercosis humana. En Ecuador, las publicaciones son escasas, se han descrito estudios epidemiológicos y casos esporádicos en el país, en los que se registran máximas prevalencias de 2,4 % de teniasis y 4,99 % de cisticercosis en humanos, lo que refleja la coexistencia de estas infecciones en las comunidades rurales, donde las condiciones sanitarias y el control sobre la cría de animales son limitados.(3, 4, 5)
Es indispensable hacer diagnóstico diferencial de las especies para tomar precauciones extremas y evitar cisticercosis en casos de T. solium. Sin dejar de lado la importancia de los casos de T. saginata debido a su mayor frecuencia por la costumbre de ingerir carne de bovino poco cocida (términos medio o tres cuartos) e incluso cruda por el aumento de la moda culinaria raw-foodism, con el consumo de Kibbe crudo, Carpacho o tártaro de vacuno, entre otras.(1)
Las dimensiones morfológicas promedio de T. saginata se encuentran entre 4 y 12 m de longitud, por 0,5-2 mm de ancho, aunque se han descrito gusanos adultos que alcanzan hasta de 25 m de longitud. Se ha estimado que los pacientes eliminan de 6 a 9 proglótides diariamente, bien sea por migración activa o con la defecación. Cada proglótide contiene 50.000-80.000 huevos y un solo humano infectado puede liberar diariamente hasta 720.000 huevos. La contaminación medioambiental es enorme, teniendo en cuenta que los hospedadores pueden permanecer infectados durante varios años, y que los huevos muestran tal resistencia que les permite sobrevivir las adversidades medioambientales durante meses o años.(6)
Los hospedadores humanos que albergan este gusano pueden permanecer asintomáticos o experimentar cuadros clínicos digestivos leves, como malestar epigástrico, anorexia, náusea, vómito, flatulencia, diarrea o dolores asociados con el hambre. La expulsión de segmentos móviles aislados (proglótides), debido a la fuerza muscular del parásito que atraviesa el esfínter anal, suele determinar que el paciente encuentre estos segmentos en la ropa interior y busque atención médica o acuda al laboratorio para su identificación.(7)
El diagnóstico parasitológico específico de la teniasis depende de la diferenciación de las ramificaciones que se forman a cada lado del tubo uterino en las proglótides grávidas. T. solium muestra ramas dendríticas, gruesas y generalmente menos de 12 (7 a 13); en contraste, los huevos de T. saginata y T. asiatica forman ramas uterinas dicotómicas finas y más de 12 (15 a 20) en cada proglótide.(6)
El carmín clorhídrico es colorante de elección para identificar las estructuras morfológicas de los helmintos, pero no suele estar disponible en los Laboratorios Clínicos, razón por la cual los analistas optan por inyectar tinta china a través del poro genital, destacando así, la forma y cantidad de ramas uterinas para realizar la identificación del gusano.(8)
Otro modo menos frecuente de identificar las especies de Taenia, es la visualización del escólex, porque T. solium posee dos coronas de ganchos, mientas T. saginata y T. asiatica carecen de ellos. La coprología no es una técnica adecuada para la diferenciación de especies, porque los huevos de las tres especies son idénticos. La propuesta de tinción de Ziehl-Neelsen, donde se describe que los huevos de T. saginata son ácido alcohol resistentes permaneciendo de color rojo luego de la decoloración y los de T. solium toman el color azul del contracolorante, ha sido reevaluada, con resultados no concluyentes, por lo que no se recomienda su aplicación.(9)
La morfología, el ciclo de vida, la epidemiología y la patogenicidad de las especies de Taenia son diferentes. Las infecciones humanas por Taenia pueden diagnosticarse mediante métodos parasitológicos,(7) inmunológicos(10) o moleculares;(11) los dos últimos son de gran utilidad, sin embargo, debido al alto costo de las técnicas de inmunodiagnóstico y moleculares no se dispone de ellas en los países de baja y media renta, donde son más necesarios debido a la frecuencia de las cestodiasis.
En áreas endémicas localizadas en las provincias de Ecuador, donde la investigación en las Universidades funciona con recursos limitados, estas técnicas no están disponibles, como ocurre en la Universidad Nacional de Chimborazo, lo que representa un desafío para el diagnóstico y manejo efectivo de las infecciones por platelmintos.
El objetivo de este informe es documentar la alternativa de diagnóstico de la especie de Taenia en un entorno con limitaciones tecnológicas y financieras.
PRESENTACIÓN DEL CASO
Se presenta el caso de una mujer de 26 años de edad, mestiza, procedente del área urbana de Quito, que residió durante los últimos cinco años en Riobamba; estudiante de Medicina en la Universidad Nacional de Chimborazo, localizada en la región andina ecuatoriana. Por ser una estudiante foránea que realiza prácticas hospitalarias, refirió el consumo de alimentos en puestos ambulantes, hábitos de consumo de carne de bovino con tres cuartos de término de cocción.
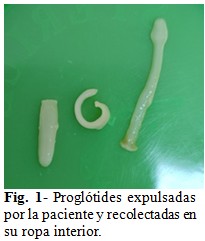
En el examen físico todo se encontró dentro de la normalidad (abdomen blando, no doloroso a la palpación), sin signos ni síntomas de patología digestiva, muscular, cerebral u ocular. Ella advirtió el parasitismo al encontrar las proglótides en su ropa interior. Aunque no presentó sintomatología, sospechó que era portadora de una cestodiasis debido a la expulsión espontánea durante ese día de proglótides móviles, que entregó de inmediato al laboratorio para su análisis. (Fig. 1).
El profesional de Laboratorio que recibió los especímenes, asoció el caso al antecedente epidemiológico de la frecuente transmisión de Hymenolepis nana e H. diminuta en la provincia de Chimborazo. Consideró que se trataba de trozos de estróbilo de H. diminuta por sus dimensiones, variables entre 0,5 a 4 mm de ancho.
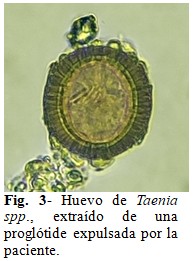
Con la finalidad de confirmar el diagnóstico, consultó con un experto en parasitología, quien, al inicio, no asoció el tamaño de los segmentos entregadas por la paciente con Taenia, debido a que las proglótides de este cestodo generalmente son más anchas y todos los casos previamente diagnosticados en el Laboratorio alcanzaban aproximadamente 1,5 mm de ancho (Fig. 2), donde se compara la dimensión de una proglótide del gusano de la paciente con un trozo de estróbilo de T. saginata conservado en el Banco de Parásitos de la Carrera de Laboratorio Clínico. El género fue identificado al extraerse huevos de una proglótide, y se observó su morfología compatible con Taenia spp. (Fig. 3).
La duda en la identificación del gusano adulto surgió debido a la inusual estrechez de las proglótides grávidas expulsadas, conociendo la variación de la anchura que puede tener T. saginata (0,5 a 2 mm de ancho), se procedió a medir cada una de las proglótides expulsadas por la paciente y se calculó la anchura promedio de 3,50 mm + SD 0,11 mm, que concuerda perfectamente con las dimensiones que puede tener el cestodo.
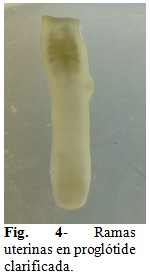
Debido a la falta de recursos económicos del Laboratorio, no hubo acceso a la coloración de Carmín Clorhídrico o tinta china para teñir las ramas uterinas de las proglótides grávidas y realizar su diferenciación. Fue preciso recurrir al lavado de cada segmento con agua destilada y su posterior clarificación durante dos horas en vinagre de uso culinario con 5 % de concentración de ácido acético. Con este procedimiento se logró visualizar seis ramas en una parte del tubo uterino de en una proglótide, siendo posible su identificación debido a la forma dicotómica característica de T. saginata. (Fig. 4).
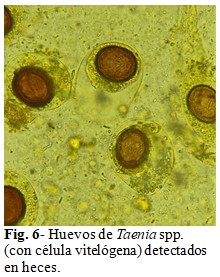
El mismo día, en horas de la tarde, la paciente consignó al Laboratorio una muestra fecal que contenía ocho proglótides del cestodo (Fig. 5). Además, al realizar el examen directo de las heces con solución salina y solución yodada se reconfirmó la infección al detectar huevos con morfología característica de Taenia spp., algunos de ellos aún se encontraban recubiertos por la célula vitelógena (membrana externa) que se destruye con frecuencia después de su salida de la proglótide (Fig 6).
Si bien se conoce que el tratamiento de elección en casos de teniasis es praziquantel en dosis únicas de 5-10 mg/kg de peso, y como alternativa es posible utilizar niclosamida en dosis únicas de 2 g, no fue posible prescribir estos fármacos porque no se comercializan en Ecuador. Por esta causa, se inició el tratamiento con nitazoxanida, medicamento de amplio espectro, que la paciente tomó a dosis de 500 mg cada 12 horas, durante tres días.
Se realizó el seguimiento a las 4, 8 y 16 semanas pos-tratamiento, aplicando técnicas de análisis coproparasitológico directo (solución salina / solución yodada) y por concentración (Ritchie y Kato-Katz), las cuales resultaron negativas. La paciente no excretó ninguna proglótide, ni ha presentado sintomatología durante este periodo, sin embargo, se continuará la evaluación periódica durante al menos un año para asegurar la eliminación completa del parásito.
Se instruyó a la paciente sobre la importancia de cocinar bien la carne de res y de mantener prácticas de higiene adecuadas para prevenir futuras infecciones. Se enfatiza la necesidad de un control de salud regular y una vigilancia continua ante síntomas intestinales o la expulsión de proglótides.
DISCUSIÓN
El diagnóstico de teniasis y la identificación específica no representan ninguna dificultad en países donde se dispone de laboratorios con técnicas parasitológicas o moleculares que ayuden a la diferenciación de especies. Sin embargo, los países endémicos de estas cestodiasis generalmente son pobres, y solo pueden tener a disposición las técnicas de diagnóstico diferencial en las capitales, donde se encuentran instituciones de Salud o universitarias, que disponen de recursos financieros necesarios para la implementación de tecnología, no obstante, en las provincias los recursos son limitados y es donde se encuentra la mayor parte de los casos.(1, 7)
La variabilidad de las dimensiones de las proglótides del parásito adulto de Taenia expulsado por los pacientes puede causar incertidumbre en los analistas de atención primaria, por lo que es necesario consultar con otros colegas o buscar asesoramiento con expertos para evitar un diagnóstico errado; sobre todo en provincias de los países de baja y media renta, donde se presentan los casos con mayor frecuencia y los laboratorios funcionan con recursos limitados.(10, 11)
Esta investigación provee una alternativa fácil, económica y rápida para realizar el diagnóstico específico de Taenia cuando no se cuenta con colorantes para diagnóstico parasitológico, ni tecnología para la identificación molecular. Los analistas deben tener en cuenta que la manera más rápida y fácil para identificar o reconfirmar el género del parásito es dilacerar una proglótide para obtener huevos, sin embargo, este procedimiento no permite identificar la especie, para lo cual deben clarificar la proglótide y de acuerdo a la forma y cantidad de ramificaciones uterinas determinarla.
Recientemente, se ha publicado un caso de teniasis en una niña de 9 años procedente del área rural de la provincia de Bolívar, en Ecuador. La detección se realizó durante un estudio epidemiológico; en el análisis coprológico detectaron huevos de Taenia spp., y tamizaron proglótides expulsadas con las heces, que lograron colorear con tinta china para su identificación como T. saginata. Este caso contrasta con el descrito, pues el diagnóstico se realizó por coprología, la niña o su representante no se percataron de la expulsión de proglótides. En cambio, la estudiante de Medicina procedente del área urbana, advirtió de inmediato que el hallazgo en su ropa interior de segmentos planos era signo de una cestodiasis, y el diagnóstico fue posible por la visualización de las ramas después de la clarificación de la proglótide.(8)
Los gusanos adultos de T. saginata no son tan inofensivos como se cree. Además de expoliar nutrientes, se han descrito lesiones en su hospedador como apendicitis,(12) perforación intestinal,(13) colecistitis,(14) y fístula fecal.(15)
Aunque en áreas endémicas de teniasis no se disponga de las técnicas de diagnóstico adecuadas, es posible resolver los casos dilacerando las proglótides para extraer huevos y definir el género, mientras que para la identificación de especies es suficiente con clarificar las proglótides utilizando vinagre. El caso presentado, a pesar de tener proglótides con dimensiones poco características, se diagnosticó. También se superó el obstáculo de la falta de praziquantel o niclosamida en el país, sustituidos por nitazoxanida, única alternativa disponible, la cual resultó adecuada para erradicar la infección.
En el caso descrito, la paciente recibió diagnóstico, tratamiento y seguimiento en un medio con los mínimos recursos. Fue preciso acudir a una opción económica, rápida y sencilla para la identificación de proglótides de tamaño inusual. También es importante conocer las características morfológicas entre las especies.
Conflicto de intereses:
Los autores declaran que no existen conflictos de intereses.
Contribución de los autores:
Conceptualización: Luisa Carolina González Ramírez, Gabriel Alejandro Castillo Mendoza, José Gregorio Prato Moreno
Metodología: Luisa Carolina González Ramírez, Gabriel Alejandro Castillo Mendoza
Análisis formal: Luisa Carolina González Ramírez, Gabriel Alejandro Castillo Mendoza, Millie Shade Padilla Uvidia, Andrés Sebastián Aguilera
Investigación: Gabriel Alejandro Castillo Mendoza, Millie Shade Padilla Uvidia, Andrés Sebastián Aguilera, Pricila Calva Miñaca
Redacción-borrador original: Gabriel Alejandro Castillo Mendoza, Luisa Carolina González Ramírez
Redacción-revisión y edición: Luisa Carolina González Ramírez, José Gregorio Prato Moreno, Pricila Calva Miñaca
Financiación:
Investigación autofinanciada.
REFERENCIAS BIBLIOGRÁFICAS
1. Sato MO, Sato M, Yanagida T, Waikagul J, Pongvongsa T, Sako Y, et al. Taenia solium, Taenia saginata, Taenia asiatica, their hybrids and other helminthic infections occurring in a neglected tropical diseases’ highly endemic area in Lao PDR. PLoS Negl Trop Dis. 2018;12(2):e0006260.
2. Organización Mundial de la Salud. Teniasis y cisticercosis. Datos y cifras[Internet]. Ginebra: OMS; 2022[citado 16/07/2024]. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/taeniasis-cysticercosis
3. Cruz M, Davis A, Dixon H, Pawlowski ZS, Proaño J. Estudios operativos sobre el control de la teniasis/cistiercosis por Taenia solium en el Ecuador. Bol Sanit Panam[Internet]. 1990[citado 16/07/2024];108(2):[aprox. 20p]. Disponible en: https://iris.paho.org/bitstream/handle/10665.2/16751/v108n2p113.pdf
4. Coral M, Rodríguez R, Celi M, García HH, Rodríguez S, Devleesschauwer B, et al. Incidence of Human Taenia solium Larval Infections in an Ecuadorian Endemic Area: Implications for Disease Burden Assessment and Control. PLoS Negl Trop Dis. 2014;8(5):e2887.
5. Uguña VA, Rosas U. Human Cysticercosis in Ecuador. Rev Kill Salud y Bienestar[Internet]. 2018[citado 16/07/2024];2(2):[aprox. 20p]. Disponible en: https://killkana.ucacue.edu.ec/index.php/killcana_salud/article/view/269/441
6. Jorga E, Van Damme I, Mideksa B, Gabriël S. Identification of risk areas and practices for Taenia saginata taeniosis/cysticercosis in Ethiopia: a systematic review and meta-analysis. Parasit Vectors. 2020;13(1):375.
7. Won EJ, Jung BK, Song H, Kim MS, Kim HS, Lee KH, et al. Molecular diagnosis of Taenia saginata tapeworm infection in 2 schoolchildren, Myanmar. Emerg Infect Dis. 2018;24(6):1156–8.
8. Izquierdo A, Boucourt E, Jiménez M. Identificación de Taenia saginata en una escolar de 9 años. J Sci Res[Internet]. 2020[citado 16/07/2024];5(1):[aprox. 20p]. Disponible en: https://revistas.utb.edu.ec/index.php/sr/article/view/1048/747
9. Jimenez JA, Silvia R, Moyano L, Castillo Y, García H. Taenia eggs Ziehl‐Neelsen.pdf. Trop Med Int Heal. 2010;15(9):1077–81.
10. Eichenberger RM, Thomas LF, Gabriël S, Bobić B, Devleesschauwer B, Robertson LJ, et al. Epidemiology of Taenia saginata taeniosis/cysticercosis: A systematic review of the distribution in East, Southeast and South Asia. Parasit Vectors. 2020;13(1):234.
11. Asees M, Jawabreh I, Hamarsheh O, Abdeen Z, Assi A, Azmi K. Molecular diagnosis of Taenia saginata from two patients in Palestine: two case reports. J Med Case Rep. 2024;18(1):18–21.
12. Sharifdini M, Nematdoost K, Shafiei R, Teimouri A. Acute eosinophilic appendicitis caused by Taenia saginata: A case report. Ann Med Surg (Lond). 2021;64:102241.
13. Nematihonar B, Kouchak Hosseini SP, Haghbin Toutounchi A. Taenia saginata, the incidental find in case of intestinal perforation after blunt trauma and literature review. Int J Surg Case Rep. 2023;103:107909.
14. Han XM, Zhang XY, Jian YN, Tian QS. Taenia saginata infection misdiagnosed as acute cholecystitis in a tibetan patient, in China. Korean J Parasitol. 2021;59(3):311–7.
15. Najih M, Laraqui H, Njoumi N, Mouhafid F, Moujahid M, Ehirchiou A, et al. Taenia saginata: An unusual cause of post-appendectomy faecal fistula. Pan Afr Med J. 2016;25:200.