INTRODUCCIÓN
Ante una disfunción cerebral aguda o subaguda hay que enmarcar la etiología en 3 categorías diagnósticas: encefalitis infecciosas, encefalopatía metabólica o tóxica y encefalomielitis diseminada aguda post-vacunal o post-infecciosa. El clínico por tanto debe orientarse ante 3 situaciones de gran importancia: cuánto de realidad es el diagnóstico de encefalitis, cuál es la causa probable y cuál es el mejor plan terapéutico para el caso en específico. Las causas infecciosas son múltiples desde virales, bacterianas, micóticas, por rickettsias y parasitarias. Causas comunes de encefalitis no infecciosas son anóxica o isquémica, metabólicas, nutricionales, infecciones sistémica, hipertensión arterial maligna, paraneoplásicas, daño cerebral traumático y estado de mal epiléptico.(1,2) Complicaciones neurológicas como consecuencia de anestesia espinal se han reportado debido al amplio uso de dicha anestesia, la cual puede ocasionar una mielopatía tóxica.(3,4)
Presentamos un caso de una paciente que ingresó en sala de medicina interna del Hospital Freyre Andrade (HFA) procedente de la Terapia Intensiva del centro con un diagnóstico inicial de meningoencefalitis nosocomial, con una evolución tórpida hasta el momento de su traslado a sala. El cuadro fue precedido de una intervención quirúrgica donde se utilizó anestesia espinal. Finalmente, al estar avalado por el resultado de múltiples estudios se diagnosticó una encefalomielitis tóxica, y se logró la recuperación con terapéutica adecuada.
El objetivo de este reporte es exponer una forma no frecuente de presentación de la toxicidad por anestesia espinal donde tres síndromes neurológicos se sobrepusieron y remitieron con terapéutica oportuna.
PRESENTACIÓN DEL CASO
Paciente femenina de 26 años de edad, ama de casa, mestiza, con antecedentes de salud, quién fue operada de hemorroides externas y se utilizó anestesia espinal con lidocaína hiperbárica. Al día siguiente de la intervención quirúrgica (20hrs) comienza con cefalea, sudoración fría e hipotensión arterial, que se interpretó por el médico de asistencia como crisis vagal. Un día después, la paciente nota caída del párpado derecho y cierta debilidad en la marcha, pero aun así es egresada y desde la llegada a su casa, la cefalea se hace más intensa; aparecen fiebre y vómitos ocasionales. Otro día más tarde, aparece somnolencia y es trasladada nuevamente al hospital, donde en el servicio de Urgencias, se constata una frecuencia cardíaca de 100 latidos x minuto y una Tensión Arterial de 110/70. Frecuencia respiratoria:14 respiraciones por minuto. En el examen neurológico se constata obnubilación, desorientación temporal y espacial, rigidez nucal ligera y signo de Kerning positivo. Además, se notó parálisis del III par craneal derecho y retención urinaria.
Leucograma inicial: 11.5 leucos x mm3. Poli-080, linfo-017, mono-002, eos-001.
Se realiza punción lumbar con el siguiente resultado: aspecto opalescente, células 200 x mm3. Predominio de polimorfonucleares neutrófilos, proteínas: 0,261 gr/l, glucosa 1.8 mmol/l, Pandy xx.
Se envían muestras a tinción Gram cultivo bacteriológico, micológico y BAAR directo (Bacilo ácido alcohol resistente. Todos arrojaron posteriormente resultados negativos sin crecimiento de gérmenes patógenos.
Se interpretó como meningoencefalitis aguda nosocomial bacteriana y se impuso tratamiento empírico con meropenem 2gr EV c/8hrs asociado a vancomicina 2gr/día, ambos medicamentos durante 14 días. Durante este tiempo no hubo mejoría del estado de conciencia ni de las alteraciones motoras. No presentó más fiebre ni vómitos.
En este estado es trasladada a sala de medicina con pronóstico de pocas posibilidades de recuperación. El examen físico a su llegada fue el siguiente:
Somnolencia marcada con bostezos frecuentes, despierta al llamado y se orienta en persona y espacio. Se quejaba de cefalea. Tenía fotofobia, irritabilidad y amnesia anterógrada, memoria retrógrada conservada, disartria y rigidez de nuca ligera.
Fuerza muscular: Paresia moderada del miembro superior izquierdo, paraplejía flácida severa (gran hipotonía, arreflexia osteotendinosa (OT), no clonus ni Babinski). Hiporreflexia OT en miembros superiores. Ausencia de reflejos cutaneoabdominales.
Sensibilidad: abatiestesia y apalestesia en ambos miembros inferiores. Batiestesia normal en miembros superiores. Barestesia conservada no así distal en miembros inferiores.
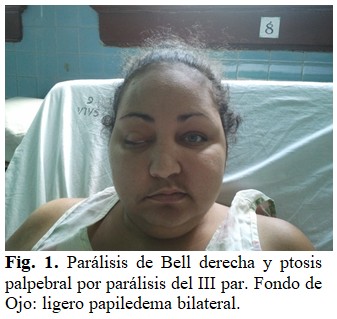
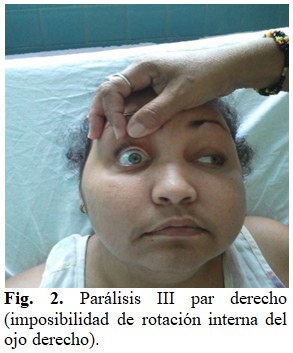
Pares Craneales: Parálisis facial de Bell derecha. Parálisis de la porción extrínseca del III par derecho. (Ver figuras 1 y 2).
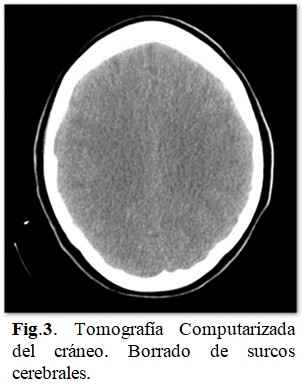
Tenía síntomas disautonómicos como taquicardia severa (frecuencia cardiaca de140/min) e hipotensión arterial postural al incorporar a la paciente en cama o en un sillón. Posteriormente presentó bradicardia y constipación. Estudios realizados: Tomografía axial computarizada de cráneo: borrado de los surcos cerebrales como traducción de edema cerebral. (Fig. 3).
Resonancia Magnética Nuclear (RMN) simple de cráneo y médula espinal: no se apreciaron alteraciones encefálicas ni medulares (no alteraciones del saco dural ni en raíces nerviosas) en este estudio. Hay que aclarar que debido a que nuestro hospital no tiene equipo de RMN, este estudio se realizó en otro centro previa coordinación, cuando la paciente ya mostraba signos de recuperación, aunque se mantenía parapléjica.
Ecocardiograma, Rx de tórax PA, TGP(ALAT), TGO(ASAT), fosfatasa alcalina, Bilirrubina Total y Directa, triglicéridos, creatinina, urea, glicemia, conteo de plaquetas, coagulograma, ionograma, gasometría arterial, dentro de límites normales. VSG-20.
Leucograma evolutivo- 7.6 leucos x mm3. Hb-9.6 gr/l
IgM dengue- no reactiva/ test serológico de leptospira no reactivo/ 2 hemocultivos negativos.
PCR para CMV, VVZ, Epstein-Barr, HH8 y VHS en LCR y suero negativo. VIH y Serología VDRL negativos.
Se comenzó terapéutica a los 3 días de estadía en sala con manitol 20% durante 4 días y betametasona por vía Endovenosa a razón de 24 mg el primer día, con reducción progresiva. Se mantuvo a la paciente con 8 mg EV durante 2 meses, asociado a sesiones de fisioterapia. Luego fue remitida a un centro hospitalario de Fisioterapia (hospital Julio Díaz) donde se le realizaron 2 ingresos con duración de 3 meses cada uno.
Hubo recuperación progresiva de los signos neurológicos que comenzaron al 3er día de terapéutica farmacológica. Al décimo día comenzó a movilizar los miembros inferiores y, en el trascurso de 10 meses, la paciente recuperó casi totalmente la parálisis de los pares craneales quedando solo una discreta paresia del VII par derecho con discreta desviación de la comisura labial a la sonrisa amplia. La paciente recuperó la marcha y mantuvo como secuela muy ligera paresia del miembro inferior izquierdo.
DISCUSIÓN
Se ha demostrado en investigaciones que la inyección de derivados anestésicos de la cocaína (como amilocaína, espinocaína, bupivacaina, gravocaína, lidocaína, etc); que contienen procaína como principal constituyente; en el espacio subaracnoideo de monos, ratas y perros, causa degeneración de raíces y cordones periféricos, así como cambios retrógradamente en los cuernos anteriores medulares.(5,6,7)
La anestesia espinal usada habitualmente se ha comprobado que tiene efecto hemolítico y mielotóxico. Cuando se inyecta en los perros, produce reacción meníngea aséptica con exudación de células plasmáticas y proliferación de células aracnoides. Esto conlleva al engrosamiento de las meninges, desintegración axonal y degeneración de la porción periférica cordonal. Algunos cambios similares se han demostrado en los cordones espinales y raíces nerviosas de pacientes que han fallecido por anestesia espinal.(6,7,8)
Los cambios descritos inflamatorios no ocurren siempre y no se conoce por qué existe predisposición a los mismos, aunque se conocen algunas causas contribuyentes (espina bífida, quiste pilonidal, alteraciones circulatorias con varicocidades y endarteritis, así como alteraciones congénitas del SNC (Sistema Nervioso Central) y de la piel).(7,8)
Además de los efectos propios de la anestesia, un error en la técnica de administración puede ser un factor contribuyente . Pueden traumatizarse con la aguja los nervios de la cauda equina y cualquiera de los vasos de dichos nervios. La mezcla con la sangre puede cambiar las propiedades del anestésico y provocar fibrosis reactiva con adhesiones leptomeníngeas.
Se ha demostrado que cualquier parte del SNC puede afectarse con lesiones permanentes e incluso causar la muerte. Estas lesiones se dividen en 3 tipos:
1-Locales o a vecindad como son las lesiones del cauda equina.
2-Focales a distancia como son la parálisis de pares craneales
3-Generales como son las meningitis aséptica o meningoencefalitis.
Brock reportó 7 casos uno de los cuales incluyó aumento de polimorfonucleares en el LCR (líquido Cefalorraquídeo) e hipoglucorraquia, lo cual se encontró en nuestra paciente al ingreso. Se han reportado casos con mielitis, radiculitis, shock medular y similar a la polioencefalitis.(7) El caso presentado evidentemente presentó los 3 tipos de lesiones descritos pues la paraplejía denota la lesión de raíces del cauda equina, tuvo afección de pares craneales como bien se puede apreciar en las figuras 1 y 2 y además presentó un síndrome meníngeo.
Después de una revisión exhaustiva de bases de datos como Pubmed, Scopus, Hinari y Google Scholar los autores de este trabajo no encontraron algún caso similar con lesiones neurológicas que incluyesen los 3 síndromes descritos en nuestra paciente. Los casos encontrados descritos, involucran en ocasiones 2 tipos y en no pocos, la porción extrínseca del III par se vio comprometida, como en la paciente que presentamos.
Por otro lado, encontramos referencia al uso controvertido de esteroides en las lesiones medulares traumáticas (sobre todo metilprednisolona) pero no de betametasona para la resolución de las lesiones neurológicas.(3) En mielopatía tóxica no se recoge el uso de esteroides. Se instauró el uso de esta terapéutica con el objetivo de tratar el edema cerebral, pero al observar que la recuperación neurológica de la paciente fue casi inmediata y siempre progresiva decidimos mantener la terapéutica más tiempo.
CONCLUSIONES
Presentamos un caso de encefalomielitis tóxica anestésica lo cual es infrecuente observar en el trabajo habitual del médico internista. El caso que presentamos presentó los 3 tipos de lesiones del SNC (Sistema Nervioso Central) descritos en la toxicidad por anestesia espinal, más edema cerebral, lo cual es muy infrecuente. La resolución con el uso de betametasona es un aspecto terapéutico a considerar ante casos similares.
Agradecimientos:
Agradecemos la autorización brindada por la paciente mediante consentimiento para la publicación de las fotografías en jornadas científicas médicas y /o revistas médicas.
Conflicto de interés:
Los autores declaran que no tienen conflicto de intereses.
Contribución de autores:
Conceptualización: Dayana Arce Puentes. Curación de datos: Roberto G. Albín Cano. Análisis formal: Dayana Arce Puentes. Investigación: Dayana Arce Puentes, Roberto G. Albín Cano. Metodología: Dayana Arce Puentes, Roberto G. Albín Cano. Administración del proyecto: Dayana Arce Puentes. Software: Dayana Arce Puentes. Supervisión: Roberto G. Albín Cano. Visualización: Dayana Arce Puentes. Redacción (borrador original): Dayana Arce Puentes. Revisión y edición: Dayana Arce Puentes, Roberto G. Albín Cano.
Eliminación de información de identificación: Se ha eliminado la información identificativa de todos los datos personales de la paciente.
Financiación:
No existe.