Introducción
Los padecimientos del tracto biliar son altamente frecuentes a nivel global. En el 95 % de los casos son ocasionadas por litiasis vesicular y se presentan en el 10 y hasta el 15 % de los adultos a nivel mundial. En Estados Unidos se realizan más de 700 000 colecistectomías al año, lo que constituye el 35 % de las cirugías realizadas en el Servicio de Emergencia por parte de cirugía general, hasta un 87,2 % corresponde a colecistectomía laparoscópica y un 12,8 % a colecistectomía convencional.(1)
La colecistectomía laparoscópica ha influido de forma favorable en la calidad de vida de los pacientes, pues trae consigo un mínimo riesgo de complicaciones, aproximadamente de 0,5 y 6 % y una mortalidad menor a 0,3 %; a diferencia de la colecistectomía abierta con una incidencia del 21 %. En Cuba, la primera colecistectomía laparoscópica se realizó en el año 1991. El acceso laparoscópico se ha usado aproximadamente en el 80,7 % de los casos y de forma electiva en 97,1 % con índices de conversión de 1,4 % con una morbilidad de 0,58 % y una mortalidad de 0,10 %.(2)
En un estudio prospectivo realizado en la India y publicado en 2020 se evaluaron 100 pacientes sometidos a colecistectomía laparoscópica. La complicación más frecuente reportada fue el sangrado del sitio del trocar y la lesión del lecho hepático con un 7 %, seguido de fuga biliar en un 6 %, un sangrado posterior en el triángulo de Calot con un 4 % y la menos frecuente fue la perforación de la vesícula biliar con derrame de los cálculos biliares en un 2 % de los casos. No se presentó mortalidad peri o postoperatoria.(3)
Todos los inconvenientes relacionados con la laparoscopia y la instrumentación han tratado de ser superados mediante la mejora constante de la ergonomía quirúrgica, al grado de que se ha desarrollado una cirugía que para muchos es de tercera generación y que consiste en la cirugía robótica, con la cual se le ha devuelto al cirujano el control del manejo de la visión, ya sea mediante un brazo robótico controlado por la propia voz, el Sistema Endoscópico Automático para el Posicionamiento Óptimo (AESOP) (por sus siglas en inglés) o mediante el control de la visión en 3D con un sensor láser bitemporal integrado a la cabina del cirujano cuando maneja el robot DaVinci.(4)
Las indicaciones actuales son las mismas que para la colecistectomía estándar e incluyen colecistitis crónica litiásica o colecistitis aguda, pólipos vesiculares sintomáticos o asintomáticos > 10 mm, pancreatitis biliar, discinesia biliar sintomática, vesícula biliar en porcelana, litiasis vesicular > 2 cm, portadores de salmonella typhi en vesícula biliar, litiasis biliar asintomática en pacientes inmunosuprimidos, niños o pacientes con hemólisis crónica. Es una contraindicación absoluta en pacientes con cáncer de la vesícula biliar o discrasia sanguínea.(5)
La cirugía laparoscópica casi ha reemplazado en su totalidad a la cirugía abierta en cuanto a lo referente a colecistectomía, por lo tanto, todo cirujano debe tener el entrenamiento necesario para enfrentar este diagnóstico. Las lesiones de la vía biliar por colecistectomía son relativamente raras a nivel mundial, no obstante, ningún profesional está exento de cometer algún tipo de lesión en la vía biliar durante el procedimiento. Se planteó realizar una investigación que tuviera como objetivo: describir las lesiones de la vía biliar por colecistectomía, las medidas preventivas y las posibilidades de manejo.
Desarrollo
Se desarrolló una revisión de la literatura sobre las lesiones de la vía biliar por colecistectomía, medidas preventivas y posibilidades de manejo.
La búsqueda se realizó en las bases de datos de Pubmed, Embase, Scielo y Cochrane Library, en artículos desde 2015 hasta 2024. Los términos de búsqueda utilizados fueron: vía biliar, lesiones quirúrgicas de las vías biliares, colecistectomía, medidas preventivas y posibilidades de manejo.
En el proceso de selección de fuentes bibliográficas se revisaron títulos y resúmenes de los artículos identificados en la búsqueda y se seleccionaron aquellos que fueran ensayos clínicos, artículos originales y artículos de revisión sistemática. Se revisaron un total de 32 manuscritos y se incluyeron 19 artículos.
La relevancia de esta investigación radica en que es imprescindible conocer las principales lesiones que se pueden producir en la vía biliar tras la realización de colecistectomía. Esto permite guiar al cirujano hacia la prevención de dicha afectación, además, todo profesional encargado debe conocer el manejo de las opciones terapéuticas posibles cuando se presenta una complicación quirúrgica. De este modo se le brindaría una atención integral y óptima al paciente, lo que mejoraría su evolución y pronóstico.
Actualmente, el padecimiento biliar es uno de los diagnósticos más frecuentes y una de las principales causas de ingreso hospitalario, y a pesar de las medidas preventivas, normativas y técnicas aplicadas, existe un factor de riesgo importante de lesión de la vía biliar ligado, principalmente, a la severidad del cuadro clínico, anatomía aberrante y al factor humano.(6)
La lesión de vía biliar es un evento adverso, que por definición se convierte en un diagnóstico que necesita un manejo adecuado, sea su diagnóstico intraoperatorio o postoperatorio, su manejo va a influir en la calidad de vida del paciente, su pronóstico y la sobrevida. Altas tasas de éxito de reparación ocurren en manos de cirujanos expertos. Cerca del 95 % de los pacientes con diagnóstico de lesión de vía biliar tienen un pronóstico favorable y no se altera la sobrevida del paciente.(6) Otro elemento, además del conocimiento técnico y la habilidad quirúrgica del cirujano, está determinado por el equipamiento disponible en el centro donde se realizan las intervenciones quirúrgicas que influyen en la tasa de éxito de la reparación de lesiones complicadas por la disponibilidad de recursos radiológicos y endoscópicos adecuados que, a su vez, contribuyen a mejorar la tasa de éxito quirúrgico en la reparación y se convierten en un medio de prevención de posibles consecuencias legales para los profesionales a cargo de la intervención.(6)
Factores de riesgo:
Pese a los esfuerzos que se dan por minimizar el riesgo en la fase perioperatoria se han identificado varios factores que podrían asociarse con el aumento de la prevalencia de lesiones de la vía biliar, entre las principales se encuentran:(6)
- Inflamación crónica.
- Hemorragia intraoperatoria: maniobras de hemostasia con visión limitada.
- Inflamación aguda: colecistitis aguda.
- Variantes anatómicas.
- Disección insuficiente.
- Técnica quirúrgica.
Medidas preventivas
Colecistectomía segura: la colecistectomía laparoscópica (CL) es el paradigma para el tratamiento de la patología biliar, sin embargo, se deben establecer ciertos parámetros y criterios que brinden seguridad en el tratamiento de pacientes con patología biliar. Existen varios métodos para llevar a cabo la intervención quirúrgica y minimizar el riesgo de lesión. Entre los métodos empleados se destacan:(7)
- Método tri-estructura: se debe identificar durante la CL: el conducto cístico (CC), el conducto hepático común y el colédoco.
- Método de Fischer: este método se lleva a cabo cuando se separa la vesícula del lecho hepático desde su fondo hacia el infundíbulo, tal y como se realizaría en la técnica abierta, hasta que sea visible la arteria cística y el conducto cístico. En vesículas intrahepáticas o muy inflamadas esta técnica puede ser complicada y riesgosa ya que al separar la vesícula del lecho hepático existe alto riesgo de sangrado al no ser ligada previamente la arteria cística.(8)
- Técnica infundibular: consiste en la identificación del CC al unirse al infundíbulo vesicular. Presenta el inconveniente de no prevenir la Lesión Iatrogénica de Vía Biliar (LIVB) en los pacientes con síndrome del conducto cístico oculto. Por ello, distintos grupos, sistemáticamente, recomiendan el uso de la colangiografía intraoperatoria (CIO) con este tipo de técnica.(9)
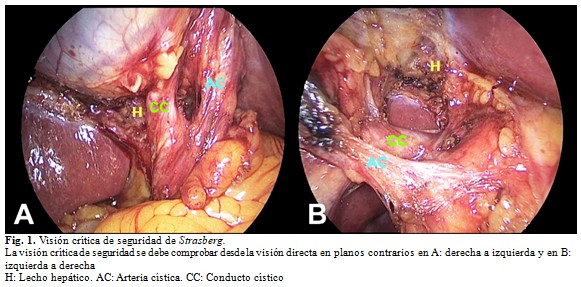
- Técnica de la Vista Crítica de Strasberg: requiere de la disección y liberación del triángulo de Calot hasta exponer y mantener una clara visión de la arteria y el CC para exponer la base del hígado. Una vez que se alcance esta vista, estas estructuras corren menor riesgo de ser lesionadas. En casos de conductos aberrantes o en casos de vesículas muy inflamadas, se sugiere la disección y exposición de la capa interna de la subserosa, para mejorar la vista crítica y optimizar el procedimiento.(10)
- Colangiografía (CIO): en 1932, Mirizzi, introdujo por primera vez la colangiografía intraoperatoria y hasta la actualidad su beneficio para prevenir la Lesión Iatrogénica de Vía Biliar (LIVB) ha sido diverso. La CIO puede ayudar a evitar las LIVB por varias razones:(11)
- Muestra la diversidad del árbol biliar y sus anormalidades.
- Ayuda al cirujano a identificar pacientes con riesgo alto de LIVB por anatomías anómalas.
- Si la LIVB ha ocurrido, permite su identificación y según la disponibilidad de recursos su reparación.
La CIO ha demostrado ser beneficiosa, especialmente, cuando es utilizada por cirujanos con menos experiencia o existen factores de riesgo propios del paciente.(11,12)
En relación a la lesión de vía biliar, actualmente, se toman en cuenta datos publicados en el Consenso de Delphi en 2015, en el cual la Sociedad Americana de Cirujanos Gastrointestinales y Endoscópicos (SAGES) (por sus siglas en inglés), publicó las siguientes estrategias como parte del programa de cultura para colecistectomía segura y así lograr minimizar el riesgo para el paciente y para el profesional: (13,14)
1. Establecer la identificación de la visión crítica de seguridad: La visión crítica de seguridad puede ser comprobada al usar una doble visión, anterior y posterior, de las estructuras. (Fig. 1).
2. Tener presente que todo paciente podría tener una anatomía aberrante.
3. Tener presente el uso de colangiografía o cualquier otro método de diagnóstico por imagen para valorar la vía biliar en el transoperatorio.
4. Realizar una pausa durante el procedimiento, antes de cortar o seccionar cualquier estructura ductal, para confirmar que se ha logrado una visibilidad adecuada de las estructuras anatómicas normales y se descarta la anatomía aberrante.
5. Identificar factores de riesgo antes de realizar un procedimiento con un método seguro según criterio del cirujano, principalmente, es indispensable cuando no se obtiene una exposición adecuada de las estructuras, se presenta sangrado, extensa fibrosis o inflamación. Se debe considerar la colecistectomía subtotal.
6. Tener presente que frente a dificultades se puede pedir ayuda a otro cirujano de mayor experiencia en la realización del procedimiento y se limita así el riesgo del paciente, ya que, al producirse inflamación o lesión propiamente dicha, la visión de la anatomía, del cirujano que realiza el procedimiento ya está alterada.
Alternativas terapéuticas
Como consecuencia de la diversidad de lesiones el abordaje terapéutico es amplio y depende del momento del diagnóstico, sea intraoperatorio o postoperatorio, del grado de la lesión y de las comorbilidades del paciente. (Tabla 1).(15)
Por lo tanto, siempre se debe mantener la atención de los detalles anatómicos para evitar lesiones de la vía biliar. En estos casos se podrían mencionar 3 escenarios posibles:(16)
- Diagnóstico intraoperatorio (< 50 %).
- Postoperatorio inmediato: pacientes que no estén clínicamente bien en las primeras 48 horas de la cirugía o con presencia de líquido biliar en un drenaje abdominal. Se puede acompañar de colestasis.
- Pacientes diagnosticados de un modo tardío con síntomas de colangitis e ictericia obstructiva.
Cualquiera de estos escenarios merece especial atención y las posibilidades de manejo se resumen a continuación:
- Tratamiento no quirúrgico (endoscópico y radiológico intervencionista)
El tratamiento multimodal de este tipo de lesiones incluye el tratamiento endoscópico y radiológico intervencionista. Las técnicas de radiologías intervencionistas son menos invasivas y pueden ser más adecuadas en pacientes no candidatos a la cirugía o aquellos cuya anatomía hace que la instrumentación endoscópica sea técnicamente muy difícil, especialmente con el uso de los stents.(16)
- Tratamiento quirúrgico
Existen tres parámetros pronósticos independientes del tratamiento quirúrgico de una lesión de la vía biliar que se traducen, principalmente, en una pobre evolución postoperatoria y una tasa superior de complicaciones:(17)
- Lesión de vía biliar proximal: técnicamente son mucho más complejas de reparar y de manera habitual están asociadas a lesión vascular. Es de manejo especializado y por personal experto.
- Reparación en fase aguda: la reparación inmediata es la mejor opción si el estado hemodinámico del paciente y las condiciones sépticas lo permiten.
- Derivación tardía a un centro terciario: la reconstrucción biliar en un centro de referencia por un cirujano experto en LIVB, presentan mejor tasa de éxito, menor estancia hospitalaria, morbilidad y mortalidad.
- Técnica quirúrgica
La anastomosis bilioentérica, que ofrece los mejores resultados, es la técnica en Y de Roux o bypass gástrico en Y de Roux. El pie de asa garantiza la ausencia de reflujo intestinal dentro de la vía biliar y evita la colangitis ascendente con una tasa de éxito cercana al 85 % de pacientes al año de control. El uso de stents transanastomóticos no se encuentran universalizados, podrían usarse en lesiones de vía biliar no complicada.(18,19)
Conclusiones
La realización de colecistectomía con relativa frecuencia ocasiona afectaciones en la vía biliar. Entre las principales lesiones ocasionadas se destacan la lesión circunferencial de conductos biliares mayores, la lesión lateral de la vía biliar, sección sin ligadura de un conducto hepático derecho aberrante o su oclusión, así como la fuga del conducto cístico. Se pueden prevenir mediante el método de tri-estructura y Fisher, también, con la técnica de la vista crítica de Strasberg y el uso de colangiografía intraoperatoria. Se pueden abordar con tratamiento quirúrgico, endoscopia y radiología intervencionista. Resulta necesario el conocimiento y aplicación de estas técnicas y métodos que permitirán una alternativa viable ante el daño quirúrgico y podrán garantizar una mejor calidad de vida al paciente.
Conflicto de intereses:
Los autores declaran la no existencia de conflictos de intereses relacionados con el estudio.
Contribución de autoría:
1. Conceptualización: Jonathan Luis Gonzabay Muñoz.
2. Análisis formal: Santiago Xavier Peñarreta Quezada, Mónica Gabriela Chachalo Sandoval.
3. Supervisión: Jonathan Luis Gonzabay Muñoz, Mónica Gabriela Chachalo Sandoval.
4. Redacción del borrador original: Jonathan Luis Gonzabay Muñoz, Santiago Xavier Peñarreta Quezada.
5. Redacción, revisión y edición: Jonathan Luis Gonzabay Muñoz, Mónica Gabriela Chachalo Sandoval, Santiago Xavier Peñarreta Quezada.
Referencias Bibliográficas
1. Sharma S, Behari A, Shukla R, Dasari M, Kapoor VK. Bile duct injury during laparoscopic cholecystectomy: An Indian e-survey. Ann Hepatobiliary Pancreat Surg. 2020;24(4):469-76.
2. Reddy S, Lopes C, Mittal P, Borhani AA, Moreno CC, Miller FH. MRI evaluation of bile duct injuries and other post-cholecystectomy complications. Abdominal Radiology. 2021;46(7):3086-104.
3. Agarwal S, Joshi AD. Perioperative complications of laparoscopic cholecystectomy: across-sectional observational study. International Surgery Journal. 2020;7(5):1490.
4. Sah DN, Bhandari RS. Iatrogenic bile duct injury during cholecystectomy presenting after 11 years as a biliary stricture: a case report. J Med Case Rep. 2020;14(1):16.
5. De Bakshi S. Benign Bile Duct Strictures. Indian Journal Surgery. 2020;83(6):1-10.
6. Ekmekcigil E, Ünalp Ö, Ug˘uz A, Hasanov R, Bozkaya H, Köse T, et al. Management of iatrogenic bile duct injuries: multiple logistic regression analysis of predictive factors affecting morbidity and mortality. Turk J Surg. 2018;34(4):264-70.
7. Moreno JS, González MA, Vázquez JH, Díaz de León F, Santiago H. Manejo y perspectiva de las lesiones de la vía biliar por colecistectomía laparoscópica. Rev Mex Cir Endoscóp[Internet]. 2002[citado 24/3/24];3(1):[aprox. 6p.]. Disponible en: https://www.imbiomed.com.mx/articulo.php?id=20046.
8. De'Angelis N, Catena F, Memeo R, Coccolini F, Martínez A, Romeo OM, et al. 2020 WSES guidelines for the detection and management of bile duct injury during cholecystectomy. World Journal Emergency Surgery. 2021;16(30):2-27.
9. Christou N, Roux A, Naumann DN, Bouvier S, Rivaille T, Derbal S, et al. Bile Duct Injury During Cholecystectomy: Necessity to Learn How to Do and Interpret Intraoperative Cholangiography. Frontiers Medicine. 2021;8(3):1-11.
10. Serna JC, Patiño S, Buriticá M, Osorio E, Morales CH, Toro JP. Incidencia de lesión de vías biliares en un hospital universitario: análisis de más de 1.600 colecistectomías laparoscópicas. Rev Colomb Cir[Internet]. 2019[citado 24/3/24];34(1):[aprox. 9p.]. Disponible en: https://www.revistacirugia.org/index.php/cirugia/article/view/97/405.
11. Rodríguez Z, Cisneros C, León W, Micó B, Romaguera D, Rodríguez HR. Conocimientos vigentes en torno a las lesiones iatrogénicas de vías biliares. Rev Cubana Cir[Internet]. 2017[citado 24/3/24];56(3):[aprox. 18p.]. Disponible en: https://scielo.sld.cu/pdf/cir/v56n3/cir05317.pdf.
12. Pacheco S, Tejos R, Rodríguez J, Briceño E, Guerra JF, Martínez J, et al. Tratamiento quirúrgico de las lesiones iatrogénicas de la vía biliar poscolecistectomía. Rev Chil Cir[Internet]. 2017[citado 24/3/24]; 69(3):[aprox. 4p.]. Disponible en: https://www.scielo.cl/pdf/rchcir/v69n3/art05.pdf.
13. Coccolini F, Catena F, Pisano M, Gheza F, Fagiuoli S, Di Saverio S, et al. Open versus laparoscopic cholecystectomy in acute cholecystitis. Systematic review and meta-analysis. Int. J. Surg. 2015;18(8):196-204.
14. Brismat I, Morales R, Pérez N, Jiménez G. Lesión iatrogénica de la vía biliar. Arch Hosp Univ General Calixto García[Internet]. 2022[citado 24/3/24];10(1):[aprox. 3p.]. Disponible en: https://revcalixto.sld.cu/index.php/ahcg/article/download/e843/767.
15. Manterola C, Claro N. Morfología de las Lesiones Iatrogénicas de la Vía Biliar: Aspectos Diagnósticos y Terapéuticos. Int J Morphol[Internet]. 2022[citado 24/3/24];40(1):[aprox. 9p.]. Disponible en: https://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0717-95022022000100210.
16. Battal M, Yazici P, Bostanci O, Karatepe O. Early surgical repair of bile duct injuries following laparoscopic cholecystectomy: the sooner the better. Surg J NY. 2019;5(4):e154-8.
17. Lopez V, Ferreras D, Lopez A, Brusadin R, Cutillas J, Robles R. Long-term outcomes in the repair of intrahepatic iatrogenic bile duct lesions using a combined intraglissonian and extraglissonian approach. Langenbeck's Archives Surgery. 2021;407(1):403-8.
18. Schreuder AM, Busch OR, Besselink MG, Ignatavicius P, Gulbinas A, Barauskas G, et al. Long-Term Impact of Iatrogenic Bile Duct Injury. Dig Surg. 2020;37(1):10-21.
19. Garcés M, Martí R, Martínez G, Peña A, Muñoz E, Sanchiz V, et al. The role of endoscopic retrograde cholangiopancreatography in the management of iatrogenic bile duct injury after cholecystectomy. Rev Esp Enferm Dig. 2019;111(9):690-5.