Introducción
El ictus o accidente vascular encefálico constituye la tercera causa de muerte a nivel mundial.(1,2) La infección es la complicación médica más importante debido a su impacto en la morbilidad y mortalidad en los pacientes afectados.(3) La infección asociada al ictus (IAI) se define como la infección diagnosticada durante el período de hospitalización, y ocurre por lo general en los primeros siete días; su reporte varía considerablemente entre el 5 y el 65% debido al tipo de estudio, los criterios diagnósticos de IAI y sala o servicio de hospitalización. Actualmente se estima una tasa de infección global del 33% para el ictus isquémico.(4,5) La neumonía asociada al ictus (NAI) y la infección del tracto urinario (ITU) son los tipos de IAI más frecuentes. Los reportes de NAI varían considerablemente en la literatura, con rangos de 1,4 % a 57 %; y alrededor del 7,9% en el caso dela ITU post-ictus. La IAI incrementa el riesgo de morir hasta un 30% en los primeros 30 días, además, disminuye la recuperación funcional, prolonga la estadía y costos hospitalarios.(4, 5, 6)
A pesar de que el mecanismo de la IAI no está completamente definido y se encuentra constantemente en estudio, en la actualidad se considera al síndrome de inmunodepresión inducida por el ictus (SIDII) como la principal condición fisiopatológica relacionada con la IAI.(7,8) Al margen de los elementos fisiopatológicos anteriores, actualmente se consideran otros aspectos etiopatogénicos como el riesgo y estado nutricional del paciente al debut del ictus, así como la respuesta inflamatoria sistémica secundaria al ictus isquémico.(7, 8. 9, 10)
Por otra parte, también se destacan otros elementos clínicos y epidemiológicos relacionados como la edad, sexo masculino, gravedad del ictus, subtipo de ictus, la comorbilidad asociada y determinados parámetros de respuesta inflamatoria como el conteo global de linfocitos, la relación plaqueta/linfocitos y neutrófilo/linfocito.(11, 12, 13, 14)
A la luz de los anteriores elementos, ante la ausencia de estudios que describan el comportamiento de esta complicación en nuestras unidades asistenciales, como parte inicial de próximos estudios observacionales analíticos de mayor envergadura y frente al evidente problema práctico, los autores consideran que tanto la evaluación temprana como la prevención de la IAI reviste una notable importancia, a la cual se le debe prestar mayor atención, motivo que justifica esta etapa inicial de la investigación, cuyo objetivo es caracterizar desde el punto de vista clínico y epidemiológico la infección asociada al ictus isquémico en pacientes mayores de 60 años.
Métodos
Se realizó un estudio descriptivo de serie de casos, que incluyó a pacientes con diagnóstico de ictus isquémico atendidos en los servicios de Medicina Interna, Neurología, Ictus, Terapia Clínica y Terapia Intermedia del Hospital Provincial General Carlos Manuel de Céspedes, del municipio de Bayamo, provincia de Granma, en el período de tiempo comprendido desde el 1ro de enero de 2018 hasta el 31 de diciembre de 2022.
Fueron incluidos pacientes de 60 años o más, hospitalizados con diagnóstico de ictus isquémico según los criterios de la American Heart Association/American Stroke Association,(14) en los cuales no se constataron elementos de infección al momento del ingreso. Se excluyeron los portadores del VIH o sida definido, pacientes con el ictus de más de 48 horas de evolución antes de su ingreso hospitalario, así como aquellos con disfagia preexistente.
La infección asociada al ictus isquémico incluyó la NAI, la ITU y otras infecciones (piel, abdominal, ginecológica) desarrolladas en los primeros siete días de ingreso, con síntomas y signos de infección, para lo cual los pacientes fueron monitorizados clínicamente al menos tres veces por día. Los criterios empleados para definir la NAI fueron los propuesto por el grupo de consenso PISCES (Diagnosis of Stroke-Associated Pneumonia, Recommendations From the Pneumonia in Stroke Consensus Group) basados en criterios clínicos y de imagen;(15) también se decidió incluir el diagnóstico microbiológico. Se consideró ITU según los criterios de la CDC/NHSN 2008 (the US Centers for Disease Control and Prevention criteria 2008).(16)
El universo estuvo constituido por todos los pacientes hospitalizados con ictus isquémico en la institución y tiempo d estudio ya mencionados. La muestra quedó conformada por 490 pacientes que cumplieron con los criterios de inclusión.
Las variables utilizadas para el análisis fueron:
- Infección asociada al ictus isquémico (sí/no)
- Tipo de infección: neumonía asociada al ictus (sí/no), infección del tracto urinario (sí/no), otras infecciones (sí/no); edad (años cumplidos); sexo (femenino/masculino); comorbilidad: fumador activo, enfermedad pulmonar obstructiva crónica (EPOC), diabetes mellitus (DM), hipertensión arterial (HTA), enfermedad alcohólica crónica, insuficiencia cardiaca (IC), cardiopatía isquémica crónica (CIC), ictus previo, fibrilación atrial concurrente, demencia, enfermedad renal crónica (ERC) moderada-grave, tumor sin metástasis (todas se categorizaron en presentes o ausentes).
- Estado neurológico y clasificación del ictus al ingreso: disfagia neurogénica, puntuación en la escala de NIHSS, escala de Glasgow, lateralidad de la lesión, subtipo etiológico (aterotrombótico, cardioembólico, lacunar, indeterminado) (se categorizaron en presentes o ausentes).
- Marcadores biológicos (cuantitativas): conteo de leucocitos x109/L, conteo de linfocitos (%), conteo global de linfocitos (CGL) mm3, conteo de plaquetas x109/L, proporción plaquetas/linfocitos (PPL), cifras de alanina aminotransferasa (ALT o TGP) dado en UI, aspartato aminotransferasa (AST o TGO) dado en UI, colesterol en mmol/L, albúmina sérica en g/L, proteínas totales en g/L, glucemia en mmol/L, creatinina en μmol/L, urea en mmol/L.Para estimar el riesgo nutricional se empleó la puntuación CONUT;(17) la muestra de sangre para estos marcadores se obtuvo en las primaras 24 horas de la hospitalización.
- Microbiología: la posible presencia de algunos de los siguientes gérmenes: Enterobacter aerogenes, Staphylococcus aureus, Pseudomonas aeruginosa, Streptococcus pneumoniae, Escherichia coli, Acinetobacter sp, Proteus sp, Klebsiella sp (categorizadas en presente o ausentes).
El análisis estadístico comenzó por la caracterización global de la muestra con una descripción de todas las variables. Para las variables cualitativas se determinaron las frecuencias absolutas y relativas (porcentajes) de las distintas categorías. Para las variables cuantitativas se obtuvieron las medias, medianas, rango intercuartílico, desviaciones estándar, así como los valores máximos y mínimos de cada distribución. Para la comparación entre los pacientes con y sin IAI se calculó el Ji cuadrado de Pearson (para las variables cualitativas) y la prueba t de Student para las variables cuantitativas siempre que la distribución de esta fue normal (evaluada por la determinación de la prueba de normalidad de Kolmogorov-Smirnov, y el estadístico de homogeneidad de varianza Levene) o la U de Mann Whitney para aquellas variables cuantitativas con distribución no normal; también se determinó el nivel de significación para cada una de ellas.
El estudio recibió la aprobación del Consejo Científico del hospital Carlos Manuel de Céspedes (Bayamo, Granma).
Resultados
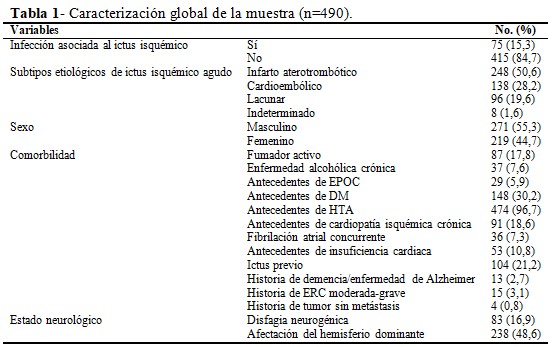
Del total de 490 pacientes el 15,3% desarrolló la IAI; de ellos, 271 (55,3%) eran del sexo masculino, y el 50,6 %presentó ictus aterotrombótico (subtipo más frecuente).Entre los antecedentes personales, destacaron la HTA, DM y el ictus previo. Predominó la lesión localizada en el hemisferio dominante (48,6 %). (Tabla 1).
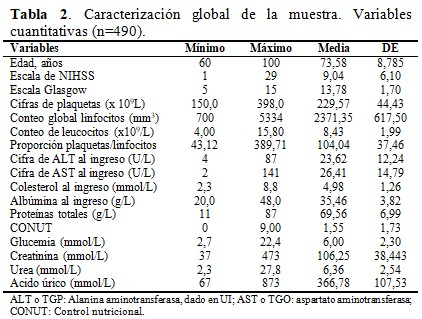
Con respecto a las variables cuantitativas, la mayor desviación estándar de los valores promedios la tuvo el CGL (2371,35 ± 617,50), el ácido úrico (366,78 ± 107,53) y las cifras de plaquetas (229,57 ± 44,43), tal como se muestra en la tabla 2.
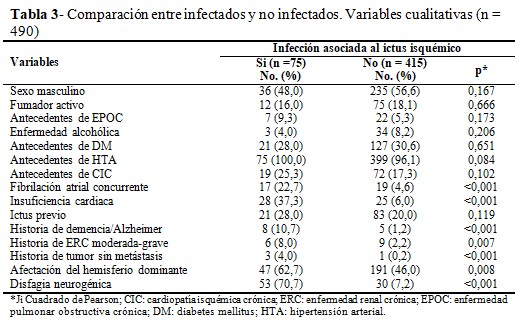
Al comparar los grupos de pacientes con y sin infección respecto a las variables cualitativas se constató diferencia significativa respecto a la presencia de fibrilación atrial concurrente, insuficiencia cardiaca, historia de demencia, de tumor sin metástasis y de disfagia neurogénica al ingreso (<0,001). (Tabla 3).
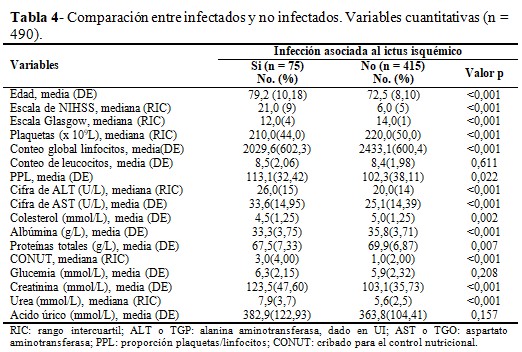
Cuando se realizó la comparación de ambos grupos de pacientes respecto a las variables cuantitativas, se evidenciaron diferencias significativas respecto a las medias de la mayoría de las mediciones, sobre todo de la edad, conteo global de linfocitos y albúmina sérica. De igual manera, existieron diferencias significativas respecto a la mediana y rango intercuartil, fundamentalmente las variables escala de NIHSS y de Glasgow; y puntuación CONUT. (Tabla 4).
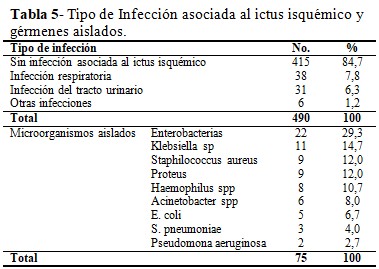
En cuanto a la distribución de los principales tipos de infección asociada al ictus isquémico y los gérmenes más frecuentes, en 38 pacientes (7,8 %) se desarrolló infección respiratoria y en 31(6,3 %) la ITU. Los gérmenes más frecuentes fueron las enterobacterias (29,3%), seguidas de Klebsiella sp (14,7 %) y Staphilococcus aureus (12,0 %). (Tabla 5).
Discusión
Pocas investigaciones se han centrado en estudiar específicamente la IAI en pacientes mayores de 60 años, en los cuales la vulnerabilidad y respuesta a las infecciones están condicionadas por diversos cambios fisiológicos.
La proporción de pacientes que desarrollan IAI varía en las diferentes investigaciones realizadas.(4,5,18) En un meta-análisis y revisión sistemática(4) que incluyó a 87 estudios con 137817 pacientes, la proporción de infección global combinada fue de 30% (95%, IC 24-36%);en las Unidades de Cuidados Intensivos (UCIs) la proporción general de infección alcanzó el 45% (95%, IC 38-52%); en tanto, en los pacientes hospitalizados fuera de las UCIs solo el 28% (95%, IC 22-34%) desarrolló esta complicación. Por otra parte, en otro análisis que contó con una muestra de 41236 pacientes procedentesde varios servicios hospitalarios de una institución de Corea, se describe que el 12,2 % desarrolló la IAI.(18) Como se puede observar, existe cierta similitud entre los resultados de aquellas investigaciones y la actual, independientemente del rango de edad en el cual se centra este estudio.
Badve y colaboradores,(6) en una revisión sistemática y meta-análisis que incluyó 47 investigaciones con 139432 pacientes, identificaron que el 51,7 % fueron de sexo masculino; Por otra parte, Zaid y colaboradores,(12) en un estudio de cohorte prospectiva, encontraron que el 57,4 % de los pacientes pertenecían a este sexo, similares resultados se constataron en el presente estudio. Este ligero predominio de la IAI en el sexo masculino está claramente relacionado con la mayor incidencia y prevalencia tanto del ictus isquémico como de sus factores de riesgo y complicaciones.(19)
Las enfermedades cardiovasculares constituyen un factor de riesgo recurrente en los diferentes estudios para la IAI. En la investigación realizada por Jung y colaboradores(18) la presencia de la fibrilación atrial fue significativamente mayor en el grupo de pacientes que desarrollaron IAI respecto a los que no (p= 0,029). En otro de cohorte que contó con 283 pacientes con ictus isquémico,(20) de similar manera Schweizer y colaboradores observaron diferencias significativas al comparar varios grupos de pacientes (p < 0, 0001). Estos resultados coinciden con los alcanzados en este estudio. Se plantea que la asociación entre fibrilación atrial y específicamente con la NAI no es directa, sino que puede ser secundaria, debido a que estos pacientes tienen múltiples comorbilidades y suelen están más enfermos. Es posible que esta asociación esté dada porque es más probable que la fibrilación atrial ocurra en pacientes de edad avanzada, los cuales son más frágiles y susceptibles a la IAI.(21)
Las personas con insuficiencia cardiaca pueden tener una mayor susceptibilidad a desarrollar particularmente infección respiratoria por varias razones. La inundación de los alveolos puede interferir con los mecanismos fisiológicos que actúan a nivel del líquido de revestimiento alveolar, en la interfase entre el aire y el tejido pulmonar (incluidas las opsoninas y los macrófagos), lo cual dificulta la eliminación microbiana y aumenta el riesgo de infección bacteriana.(22) Los argumentos anteriores explican por qué esta enfermedad aparece con una mayor proporción en pacientes que desarrollan infección, lo cual coincide con otras investigaciones(4, 5,21) y con el presente estudio.
En el citado estudio realizado por Schweizer y colaboradores,(20) en el cual se identificó un nuevo predictor de infección asociada al ictus isquémico, hubo diferencia significativa respecto a la proporción de pacientes con disfagia, la cual resultó mayor en el grupo de pacientes infestados (p < 0,0001). Similares resultados obtuvieron Wästfelty colaboradores;(23) y ambos están en correspondencia con los hallazgos en la presente serie. Además del agotamiento de la sustancia P, la disfagia post-ictus está explicada por los daños en las áreas cerebrales localizados a nivel de la corteza motora primaria, la corteza somatosensorial, la ínsula, la circunvolución frontal inferior, corteza premotora y el área motora suplementaria, entre otras; y en las estructuras subcorticales como los ganglios basales, el tálamo y el cerebelo, todo lo anterior es expresión indirecta de la gravedad de la lesión.(24)
En el presente estudio se constató que los pacientes infestados tenían una media de edad superior, lo cual ratifica resultados de otros autores.(11,20) El envejecimiento está acompañado de una remodelación del sistema inmunológico, que con el tiempo conduce a una disminución en la eficacia inmunológica, lo que conlleva a una mayor vulnerabilidad a las enfermedades infecciosas, o una disminución de las respuestas a las vacunas (inmunosenescencia).(25,26)
La gravedad del ictus se estima mediante la puntuación en la escala de NIHSS. Al igual que muestran los informes previos(11,20,23) en la presente investigación se constató que los pacientes infestados presentaron un ictus más grave. El síndrome de inmunodepresión inducida por el ictus (SIDII) se asocia claramente con la gravedad clínica del ictus isquémico y con el tamaño de la lesión, tanto en estudios experimentales como en la práctica clínica.(7) Este síndrome se caracteriza por linfopenia, disminución de los niveles de citocinas inflamatorias, disfunción de monocitos y linfocitos, además de atrofia de órganos linfocitarios secundarios,(7,27) todo lo cual explica que se constatara una media significativamente menor en el grupo de pacientes infestados respecto al CGL.
Unas de las principales limitaciones de las investigaciones es que no incluyeron el estudio microbiológico, motivo por el cual no se puede establecer una comparación respecto a la IAI de manera global. Sin embargo, respecto a la neumonía asociada al ictus se ha documentado que los bacilos gramnegativos aerobios (38 %) y los cocos grampositivos (16%), fueron las especies más frecuentemente aisladas en las muestras para este tipo de infección.(28)
La presente investigación brinda una caracterización de la infección asociada al ictus isquémico en el contexto particular de pacientes de alto riesgo, como lo son los mayores de 60 años. Precisamente, quedó evidenciado cómo su frecuencia se incrementa con la edad, gravedad del ictus isquémico, la presencia de disfagia neurogénica y con el deterioro del nivel de conciencia. También resaltan otras condiciones médicas más frecuentes en este grupo de pacientes, como el estado nutricional al momento del ictus y determinadas comorbilidades.
Conflicto de intereses:
Los autores declaran que no existen conflictos de intereses.
Contribución de autores:
Conceptualización: Alexis Suárez Quesada
Curación de los datos: Alexis Suárez Quesada, Alexis Álvarez Aliaga, Alexis Álvarez Aliaga, Andrés José Quesada Vázquez, Ezequiel E. López Espinosa, Liannys Lidia Naranjo Flores
Análisis formal: Alexis Suárez Quesada, Alexis Álvarez Aliaga, Alexis Álvarez Aliaga, Andrés José Quesada Vázquez, Ezequiel E. López Espinosa, Liannys Lidia Naranjo Flores
Investigación: Alexis Suárez Quesada, Alexis Álvarez Aliaga, Alexis Álvarez Aliaga, Andrés José Quesada Vázquez, Ezequiel E. López Espinosa, Liannys Lidia Naranjo Flores
Metodología: Alexis Suárez Quesada, Alexis Álvarez Aliaga, Alexis Álvarez Aliaga
Redacción -borrador original: Alexis Suárez Quesada, Alexis Álvarez Aliaga, Alexis Álvarez Aliaga, Andrés José Quesada Vázquez, Ezequiel E. López Espinosa, Liannys Lidia Naranjo Flores
Redacción - revisión y edición: Alexis Suárez Quesada, Alexis Álvarez Aliaga, Alexis Álvarez Aliaga, Andrés José Quesada Vázquez, Ezequiel E. López Espinosa, Liannys Lidia Naranjo Flores
Financiación:
Hospital Provincial General Carlos Manuel de Céspedes (Bayamo, Granma).