INTRODUCCIÓN
Las investigaciones en servicios de salud adquieren en nuestros días un gran valor al permitir identificar problemas, elaborar propuestas de solución, introducirlas en la práctica y evaluar en ella las transformaciones provocadas, con el consiguiente salto de calidad en los servicios que se brindan.
En el centro de atención de este proceso de perfeccionamiento se encuentran los servicios asistenciales a aquellas situaciones que hacen referencia a los problemas de salud de mayor importancia por su impacto en el cuadro sanitario del país. Precisamente dentro de estos problemas se encuentra la diabetes mellitus.
La diabetes mellitus es una afección que se caracteriza por hiperglucemia crónica resultante de trastornos en el metabolismo de los carbohidratos, las grasas y las proteínas; consecuencias dichos trastornos a su vez, de defectos en la secreción o la acción de la insulina, o de ambos.(1)
La importancia sanitaria de este problema de salud está bien avalada en la literatura científica.(2-7) Por ello, el Servicio de Medicina Interna de la institución elaboró una Guía para el manejo terapéutico farmacológico de diabéticos, la cual propone un conjunto de acciones dirigidas a organizar la asistencia médica a los pacientes diabéticos hospitalizados en el Servicio, y que se sustenta en dos pilares: la estratificación de los pacientes y la utilización del esquema de insulinoterapia subcutánea programada,(8) de la cual se presenta una síntesis. (Anexo 1).
El objetivo de este trabajo consistió en la valoración del proceso de implementación de la Guía para el manejo terapéutico farmacológico de diabéticos con mal control metabólico o estado de hiperglucemia aguda no complicada hospitalizados en el Servicio de Medicina Interna.
MÉTODOS
Se realizó un estudio descriptivo, orientado a la valoración de una Guía aplicada en una sala de hospitalización perteneciente al Servicio de Medicina Interna del Hospital General Universitario Dr. Gustavo Aldereguía Lima, de Cienfuegos, durante el mes de mayo de 2018; guía elaborada en el propio Servicio.(8)
De forma previa a la introducción de la Guía fueron realizadas varias actividades preparatorias con el personal médico y de enfermería de la sala, y elaborados e impresos diversos materiales orientadores, así como las hojas para el registro de la información relacionada con los resultados de las glucometrías, las dosis de insulina administradas y la ocurrencia de eventos de hipoglucemia.
La valoración del empleo de la Guía, en el orden metodológico, fue realizada de dos maneras:
- Valoración del cumplimiento de las acciones generales propuestas en la Guía.
- Valoración de la introducción del esquema de insulina subcutánea programada, en los pacientes que ingresaron por descontrol o por descompensación aguda de la diabetes.
Para la valoración del cumplimiento de las acciones generales propuestas en la Guía (1):
a) Sujetos. Se trabajó con 35 pacientes diabéticos hospitalizados en la sala 12A del Servicio de Medicina Interna de la institución durante el periodo comprendido entre el 1ro y el 31 de mayo de 2018. De ellos, 18 pacientes (51 %) tenían 60 años o más, con media de 63,7 + 14,3, distribución mujeres/hombres (17/18), y 11 (31 %) tenían más de 10 años de diagnóstico.
b) Indicadores. Fueron utilizados varios indicadores “de proceso”:
Relacionados con la atención en Cuerpo de Guardia:
- Registro de la glucemia en la Orden de Ingreso.
- Estratificación de los pacientes.
- Calidad de la estratificación (solo evaluable en los estratificados).
- Referencia a los factores descompensantes en la Orden de Ingreso (solo evaluable en aquellos pacientes con descompensación aguda de la diabetes).
Relacionados con la atención en sala:
- Medición de hemoglobina glucosilada.
- Registro de los resultados de las glucometrías.
- Consideración del manejo dietético en el tratamiento.
- Manejo de los factores descompensantes (en los casos en que están presentes).
- Adherencia a la conducta sugerida en la Guía para cada estrato.
- Utilización del esquema de insulinoterapia subcutánea programada (en los pacientes que lo requirieron).
- Registro de la insulinoterapia.
c) Definiciones operacionales:
- Estratificación de los pacientes: se refirió a si el paciente fue clasificado en alguno de los estratos en la Orden de Ingreso.
- Calidad de la estratificación: se refirió a la existencia de correspondencia entre el estrato o grupo asignado al paciente y su contexto particular.
- Medición de hemoglobina glucosilada: se refirió a la constancia en la historia clínica de este parámetro.
- Registro de los resultados de glucometrías. Para evaluar este indicador fue calculado en cada paciente el porcentaje de mediciones realizadas respecto al total de las que debieron ser realizadas. Fueron utilizadas las siguientes categorías: adecuado (90-100 %), intermedio: (80-89 %), e insuficiente (menos del 80 %).
- Consideración del manejo dietético en el tratamiento: se refirió al ajuste de la dieta acorde a la condición de diabético del paciente, verificable en las indicaciones médicas.
- Manejo de los factores descompensantes: se refirió a si se tuvo en cuenta el factor de descompensación en el manejo integral del paciente.
- Adherencia a la conducta sugerida en la Guía para cada estrato: correspondencia entre la conducta seguida con el paciente y la conducta sugerida en la Guía para cada grupo o estrato de pacientes.
- Registro de la insulinoterapia recibida. Para evaluar este indicador en cada paciente fue calculado el porcentaje de registros de la insulina administrada del total de los que debieron ser realizados. Fueron utilizadas las siguientes categorías: adecuado (90-100 %), intermedio: (80-89 %), e insuficiente (menos del 80 %).
Para la valoración de la introducción del esquema de insulina subcutánea programada (2):
a) Sujetos. Se trabajó solo con los 20 pacientes diabéticos hospitalizados en la sala 12A del Servicio de Medicina Interna de la institución, durante el periodo de estudio, que recibieron el esquema de insulina subcutánea programada. De ellos, 10 (50 %) tenían 60 años o más, con una media de 63,3 + 14,6, distribución mujeres/hombres: 13/7, y 7 (35 %) con más de 10 años de diagnóstico. En 13 pacientes (65 %) el estado de hiperglucemia estaba relacionado con sepsis.
b) Indicadores. Fueron utilizados indicadores “de proceso” y “de resultado”. Para la construcción de los indicadores de proceso el esquema de insulinoterapia programada fue desglosado en sus principales elementos (acciones) constituyentes.
Indicadores “de proceso”:
- Cumplimiento del elemento 1 del esquema: suspensión del hipoglucemiante oral (solo para casos con este tratamiento).
- Cumplimiento del elemento 2 del esquema: aplicación de la dosis adecuada de insulina.
- Cumplimiento del elemento 3 del esquema: combinación de insulina lenta con insulina rápida preprandial.
- Cumplimiento del elemento 4 del esquema: administración de dosis suplementaria de insulina simple preprandial.
- Cumplimiento del elemento 5 del esquema: administración de la dosis adecuada de insulina simple suplementaria preprandial, según escala establecida.
- Cumplimiento del elemento 6 del esquema: corrección o ajuste diario de la dosis.
- Cumplimiento global del esquema.
Indicadores “de resultados”:
- Grado de cumplimiento del objetivo metabólico.
- Necesidad de traslado a UCI por empeoramiento clínico-humoral evolutivo del paciente atribuible a la hiperglucemia.
- Desarrollo de eventos sintomáticos de hipoglucemia.
- Desarrollo de eventos humorales de hipoglucemia.
c) Definiciones operacionales:
- Cumplimiento del elemento 2 del esquema (aplicación de la dosis adecuada de insulina). Se consideró “cumplimiento” en las siguientes circunstancias:
A) Para los pacientes en que se retiró el hipoglucemiante oral, si la dosis inicial de insulina se calculó según cifras de glucemia, de la siguiente manera:
- 0,4 UI/kg/día si la glucemia se encuentra entre 7,7 a 11,1 mmol/l (140 a 200 mg/dl).
- 0,5 UI/kg/día si la glucemia se encuentra entre 11,2 a 22,1 mmol/l (201 a 400 mg/dl).
- 0,2 a 0,3 UI/kg/día en pacientes mayores de 70 años o cuando existe daño renal (FG < 60/mL/min).
B) Para los pacientes con tratamiento previo con insulina, si la insulina de inicio fue la misma dosis que el paciente recibía antes del ingreso.
- Cumplimiento del elemento 3 del esquema (combinación de insulina lenta con insulina rápida preprandial). Se consideró “cumplimiento” si se administró la mitad de la dosis (50 %) con insulina de acción lenta y la otra mitad con la insulina de acción corta, dividida en tres bolos preprandiales. Para este indicador se utilizó la siguiente escala: Total (se cumplió íntegramente la orientación anterior), parcial (cuando se realizó alguna variación a la orientación anterior) y no cumplimiento (no se realizó la combinación).
- Cumplimiento del elemento 4 del esquema (administración de dosis suplementaria de insulina simple preprandial). Para evaluar este indicador se calculó en cada paciente el porcentaje de oportunidades en que el paciente recibió dosis de corrección, respecto al total de las ocasiones en que lo necesitó, a partir de las cifras de glucemia constatadas en la glucometría. Fueron utilizadas las siguientes categorías: excelente (75-100 %), adecuado (50-74 %), insuficiente (menos del 50 %).
- Cumplimiento del elemento 5 del esquema (administración de la dosis adecuada de insulina simple suplementaria preprandial). Para evaluar este indicador se calculó en cada paciente el porcentaje de las dosis de corrección o suplementarias recibidas, en las cuales se cumplió la orientación de la Guía (unidades de insulina según cifras de glucemia), y fueron utilizadas las siguientes categorías: excelente (90-100 %), adecuado (70-89 %) e insuficiente (menos del 70 %).
- Cumplimiento del elemento 6 del esquema (corrección o ajuste diario de la dosis). Fueron utilizadas las siguientes categorías: Excelente (si se realizó el ajuste todos los días que debió hacerse), adecuado (si se dejó de realizar el ajuste uno o dos días de los que debió hacerse9, e insuficiente (si se dejó de realizar el ajuste más de dos días de los que debió hacerse).
- Cumplimiento global del esquema. El cumplimiento global fue medido a través de categorías: excelente (cumplimiento de todos los elementos (posibles) del esquema), parcialmente adecuado (no se cumplió uno de los elementos (posibles) del esquema), e inadecuado (no se cumplieron más de uno de los elementos (posibles) del esquema).
- Grado de cumplimiento del objetivo metabólico: fue analizado en diferentes momentos evolutivos: a las 72 horas de la hospitalización, a los 5 días de la hospitalización, y el día previo al egreso; para ello se calculó la glucemia promedio de cada paciente (a partir de la glucemia en ayuna y las preprandiales) en cada uno de esos momentos. Fueron utilizados los siguientes rangos en esta variable: excelente (cifras de glucemia promedio entre 4 y 8 mmol/l), regular (cifras de glucemia promedio entre 8,1 y 11 mmol/l y deficiente (cifras de glucemia promedio mayor de 11 mmol/l).
- Desarrollo de eventos sintomáticos de hipoglucemia: se refirió a la ocurrencia o no de episodios de hipoglucemia con presencia de manifestaciones clínicas, durante el periodo de hospitalización.
- Desarrollo de eventos humorales de hipoglucemia: se refirió a la ocurrencia o no de episodios de hipoglucemia con independencia de la presencia de manifestaciones clínicas, durante el periodo de hospitalización. Como criterio de “evento humoral de hipoglucemia” fue considerada cualquier medición de la glucemia con un valor inferior a 4 mmol/l.
Toda la información necesaria para la ejecución de la segunda etapa fue recogida por los autores, teniendo como fuente de datos a la historia clínica individual de los pacientes. Los datos obtenidos fueron procesados en computadora, mediante el programa SPSS versión 15.0 para Windows. Los resultados fueron llevados a gráficos, tablas y texto, expresados en números y porcentajes. No se consideró necesario aplicar pruebas de significación estadísticas.
Como toda investigación relacionada con la asistencia médica a humanos, fueron respetados aspectos éticos, tales como: no revelar la identidad de los pacientes, selección no discriminatoria de la muestra y la discreción sobre los resultados. La información obtenida fue objeto de estricta reserva, y ha sido utilizada solo con el propósito de la realización de la investigación. Esta última ha sido, además, aprobada por el Consejo Científico y Comité de Ética de la Investigación del Hospital.
RESULTADOS
1.- Valoración del cumplimiento de acciones generales propuestas en la Guía.
Comportamiento de los indicadores relacionados con la atención en Cuerpo de Guardia
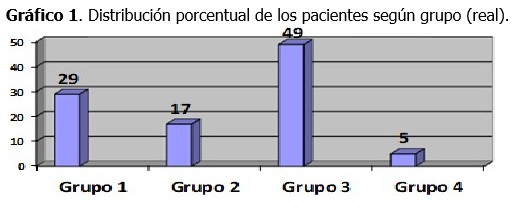
Se observó un bajo registro de la glucemia en la Orden de Ingreso (17 pacientes, para un 49 %), así como de la estratificación de los enfermos, pues solo fueron clasificados 10 diabéticos (29 %); y solo 6 de esos 10 (60 %) fueron estratificados de forma correcta. La referencia al factor descompensante en la Orden de ingreso mostró un mejor resultado (82 % de los 17 pacientes del Grupo 3).
La estratificación de los pacientes de la serie mostró que la mayoría pertenecía al grupo 3 (17 casos, 49 %), que son los que ingresaron por mal control metabólico, o por estado de hiperglucemia aguda no complicada. (Gráfico 1).
Comportamiento de los indicadores relacionados con la atención en sala
Se observó un deficiente comportamiento de los indicadores relacionados con el registro de las glucometrías realizadas en sala, así como de la insulinoterapia administrada. (Tabla 1). La utilización de la Hb glucosilada en la valoración de los pacientes fue prácticamente nula, al ser medida en un solo paciente (3 %).
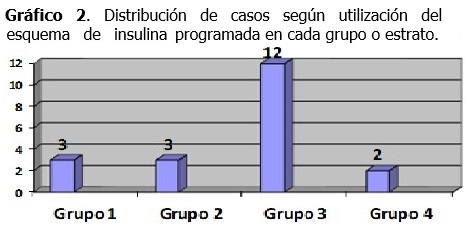
En cambio, la adherencia a la conducta propuesta en la Guía para cada grupo o estrato mostró muy buen comportamiento (86 %). Un poco menos favorable fue la utilización del esquema de insulina subcutánea programada, el cual fue aplicado a 12 de los 17 pacientes del Grupo 3 (71 %). Como se puede observar, además de 12 pacientes del Grupo 3, otros diabéticos también recibieron el esquema de insulinoterapia subcutánea programada: tres que ingresaron compensados (Grupo 1) y que sufrieron descompensación durante la hospitalización, tres que desde el ingreso tenían mal control metabólico (Grupo 2), y dos con diabetes de debut (Grupo 4). (Gráfico 2).
La consideración del factor de descompensación en el manejo terapéutico de los pacientes se realizó en todos los casos con dicho factor; igual nivel de excelencia se observó en lo relacionado con la consideración del manejo dietético en el tratamiento de los diabéticos de la serie.
2.- Valoración de la introducción del esquema de insulina subcutánea programada.
Comportamiento de los indicadores “de proceso”
En las seis acciones más importantes que componen el esquema de insulinoterapia subcutánea programada introducido en la Guía elaborada, se observó un comportamiento positivo en las correspondientes a:
- La suspensión del hipoglucemiante oral (en el 100 % de 18 casos, pues se excluyeron dos con diabetes de debut).
- La combinación de insulina lenta y rápida preprandial en el tratamiento de base (total: 7 pacientes/35 %, parcial: 13 pacientes/65 %).
- La aplicación de insulina rápida preprandial de corrección (excelente: 13 pacientes/65 %, adecuado: 7 pacientes/35 %), y la utilización de las dosis propuestas según escala establecida (excelente: 8 pacientes/40 %, adecuado: 12 pacientes/60 %).
- La realización del ajuste diario en las dosis de la insulina basal del paciente (excelente: 10 pacientes/50 %, adecuado: 10 pacientes/50 %).
El indicador más deficiente fue el correspondiente al cumplimiento del cálculo de las dosis de insulina basal a administrar, presente en menos de la mitad de los casos (9 pacientes/ 45 %).
El comportamiento del indicador “cumplimiento global del esquema” se consideró aceptable, al ser excelente en 6 casos (30 %), e inadecuado en solo 3 pacientes (15 %); en el resto, el cumplimiento fue parcialmente adecuado (11 casos/55 %).
Comportamiento de los indicadores “de resultados”
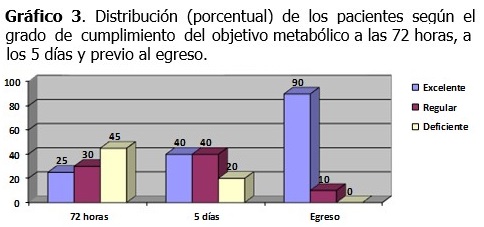
El porcentaje de pacientes en quienes el objetivo metabólico fue cumplido de forma excelente, aumentó en la misma medida que se aproximaba el egreso, por lo que el control metabólico se fue logrando progresivamente. (Gráfico 3).
No hubo necesidad de trasladar pacientes a unidades de cuidados intensivos por empeoramiento clínico-humoral evolutivo atribuible a la hiperglucemia. Tampoco fueron registrados eventos sintomáticos de hipoglucemia, y un solo paciente presentó eventos humorales de esta complicación. La letalidad de la serie fue del 5 % (un solo fallecido).
DISCUSIÓN
A pesar de las simplificaciones realizadas en la Guía elaborada en comparación con otras en busca de garantizar la factibilidad de su utilización, el análisis del proceso de aplicación experimental y de la valoración de su empleo demostró una vez más que la modificación de patrones de actuación es una tarea compleja y de difícil consecución.
En este sentido, es de destacar el negativo comportamiento de indicadores utilizados en la valoración del cumplimiento de acciones generales propuestas en la Guía, fundamentalmente los relacionados con la atención en el Cuerpo de Guardia: bajo registro de la glucemia en la Orden de Ingreso, bajo uso de la estratificación y bajo índice de calidad de esta. En cuanto a la referencia al factor descompensante en la Orden de ingreso, es cierto que mostró un elevado porcentaje, aunque, dada la importancia de la identificación de dicho factor desde el mismo momento de la admisión, se debe aspirar a que sea aún mayor.
En el análisis de los indicadores relacionados con la atención en sala de hospitalización, si bien fueron observadas dificultades en el registro de los resultados de las glucometrías y de las cantidades de insulina administradas a los pacientes, hay que tener en cuenta lo exigentes que fueron los criterios utilizados en la conformación de las categorías de esos indicadores (para ambos casos, el comportamiento “insuficiente” fue considerado teniendo como límite superior al 80 % de los posibles registros, lo cual sin dudas expresa una expectativa bastante elevada).
Como contraparte positiva, son destacables los excelentes resultados observados en el comportamiento de los indicadores relacionados con la consideración del factor de descompensación, y con la consideración del tratamiento dietético en el manejo terapéutico de los diabéticos de la serie; ambos son expresión del enfoque integral en la atención a estos pacientes por parte del personal asistencial. De igual forma, puede ser considerada como favorable la adherencia a la conducta sugerida en la Guía para cada estrato, lo cual ocurrió en el 86 % de los casos.
La acción general propuesta en la Guía elaborada que mostró el comportamiento más deficiente fue, sin dudas, la correspondiente a la medición de la hemoglobina glucosilada, lo cual se logró en un solo paciente; esto obedeció a razones ajenas a la voluntad de los médicos asistenciales (no disponibilidad del recurso). Este aspecto requiere un comentario adicional: En la actualidad, la medición de los valores de la HbA1c se encuentra entre las recomendaciones para el control del diabético, dada la asociación de niveles elevados de este parámetro y el desarrollo de complicaciones.(9,10)
Al particularizar en lo sucedido con relación a la aplicación del esquema de insulina subcutánea programada, es de subrayar el resultado favorable observado en el cumplimiento de la mayoría de las principales acciones que componen este esquema. Es por esta razón que el “cumplimiento global del esquema” también puede ser valorado como favorable.
A la anterior valoración se suma lo observado en los indicadores “de resultados”, donde se destacan la ausencia de fallecimientos o traslados a las unidades de cuidados intensivos por causa de la diabetes mellitus, y la muy baja incidencia de eventos de hipoglucemia, tanto clínicos como humorales.
En plena correspondencia con estos resultados, el comportamiento del grado de cumplimiento del objetivo metabólico se caracterizó por un movimiento gradual, progresivo, hacia el control de la hiperglucemia, sin —se reitera— la ocurrencia de episodios frecuentes de hipoglucemia; esta cuestión es importante pues está reconocido que, tanto la hiperglucemia como la hipoglucemia se asocian a resultados adversos que pueden llegar, incluso, a ocasionar la muerte.(9-11)
Salvo los cinco pacientes del Grupo 3 en quienes no fue utilizada la insulinoterapia subcutánea programada, el resto de los pacientes tratados con este esquema terapéutico recibieron los beneficios que le son propios. Ya desde principios de 1990 está identificado que el uso de un esquema móvil de insulina (conocido como sliding scales) en ausencia de una insulina basal está asociado a variaciones en el control glucémico, por lo que se sugiere que el manejo óptimo de los pacientes hospitalizados debe incluir insulina basal con cobertura de insulina prandial, en lugar de escalas móviles.(12)
Desafortunadamente, y en contraste con la abundancia de artículos en los que se proponen guías o protocolos de manejo de situaciones clínicas,(13,14) son muy escasos los trabajos publicados que hagan referencia a los resultados de la introducción de dichas guías en la labor asistencial concreta, lo cual constituye una limitación importante al momento de establecer puntos de comparación. De cualquier manera, se reitera que la intención de la aplicación experimental de la Guía elaborada no fue precisamente, en primer orden, la evaluación de la eficacia de la nueva propuesta, sino la oportunidad de probar la factibilidad de su aplicación, y a partir de esta experiencia, con sus aciertos y desaciertos, crear las condiciones para una posterior introducción y aplicación sistemática y generalizada en todas las salas del Servicio de Medicina Interna.
Se concluye que la introducción del esquema de insulinoterapia subcutánea programada prpuesto en la Guía, con carácter experimental en el contexto de una sala de hospitalizados del Servicio de Medicina Interna, permitió demostrar su factibilidad de aplicación y su utilidad para el control metabólico de los pacientes, aunque una aplicación óptima exigirá un gran esfuerzo administrativo, de logística y por el personal asistencial, tanto médico como de enfermería.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses.
Contribución de autoría: Idea conceptual: Luis Corona Martínez, Laydamí Rodríguez Amador, Ramón Ricardo Vélez Pérez; revisión de la literatura: Caridad Hernández Abreus, Sandra Borroto Lecuna; escritura del artículo: Luis Corona Martínez, Ramón Ricardo Vélez Pérez. Revisión crítica: Laydamí Rodríguez Amador.
Financiación: Hospital General Universitario Dr. Gustavo Aldereguía Lima. Cienfuegos.
ANEXOS
Síntesis de la Guía para el manejo terapéutico farmacológico de diabéticos con mal control metabólico o estado de hiperglucemia aguda no complicada hospitalizados en el servicio de medicina interna
I.- Acciones a ejecutar en el Departamento de Urgencias en la atención al paciente diabético a hospitalizar:
- A todos los pacientes se les realizará medición de la glucemia (al menos por glucometría), y su resultado registrado en la Orden de Ingreso.
- Se indicará HbA1C a todos los casos (de estar disponible), para tomar la muestra en sala.
- Los pacientes serán clasificados en alguno de los siguientes grupos o estratos:
- Grupo 1: ingresados con diabetes controlada.
- Grupo 2: ingresados con diabetes no controlada.
- Grupo 3: ingresados por diabetes no controlada; y con o por diabetes descompensada.
- Grupo 4: Pacientes que ingresan con o por diabetes mellitus de debut.
- En los casos con descompensación aguda, será registrada en la Orden de Ingreso la búsqueda (y resultado) del posible factor de descompensación.
II.- Acciones a ejecutar en la sala de hospitalización:
- En todos los casos se realizará glucometría en ayunas, antes de almuerzo y comida, y antes de acostarse.
- Los valores de cada glucometría serán registrados en una hoja dispuesta para ello. Si el paciente no está comiendo o recibe alimentación por sonda nasogástrica, las glucometrías serán realizadas cada seis horas.
- En todos los pacientes se reforzará el tratamiento dietético.
- La conducta terapéutica estará determinada por el grupo o estrato al cual pertenece el paciente:
- Grupo 1: mantenimiento del mismo tratamiento de base.
- Grupo 2: revisión del plan terapéutico de base, evaluación de su cumplimiento e identificación de alguna otra causa de mal control metabólico. Corrección del tratamiento según conclusiones del análisis.
- Grupo 3: aplicación del esquema de insulinoterapia subcutánea programada.
- Grupo 4: tratamiento con insulinoterapia o hipoglucemiantes orales, individualizado según características particulares de cada paciente.
Independientemente de los grupos ya mencionados, puede ocurrir la presentación de hiperglucemia en el curso evolutivo durante la hospitalización en pacientes no conocidos como diabéticos. Este quinto grupo particular se subdivide en dos categorías:
- Se constata la hiperglucemia casualmente en la primera muestra tomada en ayunas. Es altamente probable que estos pacientes presenten una diabetes no diagnosticada hasta ese momento.
- Desarrollan la hiperglucemia durante la evolución en sala. En estos casos puede ser el debut de la diabetes.
La conducta con estos pacientes sería la siguiente:
Categoría A: tratamiento con insulinoterapia o hipoglucemiantes orales, individualizado según características particulares de cada paciente, de forma similar a los pacientes del Grupo 4.
Categoría B: manejo individualizado, con mayor probabilidad de utilizar el esquema de insulinoterapia subcutánea programada, fundamentalmente en situaciones como: procesos sépticos, eventos coronarios agudos, enfermedad cerebrovascular, o hiperglucemia igual o mayor a 10 mmol/L.
- En aquellos casos que reciban insulina, la cantidad administrada será registrada en la historia clínica, en hoja creada para esto.
En la Guía aparecen precisados los objetivos metabólicos a alcanzar, y los aspectos diagnósticos y terapéuticos relacionados con la hipoglucemia, principal complicación directa de la insulinoterapia. Someramente son abordados también elementos relacionados con la transición hospitalización-ambulatorio.