INTRODUCCIÓN
Se dice que la leptospirosis es la zoonosis más frecuente a nivel global. Se encuentra distribuida por todo el mundo, pero tiene una incidencia más alta en los países que están situados en regiones tropicales y subtropicales. El número de personas afectadas a nivel mundial no se documenta muy bien.1
La Organización Mundial de la Salud (OMS) la clasifica como enfermedad tropical desatendida, estimando una incidencia de 5,1 casos/100 000 personas en áreas endémicas y 14 casos/100 000 personas en epidemias.2
En Cuba esta enfermedad ha tenido un comportamiento endemo-epidémico y en 1981 se implementó el primer Programa Nacional de Prevención y Control de la enfermedad, el que se perfeccionó a partir de la ocurrencia de varios brotes epidémicos. En 1998 se realizó la última actualización del programa, en el cual se incluyen novedosos componentes basados en las estrategias actuales para el enfrentamiento de la enfermedad, lo que ha contribuido a una disminución en el riesgo de enfermar y morir por esta zoonosis.3,4
Según el Cuadro de Salud de la provincia Cienfuegos, en el año 2017 se notificaron solo 14 casos de la enfermedad para una tasa de 3,4 x 100 000 habitantes, no hubo notificaciones en el año 2016 todo lo cual habla a favor de un subregistro en el reporte de casos si se tiene en cuenta el número de sospechosos de la enfermedad que cada año se detectan y tratan.
El municipio Cumanayagua no escapa a esta realidad en la provincia lo que motivó la realización de esta investigación con el objetivo de caracterizar clínica y epidemiológicamente los casos de leptospirosis en el municipio durante el decenio 2007 – 2017.
MÉTODOS
Se realizó una investigación observacional descriptiva, para caracterizar desde el punto de vista clínico y epidemiológico a los casos notificados con leptospirosis en el municipio Cumanayagua en el decenio 2007 – 2017.
El universo de estudio estuvo constituido por los 38 casos notificados con la enfermedad en el período.
Las variables que se utilizaron en la caracterización fueron: año y mes del diagnóstico, edad, sexo, procedencia, antecedentes de vacunación, posible fuente de infección, signos, síntomas y complicaciones.
Los datos fueron recogidos de las series cronológicas del departamento de estadística y de las historias epidemiológicas de los casos dispuestas en la Unidad Municipal de Higiene y Epidemiología del municipio Cumanayagua.
El procesamiento de los datos se realizó en el programa Excel y para el análisis de los datos cuantitativos se utilizaron porcientos y tasas de incidencia. Los resultados se presentan en tablas y gráficos mediante números absolutos y porcentajes.
Los resultados de la investigación solamente fueron utilizados con fines científicos. Para la realización de la investigación se informó a las autoridades de salud en el municipio.
RESULTADOS
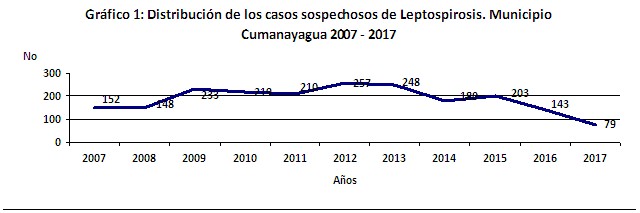
En la mayoría de los años en estudio el número de sospechosos de la enfermedad se mantuvo por encima de los 200 casos con una notable reducción a partir del año 2016. En todo el período de estudio fueron reportados 2072 sospechosos por los signos y síntomas y antecedentes epidemiológicos de riesgo para adquirir la enfermedad. (Gráfico 1).
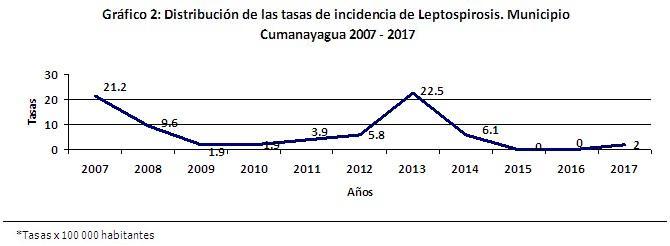
En el municipio de Cumanayagua las tasas superiores de la enfermedad se reportaron durante los años 2007 y 2013 donde alcanzaron valores de 21,2 y 22,5 x 100 000 habitantes respectivamente. Durante los años 2015 y 2016 no se confirmaron casos de la enfermedad en el municipio. (Gráfico 2).
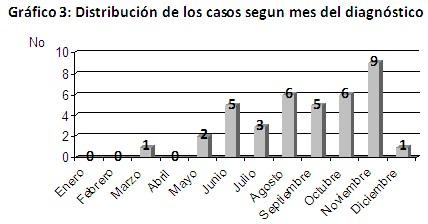
El mayor número de casos se reportó en el período de agosto a noviembre con franco predominio en este último mes donde se concentró el reporte de 9 casos lo cual representó el 23,6% del total del decenio en estudio. (Gráfico 3).
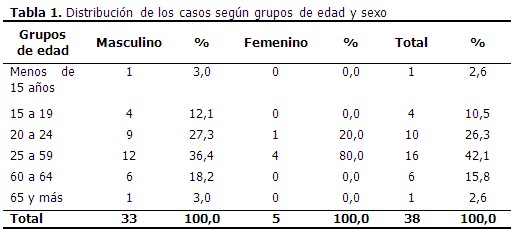
El mayor número de casos para ambos sexos fue reportado en el grupo de edad de 25 a 59 años con un 42,1 % seguido del de 20 a 24 años con un 26,3 %. De forma general predominó el sexo masculino con 33 casos. (Tabla 1).
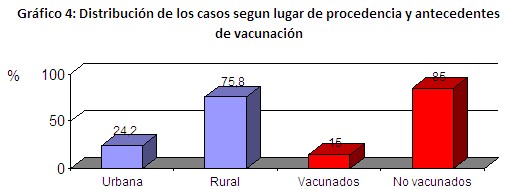
El 75,8 % de los casos era de procedencia rural contra solo un 24,2 % de zona urbana. Solo el 15 % tenía antecedentes de haber sido vacunados con la vacuna antileptospírica. (Gráfico 4).
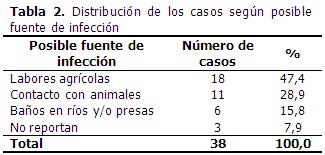
La mayor fuente de infección fue el estar vinculado a labores agrícolas de manera ocupacional con un 47,4 % seguido del contacto con animales para un 28,9 % y luego el baño en ríos y/o presas para un 15,8 %. En el 7,9 % no se declaró fuente de infección en la historia epidemiológica. (Tabla 2).
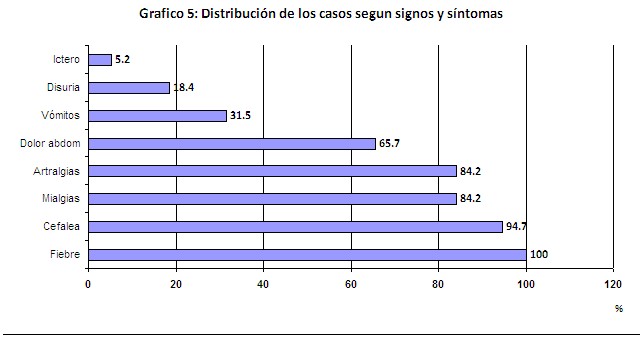
Dentro de los signos y síntomas predominó en primer lugar la fiebre con el 100 % seguido de cefalea, mialgias y artralgias con un 94,7 y 84,2 % respectivamente. La forma ictérica de la enfermedad solo se presentó en un 5,2 %. (Gráfico 5).
Solo se reportó un caso grave de la enfermedad que presentó fallo multiorgánico con necesidad de internamiento en Unidad de Cuidados intensivos del Hospital Provincial. No hubo fallecidos.
DISCUSIÓN
De forma general se observó inestabilidad en el reporte de la enfermedad en los años en estudio mostrando tasas elevadas como en los años 2007 y 2013 y años sin reporte de la enfermedad como 2015 y 2016. El reducido reporte de casos en un decenio (solo 38) podría hacer pensar optimistamente en la eliminación de la enfermedad en el territorio; sin embargo, el reporte del número de sospechosos que por sus manifestaciones clínicas y riesgo epidemiológico se realizaron, hace cambiar totalmente esta suposición inclinándose hacia una nueva evidencia relacionada con que a pesar de que la vigilancia clínica se mantuvo eficiente y activa en el municipio existen serias debilidades en el sistema de vigilancia serológica de esta enfermedad pues resulta ineficiente el pareo de los sueros necesarios para el diagnóstico confirmatorio de laboratorio por lo que se infiere un subregistro en el reporte.
Dentro de los tipos de pruebas que se realizan para el diagnóstico de la enfermedad están las pruebas serológicas como la de aglutinación microscópica (MAT por su sigla en inglés) y el inmunoensayo enzimático o enzimoinmunoanálisis (ELISA). Para obtener un diagnóstico positivo usando MAT, el estándar de oro, deben ser comparadas al menos dos muestras consecutivas de suero, tomadas a intervalos de cerca de 10 días, para observar un incremento de cuatro veces o más en anticuerpos.5,6
Pasados los 10 días de la toma de la primera muestra, el paciente ya sufrió todo el período de estado de la enfermedad y se encuentra en fase recuperativa luego del tratamiento efectivo, se hace entonces difícil que este acepte realizarse una segunda muestra por lo que el personal de salud del primer nivel de atención debe reforzar la labor persuasiva para lograrlo y notificar oficialmente el caso. No contar con técnicas de diagnóstico rápido en el municipio y Centro Provincial de Higiene y Epidemiología, sin dudas, conspira con la oportuna y real notificación de la enfermedad.
Las enfermedades zoonóticas como la leptospirosis tienen una diversa gama de reservorios, tanto de naturaleza doméstica como agropecuaria. En zonas rurales, la transmisión se encuentra asociada con actividades agrícolas y ganaderas, contacto directo con agua de los ríos, saneamiento deficiente, y no usar calzado. En las zonas urbanas la infección se asocia con dimensiones socio-demográficas determinadas por la urbanización desigual con la baja calidad de las viviendas en cuanto acceso a agua potable y servicios públicos básicos, hacinamiento; sobrevivir en áreas inundables o cercanas a los ríos; y condiciones de vida precarias (pobreza); con presencia de roedores sinantrópicos y convivencia cercana con huéspedes domésticos y silvestres; débiles sistemas de saneamiento y gestión integral de basura, que junto a las precipitaciones e inundaciones influyen en el incremento de la población animal como roedores, entre otros.7
El período del año en el que hubo más reporte de casos en este estudio coincide con el verano y la cosecha cañera de invierno cuando las condiciones de temperatura, humedad y Ph de los suelos se tornan favorables para la transmisión de la enfermedad.7
Habitualmente estas labores agrícolas son realizadas por los hombres lo que puede explicar el predominio del sexo masculino entre los afectados. También, el grupo de edad más afectado pertenece al que está vinculado laboralmente.
Los posibles factores de riesgo que fueron reportados en los estudios de Centroamérica, Suramérica y el Caribe, están relacionados principalmente con las actividades laborales; es así, como la transmisión ocupacional es considerada como el principal factor de riesgo en trabajadores de plantas de sacrificio, veterinarios, agricultores y ganaderos. En segundo lugar está la transmisión recreacional, que se da en personas que tienen contacto con aguas contaminadas como nadadores o conductores de botes rápidos, entre otros y en tercer lugar está la transmisión domiciliaria, que se da en personas que presentan convivencia con roedores o animales domésticos infectados.8
A pesar de haberse notificado la enfermedad en grupos altamente vulnerables por su exposición permanente al riesgo, solo un número reducido se encontraba vacunado lo cual denota insuficientes acciones de prevención en relación a la enfermedad desde el primer nivel de atención de salud. Estos resultados coinciden con otro estudio realizado en el municipio de Cienfuegos.9
También hubo casos confirmados de la enfermedad que sí estaban vacunados lo cual hace pensar en la presencia de serogrupos del agente casual que provocan la enfermedad y no están contenidos en la vacuna cubana que se administra actualmente como es el caso del serogrupo Ballum que desde el año 2000 fue aislado en casos de la enfermedad en el país y ha estado asociado a varios brotes epidémicos.
En estudio realizado en el Instituto de Medicina Tropical a partir de la caracterización de 204 cepas de leptospiras pertenecientes al complejo patogénico Leptospira interrogans, además se detectaron por primera vez los serogrupos Pyrogenes, Autumnalis y Betaviae, no aislados con anterioridad en pacientes con leptospirosis humana en Cuba. Estos resultados relacionan a los ratones, cerdos y perros como principales reservorios de esta entidad y contribuyen al perfeccionamiento de la vacuna cubana contra la leptospirosis humana que solo confiere protección para los serogrupos Pomona, Canícola e Icterohemorrageae por ser los más frecuentes en el país.10
Los signos y síntomas que se reportaron están relacionados con los que con mayor frecuencia describe la literatura consultada. Son signos y síntomas muy inespecíficos pues existen varias enfermedades en las que pueden presentarse, sin embargo el riesgo epidemiológico es esencial para encausar el diagnóstico certero.
La ausencia de fallecidos en el período y solo un caso grave demuestra la imposición oportuna del tratamiento a los sospechosos de la enfermedad a pesar del bajo reporte de casos confirmados serológicamente, además de predominar en los casos la forma clínica anictérica que es de menor gravedad.11