INTRODUCCION
La paciente obstétrica tiene características específicas por lo que su manejo demanda de un amplio conocimiento de los profundos cambios que se producen en la mujer durante el embarazo y de la susceptibilidad que posee para sufrir complicaciones en algún momento de su desarrollo. La frecuencia estimada de enfermedades severas en este tipo de paciente ha sido situada en 2,5 por cada 100 embarazos y en 310 por cada 100 000 nacidos vivos.1,2 La mortalidad materna (MM) es prevenible, sus causas principales son bien conocidas, la información y la tecnología necesarias para su reducción están a nuestro alcance, sin embargo continúa siendo un grave problema social y de salud en Latinoamérica, el Caribe y otros países. Entre los indicadores para medir los resultados de la atención a la mujer en su etapa reproductiva, se encuentra la muerte materna, la que refleja el grado y calidad de la atención médica que se brinda.3
El tema de la paciente obstétrica en estado crítico ha adquirido un importante valor puesto que constituye un punto de mira para evaluar la calidad de la atención médica y profesional en muchos hospitales del mundo; es importante además tener presente que 5 % de todas las féminas que llegan al término de la gestación sin factores de riesgo potenciales, se convierten por diferentes causas, en una paciente obstétrica crítica.4,5
Para garantizar la atención de estas pacientes se necesita de cuidados intensivos por la gravedad de la situación clínica o quirúrgica que padecen. El hecho de contar con sistemas de salud que garanticen el acceso a una atención especializada como la que brindan las UCI, capaces de solucionar problemas emergentes, indudablemente contribuye a la reducción de la muerte materna. Motivados por todo lo anterior, decidimos realizar el presente estudio en el cuál pretendimos caracterizar la paciente obstétrica en estado crítico de la provincia de Cienfuegos durante un período de tiempo de 10 años.
MATERIALES Y MÉTODO
Se realizó un estudio descriptivo retrospectivo en una serie de casos de mujeres ingresadas en la Unidad de Cuidados Intensivos del Hospital Universitario Dr. “Gustavo Aldereguía Lima”, de Cienfuegos durante el periodo desde el primero de enero de 1991 hasta el 31 de diciembre de 2001.
La muestra estuvo constituida por las 323 pacientes obstétricas en estado crítico (puérperas y gestantes) que ingresaron en UCI en el período antes mencionado.
La información se tomó de las historias clínicas y hojas de seguimiento del trabajo de parto, mediante el llenado de un cuestionario confeccionado anteriormente. Se destacan variables en estudio como: edad materna, paridad, tipo de parto, antecedentes patológicos personales (APP), proceder quirúrgico realizado, causa de ingreso en UCI, estado al egreso y causa de muerte como las más importantes que se describieron.
Los datos recogidos fueron procesados en el programa estadístico SPSS 9.0. se presentan en tablas y gráficos mediante números y porcentajes.
RESULTADOS
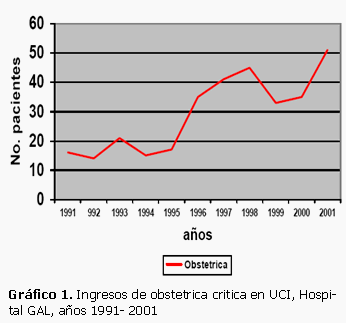
En el período de estudio, el ingreso de la paciente obstétrica en estado crítico a la UCI en nuestra provincia se ha comportado con una tendencia ascendente. (Gráfico 1).
El mayor número de pacientes se encontraba en edades comprendidas entre 20 y 29 años representado por 191 pacientes (59,1 %), mientras que solo un 12,1 % correspondió a edades mayores de 35 años y un 11,5 % a menores de 19 años.
Del total de los casos estudiados, el 59,8 % eran multíparas y 38,7 % nulíparas. El parto distócico resultó ser más frecuente con un 65 %, de ellos el 52,6 % fue la cesárea segmentaria arciforme (CSA), seguido del parto instrumentado realizado en 21 pacientes para un 12,2 %.
Al analizar los antecedentes patológicos personales (APP), encontramos que el 48,9 % de las pacientes no lo presentaron, pues se trataron de pacientes en edades jóvenes que por lo regular no padecen enfermedades crónicas. Dentro de las pacientes que sí presentaron APP, las afecciones más frecuentemente encontradas fueron la hipertensión arterial en 76 pacientes (46,06 %) seguida del asma bronquial con 39 pacientes (23,6 %) y las cardiopatías en tercer lugar con 23 pacientes (13,9 %).
Del 100 % de los casos, el 47,1 % (152 pacientes) ingresaron por complicaciones gravídicas y el 52,9 % (171 pacientes) por complicaciones del parto y puerperio.
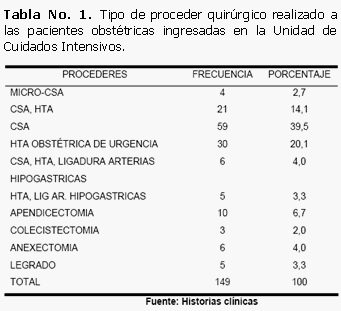
Entre los procederes quirúrgicos realizados, encontramos que el 39,5 % de las pacientes que requirieron ingreso en la UCI habían sido sometidas a CSA, seguida de la histerectomía total abdominal (HTA) obstétrica de urgencia aplicada a 30 pacientes (20,1 %) y de la cesárea más histerectomía total abdominal realizada en 21 pacientes (14,1 %) entre otras. (Tabla 1).
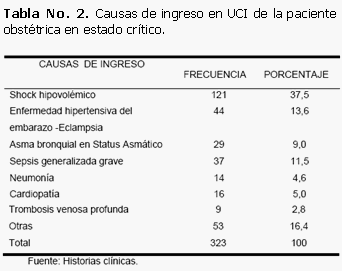
Para analizar las afecciones por las cuales requirieron ingreso las pacientes en UCI, las dividimos en causas no obstétricas y causas obstétricas; dentro de las causas no obstétricas o clínicas ocupó el primer lugar el asma bronquial representando un 9,0 %, seguido de las cardiopatías con un 5,0 % y las neumonías con un 4,6 %. Dentro de las causas obstétricas resultó ser el shock hipovolémico con el 37,5 % la primera causa de ingreso, seguido de la enfermedad hipertensiva del embarazo con 13,6 % y en tercer lugar la sepsis con un 11,5 % (Tabla 2).
Del total de pacientes obstétricas críticas que requirieron ingreso en UCI, el 52,9 % fueron puérperas (171 pacientes) y el 47,1 % fueron gestantes (152 pacientes); de las puérperas que ingresaron el 27,1 % eran cesareadas en sus primeras 24 horas y el 20 % en su 2do y 7mo día posparto.
El 60,1 % de los casos (194 pacientes) requirieron una estadía en UCI entre 2 y 7 días, seguidas de 76 pacientes que estuvieron más de una semana (23,5 %) y de un 16,4 % que permanecieron menos de 2 días.
De la totalidad de las pacientes, el 92 % (297) egresaron vivas de la UCI y 26 pacientes fallecieron para un 8 %.
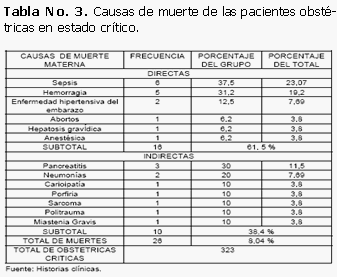
Entre las principales causas de muerte, predominaron las causas directas con 16 pacientes (61,5 %) seguida de las causas indirectas con 10 pacientes (38,4 %); dentro de las causas de muerte materna directa la sepsis representó el 37,5 % (6 pacientes), seguida de la hemorragia en un 31,2 % (5 pacientes) del total de fallecidas y en tercer lugar la enfermedad hipertensiva del embarazo (EHE) con 2 pacientes que representó el 12,5 % del total. (Tabla 3).
DISCUSIÓN
El período comprendido entre los 20 y 29 años, coincide con la edad óptima para la concepción donde es mayor la actividad reproductiva en nuestro medio, lo que pudiera justificar el mayor número de casos presentados en este grupo etáreo, resultados que se corresponden con estudios realizados en nuestra provincia y otros países.6-9 No obstante es importante señalar que a partir de la década de los 70 se ha producido un incremento del embarazo en la adolescencia a nivel mundial, reportándose que una de cada 10 adolescentes se embaraza entre 15 y 19 años.
La edad es uno de los factores de riesgo más importante para las complicaciones intraparto.
Es bien conocido que las mujeres mayores nulíparas o multíparas son más susceptibles a padecer resultados adversos en el embarazo.Cunnighan, en su libro titulado Obstetricia, señala que Bobiowski y Bottoms (1995) demostraron un significativo aumento en el riesgo de hipertensión arterial, diabetes y macrosomía en las mujeres multíparas mayores de 35 años.10
La paciente nulípara no predominó en el estudio, lo que no coincide con la bibliografía revisada, la cual señala la nuliparidad como un factor de riesgo importante a tener en cuenta desde la captación del embarazo hasta la evolución intraparto, sobre todo en edades extremas (adolescentes y mayores de 40 años).11-13
La CSA fue el tipo de parto que predominó en las pacientes que requirieron ingreso en la UCI, dato que nos demuestra la necesidad de reflexionar al tomar este tipo de conducta.
Hernández Palma para destacar este aspecto retoma als palabras de Belytzkí al expresar:
“El incremento de la tasa de cesáreas más allá del límite de sus beneficios, agregan morbilidad y costo, transformándose de solución en problema.”14,15
La práctica de la cesárea se ha incrementado en los últimos años, continúa siendo la operación mayor más común en EE.UU, donde es practicada un millón por año; elevados índices se reportan en México y Brasil, sobre todo en hospitales privados, donde las pacientes pueden decidir su realización. En otras áreas y países desarrollados existen índices menores como Europa. y Holanda donde la desproporción cefalopélvica, el sufrimiento fetal, la presentación pelviana, la enfermedad hipertensiva del embarazo y el fallo de inducción se encuentran como principales causas de la indicación de cesárea en sentido general.16
En nuestra provincia constatamos que la tasa de cesárea se encuentra en 18 %, lo que puede estar relacionado con el objetivo de obtener mejores resultados perinatales ante aquellas complicaciones obstétricas y fetales que surgen durante el parto o periparto; no obstante con el deseo de mejorar los resultados neonatales no siempre tenemos en cuenta en toda su magnitud los riesgos maternos y es menester recordar que la operación cesárea tiene un lugar destacado entre las principales causas de muerte materna, a pesar de que en nuestro país la tiene sus indicaciones específicas.17
Es de destacar que en el presente estudio, no todas las pacientes que se complicaron fue producto de la cesárea o posterior a ésta sino que constituyó la conducta final ante situaciones de gravedad.
La histerectomía obstétrica de urgencia fue realizada por atonía uterina con hemorragia incontrolable y alteraciones placentarias como acretísmo placentario y placenta previa, lo que coindice con otros estudios.18,19 La histerectomía poscesárea está más vinculada a la cesáreas de urgencia que a la electiva y entre sus principales indicaciones se encuentran la infección intraútero, útero hipotónico que no responde a oxitócico, prostaglandinas o masaje.18 Coincidimos con otros estudios realizados en los cuales se reporta la práctica de la histerectomía de urgencia secundaria a la cesárea, como proceder de elección ante determinadas complicaciones obstétricas.11,14,18-20
Entre las causas que motivaron el ingreso de las pacientes a UCI se encuentra el asma bronquial, enfermedad frecuente durante el embarazo con una prevalencia de un 4 %.
Diferentes estudios han mostrado que el pronóstico perinatal de estas mujeres cuando son tratadas adecuadamente durante el embarazo, es comparable al de las pacientes no asmáticas, mientras que otros señalan que el desenlace perinatal está comprometido en pacientes que son dependientes de medicación crónica. Se plantea que alrededor de un 10 % de las asmáticas tendrán un ataque de asma durante el embarazo.21
La neumonía en el embarazo ha incrementado su frecuencia durante los últimos años, se cree que está asociada a enfermedades crónicas de base, inmunodeficiencia, aumento del hábito de fumar, enfermedades cardiovasculares previas y pacientes seropositivas al VIH.
De todas formas el embarazo de por sí trae consigo una serie de cambios en el sistema inmune de la mujer como; disminución de la respuesta proliferativa de linfocitos, disminución de la actividad de las células natural Killer y disminución de los linfocitos T cooperadores.
Otros factores se citan además como favorecedores y son el crecimiento del útero con elevación de los hemidiafragmas lo cual, unido al incremento en el consumo de oxigeno, hace que no se toleren bien períodos de hipoxia.22
Las cardiopatías complican aproximadamente el 1 % de los embarazos. Antiguamente las cardiopatías reumáticas constituían la mayoría de los casos, ahora las cardiopatías congénitas constituyen la mitad de los casos de cardiopatías durante el embarazo. La cardiopatía hipertensiva contribuye con unos pocos casos de cardiopatía orgánica durante el embarazo.10
Las trombosis venosa profunda también es causa de ingreso en la UCI, se reporta una incidencia durante el embarazo de un 0,09 % y en el puerperio hasta un 3 %; el riesgo de tromboembolismo aumenta en las mujeres con tromboembolismo previo al embarazo o durante este, uso de contraceptivos, reposo prolongado en cama, parto complicado, cesárea, deficiencia de antitrombina III, proteína c y s, y presencia de síndromes de anticuerpos antifosfolípidos.23
La sepsis, que constituía la primera causa de ingreso en la UCI hace más de 10 años, gracias a la disponibilidad y mejor manejo de antimicrobianos así como uso profiláctico de estos en situaciones indicadas, ha sido desplazada por el shock hipovolémico, situación que requiere manejo dinámico y cuidadoso.
Las afecciones que provocan shock hipovolémico son variadas, graves y constituyen verdaderas emergencias.24 En nuestros estudio la atonía uterina fue la causa más frecuente; se presenta en el 2-5 % de las embarazadas y guarda relación con algunos factores como retención placentaria, sobredistensión del útero, medicamentos y causas idiopáticas; otras causas de shock hipovolémico fueron el hematoma retroplacentario y la placenta previa cuya frecuencia se ha estimado en uno de cada 200 embarazos, su asociación con acretismo placentario lo hace más peligroso y motiva histerectomía en las pacientes. El embarazo ectópico como causa de shock hipovolémico también estuvo presente; este padecimiento es causa frecuente de morbilidad aunque el ingreso por esta causa en UCI ha disminuido pues cada vez se realiza con más frecuencia el diagnóstico precoz de esta entidad, evitando así su evolución a formas complicadas más graves.
La enfermedad hipertensiva del embarazo constituye una causa importante de morbilidad y muerte materno-fetal, ocupa la segunda causa de ingreso en la UCI. Se considera que complica a las mujeres en un 7-10 % de todos los embarazos.25 Este evento ocurre durante la gestación y revierte después del parto, muestra gran variabilidad ya que el espectro clínico se mueve desde la preeclampsia con mínimas alteraciones de la presión arterial hasta la hipertensión grave acompañada de disfunción orgánica múltiple.
En la actualidad hay un franco predominio de las causas directas sobre las indirectas.
Fuentes García en su estudio plantea que la tasa de mortalidad materna se ha ido incrementando en los últimos años con predominio de causas directas, señalando en orden de frecuencia la toxemia, la sepsis, la hemorragia y el aborto.3 Schwarcz reporta como primera causa la hemorragia seguida de la sepsis.25 Diferentes estudios coinciden con nuestros resultados, donde la sepsis ocupa la primera causa de muerte materna.18,25
Durante los últimos años hemos observado un número creciente de ingresos a la UCI de paciente obstétrica en estado crítico, lo que atribuimos entre otras cosas a la detección mayor y oportuna de la morbilidad crítica, primero posterior a los años 1994 y 1995, el segundo posterior al año 2000 lo cual puede ser atribuido a la inserción de la maternidad en el hospital GAL de lo que se deduce que a partir de ese momento se hizo más fácil el acceso de las pacientes a dicha unidad, que de manera general se ha traducido en un mejoramiento en la atención brindada, lo que ha conducido a una disminución de las muertes maternas.
Resumiendo a manera de conclusión debemos señalar que en la última década existió un aumento de ingreso en UCI, siendo el parto distócico y la cesárea segmentaria arciforme las dos causas más frecuentes de estos ingreso. Es importante también señalar que las muertes por sepsis ya han dejado de ser las primeras causas de muerte, dejando este triste lugar al shock hipovolemico.