INTRODUCCIÓN
El liquen escleroso y atrófico (LEA) es una dermatosis crónica inflamatoria, no infecciosa, de causa desconocida; es más frecuente en mujeres que en varones y tanto en uno como en otros el sitio de aparición son los genitales. La primera descripción del LEA fue realizada en 1887 por Hallopeau, pero en 1892 Darier describe la forma histopatológica típica de la enfermedad. En las mujeres el compromiso genital se conoce como craurosis vulvar y en los hombres como balanitis xerótica obliterante. Su consideración como una entidad independiente o asociada casualmente a otras enfermedades ha variado en el tiempo, hasta que la Sociedad Internacional para el Estudio de la Patología Vulvovaginal, en 1976, adoptó el nombre de LEA y se unificó así la terminología. Pueden coexistir lesiones extragenitales solas o asociadas a estas.1-3
Afecta infrecuentemente a los niños y de aparecer ocurre en menores de siete años, con predominio femenino, aunque puede afectar al adulto mayor, con predilección en mujeres perimenopáusicas y posmenopáusicas.4,5
Su prevalencia en la población general es de 1/300-1000 individuos. En un 85-98 % de los casos se localiza en la región ano genital y solo un 15-20 % en la región extragenital.1,5
Al inicio son pápulas eritematosas aisladas, las lesiones típicas son atróficas, diminutas, de aspecto aporcelanado o más blanquecino-azulada, redondeadas u ovales, hasta de 5 cm de diámetro, que pueden confluir para formar grandes placas de contorno irregular. Pueden presentar borde inflamatorio.1,3 Las lesiones antiguas presentan un color apergaminado, con arrugas en su superficie e hiperqueratosis folicular similar a los comedones; a veces la epidermis se separa formando ampollas hemorrágicas. Las lesiones pueden ser asintomáticas o acompañarse de prurito, ardor o tensión local. En aproximadamente la mitad de los casos, junto con la atrofia, aparece una retracción importante de los tejidos, particularmente a nivel del clítoris y de los labios menores, que conduce a un estrechamiento importante del introito vulvar. El síntoma más frecuente es el prurito, que puede ir acompañado de irritación, sensación de quemazón, disuria y dispareunia.4,5
El tratamiento de esta entidad es difícil, debe ir dirigido desde calmar el prurito y evitar la evolución de las lesiones a la atrofia o ser tórpida en ocasiones y desarrollar un carcinoma escamoso y más raramente un carcinoma verrugoso.1,3,6
Entre las pautas de tratamiento se encuentran:
Medidas generales:
- Eliminar uso de jabones y contacto con orina.
- Medidas de sostén: emolientes.
Primera línea: corticoides tópicos: todas las edades y sexos. Clobetasol propionato 0,05 % crema, en la noche, durante cuatro semanas, luego dos veces por semana, durante cuatro semanas. Si no resuelve retomar diario hasta resolución.
Se han utilizado pomadas de testosterona al 2 % y progestágenos en crema.
Segunda línea: inhibidores de la calcineurina (IHC): pimecrolimus1 % en crema y tacrolimus 0, 01 % en casos resistentes a corticoides y/o alérgicos. Acitretin: 20-30 mg/día, 16 semanas vía oral, retinoides tópicos, en casos refractarios igualmente a los corticoides.
Tercera línea: fototerapia, terapia fotodinámica (TFD).
- Cirugía: ante carcinoma escamoso y trastornos funcionales.6 -8
Por lo poco común de esta entidad en nuestro medio, se decidió la presentación de este caso.
PRESENTACIÓN DEL CASO
Paciente femenina, de 49 años de edad, color de la piel blanca, casada, con antecedentes de hipertensión arterial desde hace más o menos dos años, para lo cual lleva tratamiento con clortalidona y enalapril 1 tableta diaria de cada una. Asistió a consulta de Dermatología del Área de salud VII, de Cienfuegos, remitida por su médico de familia. Refirió que desde hacía más o menos ocho meses padecía de prurito intenso en la región vulvar y cambios en la textura de la misma que señaló como ¨sensación de endurecimiento¨ que se había intensificado, así como irregularidad en el período menstrual, todo lo cual no se resolvía con tratamiento habitual, pues siempre fue interpretado como parásitos vaginales. Durante el interrogatorio explicó que sufría de dolor intenso durante las relaciones sexuales, con mayor frecuencia en los últimos meses, así como trastornos del sueño y nerviosismo. Se le indicó biopsia, con el diagnóstico presuntivo de una craurosis de la vulva.
Examen físico:
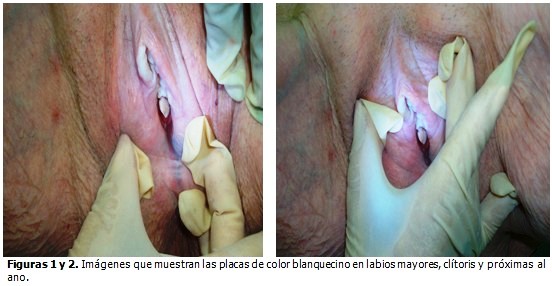
Región vulvar: se observó presencia de placa de coloración blanquecina, atrófica, de textura tensa que abarca los labios mayores, clítoris y proximidad de las márgenes del ano, con algunas excoriaciones de rascado. (Figuras 1 y 2)
La química sanguínea y pruebas hormonales resultaron normales.
Se practicó biopsia de la lesión (B-000757-16) cuya descripción microscópica reportó: segmento de piel elíptica con hiperqueratosis, adelgazamiento de la epidermis, desaparición de las crestas epidérmicas y sustitución de la dermis subyacente por tejido fibroso colágeno denso, y bajo esta última, infiltrado inflamatorio crónico de células mononucleares de tipo linfocitario difuso, así como macrófagos cargados de hemosiderina.
Diagnóstico: craurosis de la vulva o liquen escleroatrófico.
Tratamiento impuesto a la paciente:
Una vez corroborado el diagnóstico se decidió imponer tratamiento con esteroides locales: clobetasol dos veces al día y estrógenos conjugados en crema por la noche.
Se realizó la interconsulta con Psiquiatría para el tratamiento de los trastornos del sueño, la dispareunia y la ansiedad por lo que se remitió a esta consulta especializada. Se le dio seguimiento en los Servicios de Medicina Interna y Dermatología con resultados favorables de la sintomatología que le hizo acudir a buscar atención facultativa.
DISCUSIÓN
La piel de la vulva, de origen ectodérmico, puede ser asiento de cualquier enfermedad dermatológica, además está sometida a gran variedad de irritantes locales, exudados vaginales, líquidos menstruales, orina y heces fecales, así como secreción de glándulas cutáneas.1
El liquen escleroatrófico de la vulva es una de las principales enfermedades no neoplásicas de predominancia genital y perianal que aparece en la tercera edad o previa a esta y cuya evolución debe vigilarse, ya que puede ser tórpida y desarrollar un carcinoma. Esta tipo de lesión no debe ser confundida con lesiones atípicas o procesos de leucoplasia que no contienen células basales con degeneración hidrófila.6
Es más frecuente en mujeres que en varones y tanto en uno como en otros el sitio predilecto de aparición son los genitales. En las mujeres el compromiso genital se conoce como craurosis vulvar. Puede estar comprometida solamente la región genital, pero también puede haber lesiones extragenitales solas o asociadas a estas, señalando la literatura que entre 15 y 20 % de estos pacientes poseen afección extragenital concomitante.3,6 Las zonas extragenitales más frecuentes son: tronco (debajo de las mamas y parte inferior del abdomen) y cuello.2
Los aspectos clínicos del LE son muy variados, pero el color blanquecino es el signo cardinal. El signo funcional predominante es un prurito de intensidad variable, intermitente o permanente conocida como picazón paroxística o la escalada en la noche, que está presente en dos tercios de los casos, a nivel vulvar y/o perianal, causando perturbaciones en la conducción de los impulsos nerviosos. Este picor persistente de la vulva, continuado durante mucho tiempo, conduce a la interrupción del sueño y la salud, el agotamiento del sistema nervioso con el consiguiente desarrollo de trastornos psico-emocionales y vasculares. La sensación de quemazón vulvar y una dispareunia orificial también son frecuentes y de origen multifactorial, relacionadas con las modificaciones y la fragilidad de la mucosa vulvar (fisuraciones, erosiones, sequedad, bridas, etc.). Por último, el liquen escleroso vulvar puede ser totalmente asintomático y descubrirse de forma fortuita en el examen ginecológico, lo que sucede en más del 50 % de los casos en algunas series.8
Es una lesión cutánea que comienza con pápulas blancas azuladas y que establece coalescencia con otras produciendo un cuadro blanquecino difuso en toda la región perianal y vulvar. Debemos estar conscientes de que el carcinoma in situ y el cáncer invasor aparecen como lesiones de color blanquecino. Por lo que se debe realizar biopsia de cualquier zona que aparezca con estas características.2,8
Lo más frecuente es que esta enfermedad se inicie sin que exista ningún factor precipitante conocido, como ocurrió en esta paciente. El interrogatorio, la exploración física y complementaria realizada no arrojó infecciones genitales previas; antecedentes de traumatismos como radioterapia, cirugías abdominales o vacunación; focos sépticos, ni alteraciones hormonales respectivamente, como suele suceder.1 No nos fue posible en este caso encontrar influencia genética en los miembros de la familia, ni otro tipo de dermatosis.
Estudios recientes muestran evidencias de una etiología multifactorial con una base autoinmune. Confirma este evento una historia familiar positiva de la enfermedad, relacionado con HLA, DQ7 y HLA A29 E B44 y asociados a otras dermatosis autoinmunes como alopecia areata, vitíligo, diabetes mellitus y enfermedades tiroideas.8,1
Sin tratamiento, el LE tiene una evolución hacia la atrofia, las sinequias y, a veces, a la estenosis, lo que origina dispareunia, disuria y una repercusión sobre la vida sexual. El principal riesgo evolutivo es el desarrollo de un carcinoma epidermoide (CE) genitoanal, que se estima en alrededor del 5 % en las grandes series retrospectivas pues los estudios anatomoclínicos muestran que alrededor del 60 % de los carcinomas epidermoides vulvares se asocian a un LE, además de alteraciones moleculares oncogénicas independientes de la infección por virus de papiloma humano (VPH).10,11 Este riesgo no se observa en las localizaciones extragenitales.
El objetivo del tratamiento está encaminado a la reducción del prurito y de otros síntomas, la mejoría de la calidad de vida y de las lesiones cutáneas evitando su progresión, y la posible degeneración a un carcinoma epidermoide. De todas las alternativas de tratamiento la más eficaz resulta el uso de esteroides de alta potencia, propionato de clobetasol al 0, 05 % por lo que se considera de primera línea, cuya aplicación se recomienda en relación al estado de la piel y no en la sintomatología. El 60 % de las pacientes resultan con remisión completa aunque otros estudios refieren la misma en el 95 % de las mujeres que lo usan diariamente por tres meses. Los inhibidores de la calcineurina, por la irritación local que producen y la controversia de su uso en una enfermedad con posibilidad de malignidad, son considerados de segunda línea con una remisión hasta de un 50 %. Han sido utilizados en la terapéutica del LEA, también la testosterona y otras hormonas pero actualmente no existen evidencias de beneficio, así mismo se ha recomendado en algunos casos refractarios el uso de inmunosupresores sistémicos como metotrexato, ciclosporina y otros. Actualmente no se recomienda el uso de terapia física excepto en los casos de malignización o secuelas cicatriciales como la estenosis vulvar, solo luego de resolver la inflamación y el manejo de un tratamiento ulterior para evitar la reestenosis.3,10
A pesar de ser una entidad poco frecuente, que aparece en las féminas alrededor de los siete años y en estadios peri y posmenopáusicos, por la presencia de alteraciones mucocutáneos y síntomas que consiguen ocasionar alteraciones psicosomáticas y afectar la calidad de vida e incluso dar al traste con la misma por los procesos oncoproliferativos ocasionables, es importante reflejar estos casos por la importancia de la promoción y prevención incluidos en los programas de nuestro sistema de salud que contribuyen al desarrollo biopsicosocial de nuestra población y a la mejora constante de su calidad de vida.