INTRODUCCIÓN
La catarata y el glaucoma son nosológicamente independientes y aparecen en una proporción elevada a partir de la cuarta década de la vida. No es infrecuente su presentación de manera simultánea si tenemos en cuenta que: en presencia de pacientes glaucomatosos pudieran desarrollarse cataratas con más frecuencia que en la población normal considerando el efecto cataratogénico de los mióticos, la aparición de sinequias y las elevaciones continuadas de la presión intraocular, capaces de provocar afectaciones metabólicas del cristalino.1-3
Esta situación hace que frecuentemente el oftalmólogo se enfrente al dilema de cómo tratar quirúrgicamente ambas enfermedades, si de forma combinada o no. En la actualidad se combinan según la preferencia del cirujano o la necesidad de cada caso.
Muchos oftalmólogos apoyan la cirugía combinada en la misma área quirúrgica (facotrabeculectomía). Los detractores de esta variante se basan en la contradicción de que, por un lado, se pretende mantener la filtración y se inhibe la cicatrización para lograr un mantenimiento a largo plazo de los beneficios de la cirugía de glaucoma y por el otro, se busca lograr un túnel autosellante, con un cierre hermético, garantizar una buena cicatrización y disminuir la inducción de astigmatismo, lo que no se consigue realizando ambas técnicas por la misma incisión; pero sí podría obtenerse utilizando otra variante quirúrgica, la cirugía en dos tiempos, simultánea y consecutiva o separadas por un período de tiempo variable entre ambas cirugía, primero la cirugía de catarata y en segundo tiempo la de glaucoma o viceversa, con el objetivo de evitar la fibrosis del trabeculado en la zona operatoria y el fracaso de la filtrante. Esta variante se hace obligatoria cuando se pretenden combinar la esclerectomía profunda no perforante con el uso de mitomicina C (EPNP/M) con la operación de catarata mediante facoemulsificación del cristalino (Faco) con implante de lente intraocular (LIO).
La cirugía filtrante no perforante surgió con la finalidad de mejorar la seguridad de las técnicas filtrantes convencionales. Como procedimiento aislado, la esclerectomía profunda no perforante (EPNP) ha demostrado ser eficaz en la reducción de la presión intraocular (PIO), proporcionando una tensión ocular media posoperatoria en torno a 15 mm Hg. Son cada vez más numerosos los estudios que confirman su eficacia y seguridad. La mitomicina C es un antimetabolito, modulador de la respuesta cicatricial y se emplea para aumentar la tasa de éxito de la cirugía filtrante. La evidencia sugiere un beneficio a favor de la aplicación de ella como coadyuvante en la cirugía combinada de glaucoma y catarata, especialmente en pacientes con alto riesgo de fracaso.1-5
Son factores de riesgo conocidos de fracaso de la cirugía filtrante determinadas enfermedades oculares como las inflamaciones y las cirugías oculares previas, el uso prolongado de medicación tópica antiglaucomatosa, la raza negra y la edad joven.5
La EPNP realizada en meridianos superiores con la facoemulsificación por vía temporal en córnea clara, es una de las operaciones combinadas más recomendadas hoy día por sus menores complicaciones intraoperatorias y posoperatorias, así como la rápida recuperación visual. En la actualidad la decisión de realizar en un primer tiempo la cirugía de la catarata y en un segundo tiempo la de glaucoma o combinar ambas cirugías sigue perteneciendo al cirujano. No existe consenso ni evidencia científica sobre cuál de los dos procedimientos es el más adecuado y son muchas las publicaciones que han intentado dar luz a este tema, por lo que se decidió realizar esta investigación con el objetivo de evaluar los resultados posoperatorios de la esclerectomía profunda no perforante con mitomicina C y la facoemulsificación realizadas en dos tiempos en pacientes con glaucoma crónico primario y catarata.
MÉTODOS
Se realizó un estudio descriptivo prospectivo desde enero del 2004 hasta enero del 2011 (7 años) en pacientes atendidos en la consulta de glaucoma del Hospital Clínico Quirúrgico Hermanos Ameijeiras. Se escogieron 200 pacientes operados de glaucoma crónico primario mediante EPNP / M e iridotomía periférica con Nd YAG láser previamente, solo con control quirúrgico o quirúrgico y medicamentoso; en distintos estadios del glaucoma y con criterios de cirugía de catarata, cuya agudeza visual osciló desde 0, 6 hasta buena percepción luminosa (PL) y sentido cromático (catarata incipiente a madura). Se incluyeron los glaucomas independientemente de las características del ángulo (abierto o estrecho) y características de la pupila (miosis y/o midriasis media medicamentosa).
Se excluyeron aquellos pacientes que presentaron cataratas hipermaduras, núcleos cobrizos y pardos (ultraduras-xxxx); glaucoma no operados con EPNP/M; glaucoma refractario o pacientes reintervenidos de glaucoma.
La EPNP/M en meridiano superior se había realizado en aquellos ojos con glaucoma crónico simple de ángulo abierto descontrolado, a pesar del uso de hipotensores oculares y en los primarios de ángulo estrecho cuyo control de la PIO no se había conseguido con una iridotomía periférica con Nd YAG láser, y el uso único o combinado de medicamentos antiglaucomatosos, debido supuestamente a la existencia de los mecanismos patogénicos de la elevación tensional que ocurren en el glaucoma crónico primario teniendo en cuenta que no existía un bloqueo sinequial del ángulo de la cámara anterior. El tiempo medio que transcurrió entre la cirugía de glaucoma y la de catarata fue de 1 año (7 meses-1 año).
Cada paciente fue valorado antes y después de realizada la facoemulsificación mediante los siguientes exámenes: agudeza visual con corrección (AV cc), tensión ocular (mmHg), características de la bula de filtración en la iluminación oblicua que se clasificó como: ausente, aplanada, prominente y exuberante; funcional o no funcional esto último se evaluó en dependencia del control tensional (tensiones medias menores de 17 mmHg) por curva diaria de tensión.
La facoemulsificación se realizó en meridiano temporal con implante de LIO en saco capsular. Se utilizó la distensión pupilar en 110 ojos. De ellos en 98 (49 %) con ganchos de Kuglen y en 12 (6 %) con retractores flexibles de Grieshaber. En 100 (50 %) se realizó sinequiotomía posterior.
En el posoperatorio los pacientes se evaluaron a las 24 horas, una semana, un mes, seis meses y al año, para valorar: la agudeza visual (que se evaluó como buena la superior a 0,5 con corrección) y la PIO. El control del glaucoma se definió ante una PIO < 17 mmHg sin tratamiento médico. Toda PIO superior a 22 mmHg en cualquier visita posoperatoria fue considerada fracaso por insuficiente filtración.
Se describieron la cantidad de pacientes que después de la facoemulsificación continuaron con tratamiento medicamentoso del glaucoma, las características funcionales de la bula de filtración y la evolución del coeficiente excavación – papila. Se evaluaron las complicaciones intra y posoperatorias.
En el posoperatorio, los pacientes fueron tratados con fosfato de dexametasona y ciprofloxacino en colirio de cuatro a seis veces al día, pauta que fue descendiendo según el control de la inflamación posoperatoria.
La investigación fue aprobada por el Consejo científico de la institución.
Los resultados se muestran en tablas mediante números absolutos y porcentaje.
RESULTADOS
La agudeza visual media con corrección, preoperatoria fue de 0,4 ± 0.2 (Luz de Pantalla – 0,6) y la postoperatoria de 0,7 ± 0,3 (0.0 – 1) al año(p 0,01). (Tabla 1).
En 198 ojos (99 %) se alcanzó una visión con corrección mayor de 0,5 después de la facoemulsificación.
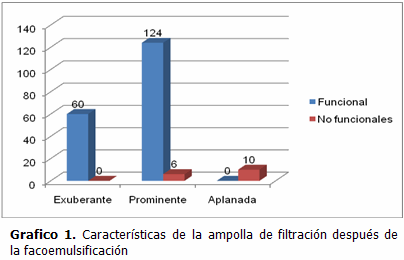
Después de la facoemulsificación 60 (30 %) ampollas de filtración fueron exuberantes y funcionales; 124 (62 %) fueron prominentes y funcionales; 6 (3 %) fueron prominentes y no funcionales; 10 (5 %) fueron aplanadas no funcionales. (Gráfico 1).
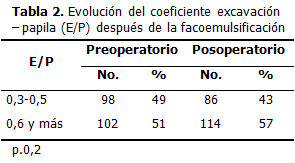
En el preoperatorio de la facoemulsificación, la relación excavación papila fue: en 98 ojos entre 0,3 y 0,5 (49 %) y en 102 de 0,6 y más(51 %). En el posoperatorio fue: en 86 ojos (43 %) entre 0,3-0,5 y en 114 (57 %) entre 0,6 y más. (Tabla 2).
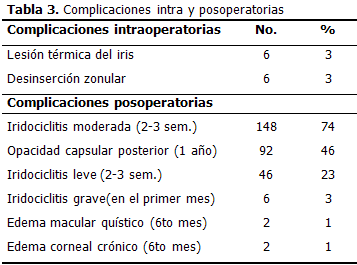
Las complicaciones intraoperatorias fueron: 6 (3 %) lesiones térmicas del iris; 6 (3 %) desinserciones zonulares. Las complicaciones posoperatorias fueron: 148 (74 %) iridociclitis moderada (2da - 3ra semanas); 46 (23 %) iridociclitis leve (2da- 3ra semanas); 92 (46 %) opacidad capsular posterior (1 año); 6 (3 %) iridociclitis grave (en el primer mes), 2 (1 %) edema corneal crónico (6to mes); 2 (1 %) edema macular cistoide (6to mes). (Tabla 3).
Antes de la facoemulsificación se observó una PIO media de 12 mm Hg (DS ± 5) (r. 4-26). La PIO media al año posterior a la facoemulsificación fue de 12 mm Hg (DS ± 5) (r. 6-21).
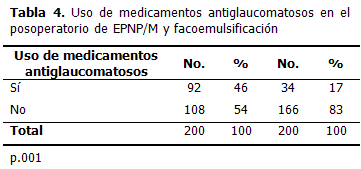
Después de la EPNP/M y antes de la facoemulsificación, 92 ojos (46 %) continuaron con medicamentos antiglaucomatosos y 108 (54 %), controlaba la enfermedad solo con el efecto hipotensor de la cirugía. Luego de la facoemulsificación 34 ojos (17 %) continuaron con el uso de medicamentos y 166 (83 %) mantuvieron presiones intraoculares por debajo de 17 mmHg sin tratamiento médico.(Tabla 4).
DISCUSIÓN
En este estudio se observó una mejoría en tres líneas de la agudeza visual con corrección (p.001), después de realizada la facoemulsificación, que se mantuvo estable durante el seguimiento de un año, al parecer debido al mayor diámetro pupilar como resultado de las maniobras de distensión pupilar intraoperatoria, el desuso de mióticos y la extracción del cristalino opaco con la implantación de una lente intraocular. Otros autores observan mejoría evidente de la agudeza visual mejor corregida entre 3 y 4 líneas,7-10 aunque hay estudios11-14 en que la mayoría de los casos mejoraron solo dos líneas de la cartilla de Snellen. Coincidimos con otros estudios en que la ganancia visual no se consigue en el posoperatorio inmediato por la presencia de algunas complicaciones posoperatorias propias y esperadas en estos ojos, pero luego de vencidas las dificultades inmediatas, la agudeza visual se estabiliza al mes y se mantiene sin variaciones.6-9
En la mayoría de los pacientes las ampollas de filtración fueron funcionales en el posoperatorio. En este grupo se encontraron todas las exuberantes y la mayor parte de las prominentes. Las ampollas aplanadas todas fueron afuncionales, en estos casos se mantuvo el control medicamentoso del glaucoma. Existe poca bibliografía que analice el comportamiento de la ampolla posteriormente a la cirugía del cristalino. Teóricamente la ampolla de filtración puede colapsar, mientras mayor sea el proceso cicatrizal que genera la cirugía de catarata. Al hacerse la incisión más pequeña con la facoemulsificación, y al realizar las cirugías en dos sitios alejados entre sí y en momentos diferentes se aumenta la posibilidad de obtener ampollas funcionales en el tiempo.6-12
En el posoperatorio de la facoemulsificación se observó una pequeña disminución del número de ojos que en el preoperatorio se encontraban con un coeficiente excavación – papila (E/P) entre 0,3 y 0,5; se observó entonces un discreto incremento de los ojos con un coeficiente E/P 0,6 y más. Esto puede deberse a la inexorable progresión de la neuropatía óptica glaucomatosa. Pero también puede estar relacionado con que la determinación de la excavación glaucomatosa es una apreciación subjetiva y además en el preoperatorio de la operación de la catarata, puede ser difícil el examen del polo posterior. Consideramos este resultado como una limitación de este estudio, que pudiera ser superada al realizar estudios con medios objetivos, como el OCT de nervio óptico, entre otros.
Fue baja la aparición de las complicaciones intraoperatorias: lesión térmica del iris y desinserción zonular; lo que concuerda con la bibliografía consultada.13-16
En la literatura, el reporte de alteraciones inflamatorias es disímil, algunos autores no reportan ninguna.13-15 Otros reportan mayor riesgo de uveítis fibrinoide posquirúrgica, que puede oscilar entre el 24-33 %.16-18 Existen reportes de endoftalmitis, glaucoma maligno, alteraciones capsulares como la fimosis capsular anterior y el desprendimiento de retina.18,19 El alto porciento de complicaciones inflamatorias en el posoperatorio está relacionado con el padecimiento crónico del glaucoma, el uso de medicamentos antiglaucomatosos por tiempo prolongado, algunos de los cuales generan congestión y procesos inflamatorios crónicos, y el antecedente de la cirugía anterior antiglaucomatosa (EPNP/M), por lo que es de esperar en estos ojos una respuesta inflamatoria más severa e intensa que en los ojos normales. Será interesante evaluar la intensidad de la respuesta inflamatoria comparativamente con pacientes operados en un mismo tiempo quirúrgico.
En todos los casos las complicaciones fueron tratadas enérgicamente y no tuvieron, a la larga, repercusión importante sobre la agudeza visual final, excepto los casos crónicos de edema corneal.
La facoemulsificación no alteró el control de la PIO que se obtuvo con la EPNP/M previa. Y se observó un aumento del número de ojos que mantuvieron un control de la misma (tensión intraocular menor de 17 mmHg) sin medicamentos, después de la cirugía de catarata, lo que puede estar dado por la ampliación del ángulo de la cámara anterior, que conlleva la extracción del cristalino y de otros mecanismos aun no totalmente determinados. En la mayoría de la literatura se observan resultados de control tensional semejantes y hay estudios que predicen tasas de éxitos a largo plazo.17 Hay autores que reportan el 75 % de sus pacientes libres de medicación a los seis meses y el 60 % a los 12 meses.18 Otros reportan que alrededor del 80 % de sus pacientes mantuvieron el control al año de seguimiento.18,19
Finalmente se puede concluir que con la esclerectomía profunda no perforante con mitomicina C y la facoemulsificación, realizadas en dos tiempos quirúrgicos y por sitios operatorios alejados, se obtuvo una buena agudeza visual, predominó la ampolla prominente y la mayoría de las ampollas se mantuvieron funcionales. La frecuencia de accidentes intraoperatorios fue baja. La iridociclitis moderada y la opacidad capsular posterior fueron las complicaciones más frecuentes. La mayoría de los pacientes mantuvo cifras tensionales por debajo de los 17 mmHg sin medicamentos, después de la operación de la catarata. Podemos decir que esta forma de tratar la catarata glaucomatosa permite conservar el control quirúrgico del glaucoma crónico primario y la solución de la catarata con resultados favorables a largo plazo.