INTRODUCCIÓN
El liquen plano (LP) presenta muchas variantes clínicas; una de ellas es el liquen plano pigmentoso (LPP) escasamente referida en la literatura médica, que al localizarse en los pliegues recibe el nombre de liquen plano pigmentoso inverso (LPP-inv).1
Actualmente se desconoce su etiología,2 sin embargo las lesiones cutáneas clásicas (pápulas poligonales) generalmente permiten su diagnóstico con la simple inspección de la piel.3
Existe un número considerable de dermatosis con los que se puede diferenciar el LPP-inv, pero, según el juicio de los autores de este trabajo, existen tres con similitudes clínicas e histológicas solo distinguibles unas de otras por diferencias muy sutiles: erupción liquenoide por medicamentos,4 el eritema fijo medicamentoso5-8 y la dermatitis Cenicienta,9 además de la reacción a fármacos liquen plano like,10 esta última sin ningún elemento diagnóstico en el paciente. (Tabla 1).
Se describe un caso clínico que, a diferencia de los anteriormente publicados, se presentó en la raza mestiza en una paciente latinoamericana y se recogió el antecedente de haber llevado tratamiento con captopril.
PRESENTACIÓN DEL CASO
Paciente femenina de 51 años de edad, que comenzó con hipertensión arterial desde hacía nueve años, para lo que llevaba tratamiento con captopril por el médico de familia de su área de salud a razón de 25 mg c/ocho horas, durante un mes aproximadamente,el cual abandonó por su cuenta, por presentar cifras tensionales bajas y notar “manchas azul-claro” en pliegues submamarios, por lo cual asistió nuevamente a consulta y le prescribieron dieta y triamcinolona en crema dos veces al día. Al cabo de los tres meses con este tratamiento mantenía la tensión arterial dentro de límites normales y discreta mejoría en las lesiones de la piel, interpretado por el paciente como una “aclaración” lenta y progresiva de las máculas.
Hace 6 meses presentaba cifras tensionales elevadas y se interconsulta con internista del policlínico; el cual indica química sanguínea, radiografía de tórax posteroanterior, electrocardiograma y fondo de ojo, los cuales resultaron normales. En el examen físico no se encontraron hallazgos de interés, por lo que se le prescribió tratamiento higiénico-dietético y enalapril 20 mg/día.
A las dos semanas, la paciente notó que las manchas preexistentes se tornaron de color marrón y aparecieron otras similares a su alrededor, puntiformes y de color azul claro. No presentaba síntomas subjetivos.
Fue remitida a consulta de Dermatología del Hospital Celia Sánchez Manduley, donde se realizó historia clínica completa.
Examen físico dermatológico (datos positivos)
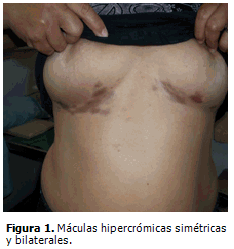
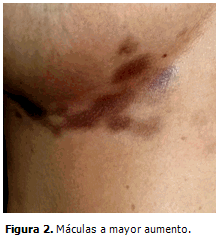
Pliegues submamarios: lesiones hipercrómicas: tonalidad del violeta al marrón, con predominio del derecho, simétricas y bilaterales, ovaladas, en número de 5 a 9 por pliegue, que confluyen y adoptan una disposición lineal, bordes regulares y bien definidos, superficie lisa y brillante, aunque discretamente rugosa y blanquecina en el centro de algunas máculas, identificadas con la lupa como pápulas puntiformes marrones, escasas en número, intercaladas con otras blancas. (Figuras 1 y 2).
No se observaron alteraciones en otros aparatos o sistemas. Mucosas y faneras normales.
Se tomaron imágenes fotográficas y se indicó exudado micológico directo de las lesiones cutáneas, que resultó negativo. Se realizó prueba de de doble inmunodifusión a los priles, la cual fue positiva.
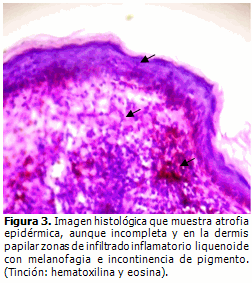
Se tomó muestra para biopsia, en la cual se confirmó el diagnóstico. (Figura 3).
Actualmente la paciente lleva tratamiento higiénico-dietético estricto y diuréticos tiazídicos para la hipertensión arterial y para el cuadro dermatológico se indicó crema de propóleos por vía tópica, dos veces al día por tres meses. Se programaron interconsultas trimestrales por Medicina Interna y Dermatología durante el primer año para evaluar su evolución. En la primera reconsulta (12 semanas) se constató disminución en la tonalidad de algunas de las máculas y los bordes de las de mayor tamaño con tendencia a ser imprecisos, lo cual fue interpretado como una mejoría clínica (¿tendencia a la regresión?). Por esto se indicó repetir el tratamiento previo descanso de un mes.
DISCUSIÓN
Como ya se mencionó anteriormente, se desconoce la etiología del LP;2 sin embargo, las lesiones cutáneas clásicas (pápulas poligonales) generalmente permiten su diagnóstico con la simple inspección de la piel;3 pero, en este caso, al no estar presentes y por la localización antes descrita, sin afectar a los anejos cutáneos ni a las superficies mucosas,11 hizo que los autores pensaran en el liquen plano pigmentoso inverso (LPP-inv);12 el cual se confirmó por los hallazgos histológicos mediante tinción con hematoxilina y eosina.
Según la experiencia de los autores, resulta desalentador el tratamiento de todas las formas clínicas de LP, incluyendo la que se presentó en este caso, en la cual el uso de esteroides tópicos de mediana y alta potencia potencia o inhibidores tópicos de la calcineurina continúan siendo los más usados.
Se comparte el principio de Bennássar et al,12 de primum non nocere, para no ser muy agresivos en el tratamiento, motivo por el cual en dos casos atendidos en nuestro servicio, incluyendo este, se prefirió usar propóleos en crema al 3 %, dos veces/día en capa fina, el cual resultó eficaz y sin efectos adversos, pues las máculas del centro se hicieron casi imperceptibles y las de la periferia aclararon considerablemente a las 12 semanas de tratamiento, lo que atribuimos a su efecto antinflamatorio. Esta evolución favorable referida por el paciente fue constatada al examen físico dermatológico e imágenes fotográficas evolutivas en cada reconsulta programada.
A nuestro juicio los criterios clínicos que deben de primar para el diagnóstico son: edad media de la vida tanto hombres como mujeres de cualquier raza, localización en pliegues exclusivamente y prurito ausente o muy leve; sin embargo todos estos no están presentes en los 14 casos reportados hasta el presente.12
Se concluye que ante lesiones pigmentadas flexurales se impone un juicio clínico por exclusión de otras afecciones muy similares, en el que resulta indispensable la biopsia de piel. El propóleos en crema podría resultar una alternativa en el manejo tópico de esta dermatosis, que se corroborará en la medida que se imponga como tratamiento a un número mayor de casos diagnosticados.