INTRODUCCIÓN
A partir de la década de los 80 se inicia la descripción de una nueva entidad clínica reconocida como el síndrome de inmunodeficiencia adquirida (sida), el cual tiene como principales vías de infección el contacto sexual, transmisión perinatal y exposición parenteral a través de la sangre y sus derivados.
Actualmente, este síndrome ataca a un considerable número de personas y se han totalizado 75 millones de afectados; en Europa y Asia es donde fundamentalmente se presenta una mayor incidencia.1
La Organización de Naciones Unidas ha manifestado su preocupación ante el avance del sida, a tal punto que ha sido catalogada como la epidemia del siglo, debido a que en el año 2003 causó la muerte a 120 000 personas y 250 000 contrajeron el virus de inmunodeficiencia humana (VIH), lo que eleva a un total de 2 000 000 los afectados por la enfermedad.
Se ha evidenciado un marcado incremento en el contagio por transmisión sexual, sobre todo en relaciones sexuales promiscuas y homosexuales, cuyos índices se elevan para América Latina y el Caribe donde las cifras de contagio por esta causa son muy altas; por ejemplo, en Argentina supera el 20 % de la población homosexual.1
En cuanto a las proyecciones, el Instituto de Investigaciones Biológicas de Estados Unidos estimó aproximadamente en 23 millones la población infectada para el 2012. Esto demuestra que de no implementarse los mecanismos necesarios, este mal alcanzará niveles de incidencia alarmantes y pondrá en riesgo la salud de muchas personas en el mundo.2
En el caso de la región de Latinoamérica y el Caribe, las cifras por contagio han presentado un considerable aumento, donde es Haití el país más afectado, pues un 5,6 % de su población total padece de esta infección. Estos datos se basan en un informe realizado por el programa sobre sida de la ONU, conocido como ONUSIDA presentado a finales del año 2003.3
En Venezuela la incidencia de esta enfermedad guarda los mismos patrones que la situación latinoamericana, pues, de solo tres casos que se registraron en 1983, las cifras actuales alcanzan los 3 500 casos a nivel nacional, lo que indica un crecimiento muy por encima del 100 por ciento, esto sin considerar a la población de infectados que aún no han desarrollado la enfermedad y el grupo de personas que desconoce que la padece.4
En este sentido, un estudio realizado por el Instituto Nacional de Higiene, sobre las causas de contagio del VIH/sida, que analizó desde el año 1997 hasta el 2002, determinó que en el 89, 52 % de los casos registrados en los centros asistenciales de la ciudad de Caracas la vía de transmisión fue la sexual; el 10,48 % restante se relacionó con casos de infección por consumo de drogas, transfusiones de sangre, entre otras causas.4
El SIDA, por sus connotaciones de enfermedad social y potencialmente mortal, sitúa a las personas que la padecen en situaciones peculiares, que son tributarias no sólo de un rápido diagnóstico y eficaz tratamiento, sino también de acompañamiento durante todo el proceso que dure la enfermedad. Los profesionales de la salud que traten con este tipo de pacientes no sólo deben conocer este hecho, sino que deben estar dispuestos a realizar este recorrido con paciencia, amor y profesionalidad.5
Debemos tener presente que no sólo afecta al paciente, familiares y amigos, sino que ha demostrado tener efectos significativos sobre toda la sociedad. Es necesario establecer una base ética universal que proteja y garantice la dignidad, derechos y libertades fundamentales de las personas viviendo con el VIH-sida; conseguir la sensibilización del personal de salud y la gente en general ante los problemas de discriminación y rechazo.
El SIDA es una enfermedad más, y como tal debe ser asumida por todas las sociedades, sin perjuicio de género, raza, nacionalidad, sexo, religión, origen, ideología, preferencias sexuales, conducta o condición social, aunque el análisis de la forma de vida, obligan a reflexionar, evaluar conductas y enfrentar la enfermedad.5
La única forma en la que puede transmitirse el VIH durante el tratamiento estomatológico es el contacto con la sangre de una persona portadora del virus, por lo cual todos los profesionales siguen rutinariamente normas de higiene y control de la infección para evitar la transmisión: limpieza y esterilización de los instrumentos y superficies después del tratamiento, uso de artículos desechables como guantes y agujas, además de otras barreras de protección.6
El riesgo de contraer o diseminar la infección por el VIH a través del tratamiento estomatológico es muy bajo. La negativa de tratamiento dental u otras afecciones bucales para los portadores conocidos de la infección por el VIH solo alienta a los pacientes a buscar cuidado en otros lugares, apropiados o no, y a mentir acerca de su historial médico. Todos los pacientes, si son portadores de la infección por el VIH, asintomáticos o sintomáticos, deben tener acceso al tratamiento estomatológico.6
El desarrollo de la práctica estomatológica está regulado por métodos, técnicas y procedimientos de bioseguridad que tienden a optimizar el tratamiento de los pacientes en los consultorios. Esto implica mejorar la calidad en la atención clínica en beneficio del paciente y del profesional.6
Para muchos investigadores la bioseguridad se considera una doctrina de comportamiento, que está dirigida al logro de actitudes y conductas con el objetivo de minimizar el riesgo de enfermar de quienes trabajan en la prestación de servicios de salud, por las infecciones propias a las que se está expuesto durante este ejercicio.6-8
La bioética, como toda disciplina del quehacer humano, se fundamenta en el bien y hacia él tiende constantemente, por lo tanto para comprenderla, es necesario analizar esa fuente de la cual se alimenta a través de sus cuatro raíces principales, denominadas: principios de beneficencia, de no maleficencia, de autonomía y de justicia.9
Entre los conflictos éticos relacionados con el sida, podemos señalar la discriminación, los problemas relacionados con el secreto profesional, la calidad y el carácter sagrado de la vida, el aborto y la anticoncepción, los problemas relativos al nacimiento y la muerte, el ensañamiento terapéutico, la reproducción humana y las investigaciones biomédicas. No podemos presentar el sida como una consecuencia lógica de formas de apareamiento, elección sexual y obtención de placer diferentes al modelo de vida y familia que se promueve socialmente, basado en parámetros ya establecidos, o como el castigo de una “mala conducta”.5
El principio bioético de justicia expresa y sintetiza las instancias éticas que en el acto médico hace valer un tercer sujeto y actor, como es la sociedad, en la que el paciente y el médico se encuentran insertos.10
Este principio debe regular el comportamiento de los profesionales de estomatología al tratar a la población en general, donde se incluyen pacientes seropositivos asintomáticos, identificados o no y pacientes con manifestaciones del sida. Además representa consideración igual para todos, imparcialidad, veracidad y honradez, rasgos esenciales que no pueden faltar en ningún profesional de la salud. El rechazo de la atención sanitaria o su negación por parte de los profesionales de la salud multiplica el sufrimiento de dichas personas y, lo que es peor, deteriora su estado de salud.11,12
Actuamos con justicia cuando priorizamos la atención de un seropositivo en una institución de salud o la atención dentro de ellos al más necesitado, cuando jerarquizamos las acciones de salud, y cuando recordamos que el paciente con VIH/sida, ante todo, es una persona que no debe ser discriminada por poseer esta condición.8,9
Aunque aún se confrontan dificultades, la relación estomatólogos-pacientes se debe establecer sobre la base del respeto, fraternidad, alta calidad científica y humana, para lograr la excelencia en la atención estomatológica, lo cual engrandece y preconiza una relación profesional-paciente cada vez más sólida.10
Por tales razones, la presente investigación tiene como objetivo determinar el nivel de conocimientos de estomatólogos sobre bioseguridad y el principio bioético de justicia en el tratamiento a pacientes con virus de inmunodeficiencia humana.
MÉTODOS
Se realizó un estudio descriptivo transversal que incluyó a 45 profesionales que laboraron en consultorios estomatológicos de las parroquias 23 de Enero, San Juan y La Pastora del Municipio Libertador, Distrito Metropolitano de Caracas, Venezuela, durante enero a diciembre de 2010.
La recolección de la información pertinente se realizó a través de dos encuestas, para lo cual se diseñaron sendos cuestionarios estructurados. Se registraron las informaciones aportadas por los estomatólogos en relación con el principio bioético de justicia y las medidas de bioseguridad frente al tratamiento a pacientes con virus de inmunodeficiencia humana.
Dichos cuestionarios fueron avalados y orientados por un grupo de expertos, las respuestas fueron estandarizadas a las preguntas asignándole puntajes evaluativos que facilitaron su procesamiento y evaluación. Se conceptualizaron y operacionalizaron las siguientes variables:
1. Nivel de conocimientos sobre el principio bioético de justicia. Se tuvieron en cuenta los siguientes criterios: momento de tratamiento, lugar de tratamiento, instrumental a utilizar, tiempo a dedicar al paciente.
Para el análisis de esta variable se consideró:
- Bueno: cuando todas las respuestas al cuestionario aplicado fueran correctas según la clave.
- Regular: cuando, de las cuatro respuestas, al menos una de ellas fuera incorrecta.
- Malo: cuando, de las cuatro respuestas, dos o más fueran incorrectas.
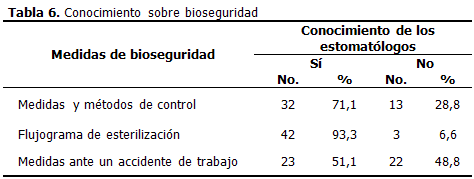
2.-Nivel de conocimientos sobre bioseguridad. Los aspectos a evaluar fueron: mecanismos de transmisión de la enfermedad, medidas de control, flujograma de esterilización, medidas ante un accidente de trabajo.
El análisis de la variable se realizó de la misma forma que la anterior.
Para el análisis e interpretación de los resultados se empleó el análisis porcentual. Los datos recolectados fueron introducidos en una base de datos y procesados mediante el paquete de SPSS versión 11,0.
Los resultados se presentan en tablas mediante números absolutos y porcentaje.
RESULTADOS
En relación con el momento de tratamiento, el 95,5 % de los encuestados señaló que tratarían a todo paciente con esta enfermedad como uno más. (Tabla 1).
La mayoría de los estomatólogos (91,1 %) refirió que atendería al paciente con VIH/sida en el consultorio, menos del 10 % refirió la necesidad de equipar para ellos una consulta aparte. (Tabla 2).
El 77,7 % de los encuestados refirió que poseen un juego de instrumentos separados y rotulados VIH/sida, el 22,2 % señaló que toman los instrumentos del conjunto en general. (Tabla 3).
Referente al tiempo que le dedicarían a la atención de dichas personas, el 100 % de los encuestados refirió que dedican el tiempo necesario para tratar adecuadamente a este tipo de pacientes. (Tabla 4).
Al evaluar de forma integral los aspectos vinculados con el principio bioético de justicia, teniendo en cuenta los criterios anteriormente mencionados en las tablas precedentes, el resultado global sobre el nivel de conocimientos acerca de este principio arrojó: bueno el 40 % de los encuestados, regular el 37,7 % y malo el 22,2 %. (Tabla 5).
Al analizar los criterios acerca de bioseguridad se comprobó más del 50 % de los encuestados conocía de las medidas y métodos de control; el 93,3 % de los interrogados no solo sabía el protocolo que se sigue para la desinfección y esterilización de los medios sino también lo llevaba a cabo, sin embargo un 6,6 % no supo describir los pasos en el orden correcto y utilizó términos poco técnicos. Solo el 51,1 % conocía los pasos a seguir frente a un accidente de trabajo, en contraste con el 48,8 % que desconocía los pasos y medidas a tomar, la mayoría tenían conocimientos muy ambiguos sin definición alguna. (Tabla 6).
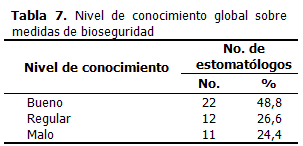
Teniendo en cuenta las respuestas dadas sobre bioseguridad, el nivel de conocimiento global sobre este aspecto mostró que en el 48,8 % fue bueno, en el 26,6 % regular y en el 24,4 % malo. (Tabla 7).
DISCUSIÓN
Es probable que la primera pregunta que aflore a la mente de un profesional de la salud cuando sepa que existe la posibilidad de atender a personas con VIH o sida sea: ¿Por qué tengo que atenderlo yo? Para este análisis, primero se debe partir de lo lícito de estos pensamientos, si ellos aparecieran, ya que, aunque es humana la reacción de negar o huir de los casos que nos resulten difíciles, esto no debe implicar la negación o evasión de la atención a estas personas, debe existir respeto y ética hacia ese ser humano que busca cura para su dolencia.
La aceptación de la seropositividad por el personal de la salud puede ser el primer paso para que la persona infectada se acepte a sí misma con esta condición, además, si ha tenido experiencias negativas, en una futura situación de riesgo puede ocultar su condición por temor al rechazo.7
Acotaciones realizadas por la investigadora Enid A. Neidle,13 informan que al tratar a pacientes con esta dolencia fuera del horario normal de consulta se incurre en una acción antiética porque refleja el temor y la inseguridad del profesional que a su vez es transmitida a otros pacientes, además de carecer de bases científicas para hacerlo, ya que las condiciones en consulta deben ser creadas para satisfacer por igual a todos los pacientes, y el pensar que necesitan atención diferenciada por requerir de más comprensión, experiencia y conocimientos es igualmente no ético, y constituye un elemento discriminatorio e ilegal.
Debemos recordar que aunque sea por una elemental razón de humanidad, el paciente, cualquiera que sea su enfermedad, ha de ser tratado con los medios disponibles en cada momento histórico y en cada lugar concreto, habría que recordar también que los códigos de ética de la profesión médica impiden a los profesionales de la salud rechazar a un determinado paciente, discriminado por razones sociales, raciales, ideológicas o de otra índole.10
El hábito de rotular los instrumentales, historias clínicas, pertenencias o incluso a personas como agente biológico de peligrosidad hace que en los profesionales de la salud se produzca una sobre atención y excesos de cuidados con respecto a lo rotulado como mecanismo psicológico de compensación.
Por otra parte puede existir una relajación excesiva que pudiera llevar al descuido y hasta la imprudencia, arriesgando incluso la vida, pues se pueden exponer a la manipulación de objetos y personas en los que el solo hecho de no haber sido identificados, no ofrece garantías de que no sean potencialmente infectantes. Lo adecuado sería considerar a todos los pacientes por igual, como de alto riesgo y aplicar las medidas de seguridad, pues el fenotipo no declara la presencia de una enfermedad transmisible.14,15
En la ya citada investigación de Neidle se hace alusión a que esta práctica no es ética porque es humillante para el paciente y contradice el criterio de universalidad. Los instrumentos deben ser tomados por igual tanto para un paciente que vive con VIH/sida como para cualquier otro.13
En esta investigación todos los profesionales le dedicarían el tiempo necesario a la atención de dichos pacientes, sin embargo, otras investigaciones10 señalan que existe el criterio de tratar a estos pacientes en el menor tiempo posible para minimizar su estancia en las consultas, conducta profesionalmente no ética, porque cada paciente tiene el derecho de ser tratado con la máxima calidad, ellos esperan lo mejor del profesional. Habría que tener presente que el miedo exagerado al contagio, evitable con una adecuada profilaxis, no viene sino a delatar un cierto miedo (tabú) que en modo alguno se reduce a las culturas primitivas, así como un juicio moral sobre el paciente, con el que, artificialmente, se trata de establecer distancias y levantar barreras.
En tal sentido se debe llamar la atención sobre la presencia de prejuicios sociales en relación con este tema, la labor de educar a pacientes, familias y comunidades sobre ello, es responsabilidad y deber de cada profesional para elevar el nivel de conocimientos de estos.
Es importante que el profesional de la salud esté dispuesto a negociar con su enfermo a respetar sus puntos de vista, a aceptarlo como socio, como un colaborador en la empresa de buscar curación o alivio. Para que podamos inspirar "amor a la vida" y "respeto a las decisiones de los demás", es necesario, en primer lugar, que nosotros cultivemos ese amor y ese respeto; es necesario, en segundo lugar, una comunicación libre de barreras, que no quiere decir una transmisión de toda la verdad, sino una comunicación entre humanos, permeada por la verdadera empatía y la transmisión honesta del mensaje.16
Aunque en nuestros profesionales se vea un interés y conocimiento gradual acerca de este tema, se observan en muchos casos prejuicios que solo demuestran la carencia de conocimientos, por lo cual es necesario trabajar en el perfeccionamiento del desempeño profesional para mejorar de manera continua la calidad de la atención a los pacientes que viven con VIH/sida.
Surgen en ocasiones, en nuestro medio, cuestiones éticas que han llegado hasta el rechazo encubierto a la atención de estos pacientes, por desconocimiento de los medios de protección, o por el simple miedo a un posible contagio. El sistema de salud tiene que crear todas las condiciones en todas las instituciones de salud, ya sean de atención primaria o secundaria, para garantizar el principio bioético de beneficencia y de justicia social. Estos pacientes deben recibir lo que merecen y necesitan, por lo que se debe hacer todo el esfuerzo posible en términos de lograr competencia, adecuado desempeño profesional, y sobre todo, las cuestiones de la solidaridad humana por parte de aquellos que debemos atenderlos.16
Si bien es cierto que no hay dudas sobre la calidad de la formación de estos profesionales, es importante crear cursos o programas encaminados a profundizar en un tema tan delicado y poco explorado como es el de la ética en la estomatología. Aceptar al individuo aquejado de VIH/sida como alguien responsable y libre de sus actos, es respetar la libertad de la persona, así como salvaguardar su inviolable condición humana. Es fundamental que en la atención estomatológica integral a estos pacientes se cumplan a cabalidad los principios de la ética médica sin discriminarlos por poseer esta condición.14,15
El sida es, por el momento, una enfermedad incurable que no hace discriminación de razas, edades o clases sociales, tampoco se encuentra en exclusividad en los "culpables" de un comportamiento inadecuado. Si a pesar de las grandes inversiones en el campo de la investigación, todavía resulta casi utópico el hallazgo de una cura adecuada contra el virus, y si la infección ya presente, aunque velada, va a persistir durante toda la vida de los enfermos, o al menos durante un largo futuro, se hace necesario desde el punto de vista ético extremar las estrategias preventivas.15
Teniendo en cuenta las medidas de bioseguridad que deben practicarse en cada centro de atención estomatológica el presente trabajo muestra que casi la mitad de los encuestados presentaban un nivel de conocimiento bueno acerca de este tópico, sin embargo no es este un resultado que debamos resaltar como positivo teniendo en cuenta que el resto de los participantes, un poco más de la mitad, no respondió con certeza; investigaciones con resultados similares4,6 denotan que aunque se ha ganado en la adquisición de saberes en la materia, no se concibe profesionales que no tengan claras todas las medidas de control para evitar la propagación de enfermedades infectocontagiosas y solo se limiten a enumerar el uso de guantes, lentes, bata sanitaria y nasobuco, cuando existen aspectos de suma importancia como la esterilización del instrumental, el manejo de los desechos contaminados, de los instrumentos críticos y semicríticos, la desinfección de instrumentos de corte (turbina, micromotor), entre otros.
No puede haber conformidad debido a la importancia que reviste este tema para proteger al profesional y a los demás pacientes en la prevención y propagación de las enfermedades.17
El nivel de conocimientos sobre el principio bioético de justicia y sobre las medidas de bioseguridad al tratar a pacientes que viven con VIH/sida fue insatisfactorio en más de la mitad de los estomatólogos encuestados, si se tiene en cuenta que en ambos aspectos indagados los mayores porcentajes resultaron de niveles de conocimientos regulares y malos.
Sobre estos temas, es importante señalar que existen insuficiencias en el desempeño de los profesionales al ser evaluados teóricamente y quizás tenga más relación con la falta de perfeccionamiento científico-técnico de posgrado que con las actividades prácticas y diarias propiamente dichas.18
Resulta necesario utilizar todos los medios para desarrollar en los miembros del equipo de salud y en sus usuarios la conciencia plena de que el humanismo, la espiritualidad y los comportamientos éticos en las relaciones profesionales, exigen una interacción humana recíprocamente respetuosa, afable, de empatía y cortés. En la actualidad en la atención médica se puede mencionar como negativo la pobre relación médico-paciente, la información inadecuada a pacientes y familiares, cometer indiscreciones, violaciones del respeto al pudor y violaciones de la educación formal y de la disciplina, con una pobre actitud crítica y autocrítica. Precisamente esas deficiencias subjetivas plantean un reto para la acción.16
Se deben continuar estudiando las causales e impacto que tiene sobre la sociedad en su conjunto esta enfermedad que sin duda alguna seguirá en el contexto epidemiológico de nuestros países y con tendencia al aumento si no detenemos su avance por todas las aristas posibles.
El fascinante ámbito del comportamiento ético resulta hoy algo apasionante, especialmente en lo que se refiere a los temas de salud. Se diría que todo el ejercicio profesional de la medicina, la promoción y educación para la salud están hoy penetrados por esta preocupación.19