INTRODUCCIÓN
Los servicios de urgencia de oftalmología en el mundo han registrado un considerable aumento en la incidencia de pacientes. Son múltiples los tipos de urgencias, pero una de las causas más frecuentes son los traumatismos oculares. Se estima que existen anualmente entre 30 y 40 millones de personas afectadas a nivel mundial por esta causa. (1)
El trauma ocular tiene una elevada repercusión psíquica, económica y social, ya que la mayoría ocurre en edades laboralmente activas, llegando a presentarse, según la literatura consultada, en alrededor del 70 % antes de los 40 años. (2) Sin embargo, a pesar de su relevancia como problema de salud, han existido grandes limitaciones en la realización de estudios sobre traumatismos oculares, debido a la inexistencia de una terminología única y estandarizada.
En respuesta a ello, en la década de los 90 Ferenc Kuhn, oftalmólogo de origen húngaro radicado en los Estados Unidos de América y un grupo de colaboradores, realizaron una investigación que culminó con la creación de la clasificación estandarizada de trauma ocular usada en la actualidad. A esta clasificación se denomina BETTS, por las siglas en inglés de Birmingham Eye Trauma Terminology System. (3)
La introducción de la clasificación BETTS trajo consigo ventajas notables que marcaron un antes y un después. Antes de la introducción de la clasificación estandarizada BETTS: no existía estandarización de términos; se aplicaban términos ambiguos, confusos y con varios significados, y por tanto, inapropiados e indefinidos, con lo que era imposible definir el mecanismo del trauma por la terminología empleada. Después de la introducción de BETTS: Se estableció una definición clara, estándar y única de las lesiones oculares, con una definición integral de cada tipo de lesión, definiendo para cada una el mecanismo causal y el pronóstico (escala de trauma ocular, OTS por las siglas en inglés de Ocular Trauma Score), lo que posibilitó el impulso y desarrollo de investigaciones sobre el tema.
BETTS fue presentada por primera vez en el Tercer Simposio Internacional sobre Trauma Ocular en Cancún, México, en marzo de 1994, y ya en 1996 llegó a ser ampliamente aceptada internacionalmente. (4,5) En el año 2002 también el Dr. Kuhn dio respuesta a otro gran dilema que se presentaba ante el trauma ocular: la imposibilidad de emitir un pronóstico para la agudeza visual posterior al trauma; y lo hizo al desarrollar el ya mencionado modelo de pronóstico llamado OTS. (3)
Actualmente, la clasificación estandarizada BETTS y el OTS permiten tanto la categorización del trauma ocular, como establecer un temprano y acertado pronóstico en cuanto a la agudeza visual futura del paciente. Su correcta aplicación permite predecir la agudeza visual para seis meses posteriores al evento traumático con un 77 % de certeza, 90,9 % de sensibilidad y 100 % de especificidad. (4)
En el Instituto Cubano de Oftalmología Ramón Pando Ferrer los ingresos por trauma ocular constituyen aproximadamente el 20 % del total de ingresos. (5)
En Cienfuegos, los ingresos por traumas oculares constituyen la principal causa de ingreso hospitalario oftalmológico, sobrepasando el 30 % del total de ingresos, basado en ello se decidió realizar el presente estudio, a fin de describir el comportamiento clínico epidemiológico del trauma ocular que ameritó ingreso hospitalario según la clasificación estandarizada BETTS.
MÉTODOS
Se realizó un estudio epidemiológico, de serie de casos, con los pacientes ingresados por trauma ocular en el Hospital General Universitario Dr. Gustavo Aldereguía Lima de la provincia Cienfuegos, en el período comprendido de enero 2009 a diciembre 2011.
La serie de casos estuvo integrada por los pacientes que cumplieron con los criterios de inclusión siguientes:
1- Pacientes con diagnóstico de trauma ocular que ameritaron ingreso hospitalario en el período comprendido de enero 2009 a diciembre 2011.
2- Pacientes cuyos datos, necesarios para la investigación, estuvieron claramente recogidos en la historia clínica hospitalaria.
Quedaron incluidos 30 pacientes atendidos en el año 2009, 29 atendidos en el 2010, y 27 en el 2011, para un total de 86 pacientes.
Se realizó la revisión de las historias clínicas de los pacientes, se extrajo la información necesaria y se plasmó en un formulario de datos para su posterior procesamiento. Las tablas y cálculos se realizaron en el paquete estadístico SPSS 15 para Windows XP y los gráficos en Excel XP.
Fueron analizadas las variables: sexo, edad, actividad realizada en el momento del trauma ocular, tipo de trauma, topografía de la lesión, tipo de lesión, agudeza visual al ingreso, reflejos pupilares, complicaciones (aparecidas en el período desde el trauma hasta egreso) y la puntuación según cálculo del OTS.
Las variables incluidas en la clasificación estandarizada se definieron de la siguiente forma:
Tipo de trauma:
Abierto: Se consideró como tal si la pared del globo ocular (córnea-esclera) presentó una herida de espesor completo.
Cerrado: Si la pared del globo ocular, a pesar del trauma, no presentó una herida de espesor completo.
Topografía: Se subdividió según el tipo de trauma de la siguiente forma:
Topografía de la lesión en el trauma ocular cerrado:
- Zona I: Lesión limitada a conjuntiva, córnea y/o esclera.
- Zona II: Lesión que asienta desde cámara anterior hasta cápsula posterior del cristalino.
- Zona III: Ubicada por detrás de la cápsula posterior del cristalino.
Topografía de la lesión en el trauma ocular abierto:
- Zona I: Herida de espesor completo ubicada en la córnea (incluye limbo)
- Zona II: Desde el limbo esclerocorneal hasta 5 mm posterior a él.
- Zona III: Más allá de 5 mm del limbo esclerocorneal.
Tipo de lesión: Se subdividió según el tipo de trauma de la siguiente forma:
Lesiones en el trauma ocular cerrado:
- Contusión: Lesión producida por objeto romo (contuso), en la cual las alteraciones se encuentran en el interior del globo ocular respetando la pared ocular.
- Laceración lamelar: Lesión caracterizada por un daño en la pared ocular, pero solo de espesor parcial. Puede coexistir con una contusión (mixto).
- Cuerpo extraño superficial: Lesión caracterizada por la presencia de uno o varios cuerpos extraños en la pared ocular.
- Mixto: Lesión caracterizada por la combinación de alguna de las anteriores.
Lesiones en el trauma ocular abierto:
- Ruptura ocular: Lesión de espesor completo de la pared ocular causada por un objeto romo. En ella el objeto romo impacta el ojo con suficiente intensidad como para provocar una súbita transferencia de energía cinética sobre un área extensa de superficie, generando un gran incremento de la presión intraocular (PIO). La pared ocular cederá, abriéndose por su punto más débil que puede o no coincidir con el sitio del impacto. La lesión, al ser producida por un mecanismo de adentro – afuera, hace que sea muy frecuente una considerable herniación de tejido intraocular.
- Penetración: Lesión en la que se produce una laceración simple (de espesor completo de la pared ocular) causada generalmente por un objeto cortopunzante. La lesión ocurre siempre en el sitio de impacto del objeto lesionante por un mecanismo de lesión afuera–adentro.
- Cuerpo extraño intraocular (CEIO): Lesión provocada por uno o más cuerpos extraños que quedan retenidos dentro del globo ocular. El cuerpo extraño intraocular es técnicamente una herida penetrante, pero está agrupada por separado debido a sus diferentes implicaciones clínicas, como son modalidades de tratamiento, estadía, tasa de endoftalmitis y otras complicaciones.
- Perforación: Lesión con dos laceraciones de espesor completo (entrada y salida) causada generalmente por un objeto cortopunzante o un proyectil. Las dos heridas deben ser provocadas por el mismo agente lesionante.
- Mixto: Lesión caracterizada por la combinación de alguna de las anteriores.
Agudeza visual: Se clasifica por grados según la agudeza visual recogida en la consulta inicial de la siguiente forma:
- Grado I: 20/40 o mejor (0,5 o mejor)
- Grado II: 20/50 a 20/100 (0,4 a 0,2)
- Grado III: 19/100 a 5/200 (0.1 a CD)
- Grado IV: 4/200 a PL (MM a PL)
- Grado V: No PL
Reflejos pupilares: Según la presencia del defecto pupilar aferente relativo (DPAR) se clasificó en:
- Positivo: Si está presente el DPAR.
- Negativo: Si no está presente el DPAR.
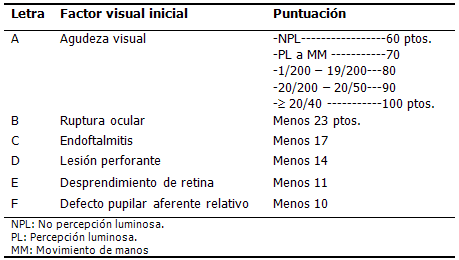
Cálculo del OTS: Fue calculado al asignarle determinados valores numéricos a seis variables:
Agudeza visual inicial, presencia de ruptura ocular, endoftalmitis, lesión perforante, desprendimiento de retina y presencia del DPAR.
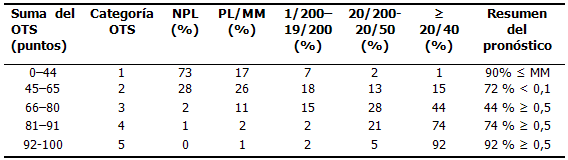
El puntaje final se estratificó en cinco categorías, correspondientes a las probabilidades de lograr un determinado rango de visión a los seis meses de ocurrido el trauma.
El cálculo inicial se muestra a continuación: (3,4)
Según el resultado del cálculo, se realizó la categorización con el respectivo pronóstico de agudeza visual:
RESULTADOS
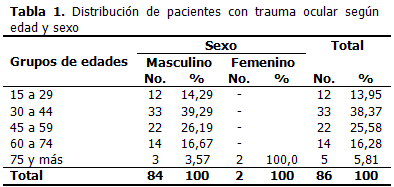
El sexo masculino mostró un amplio predominio respecto al femenino. La edad mostró como valor mínimo 15 años y 90 resultó el máximo con una media de 46,62 años. El grupo de edades de 30 a 44 años, resultó ser el más representado. (Tabla 1)
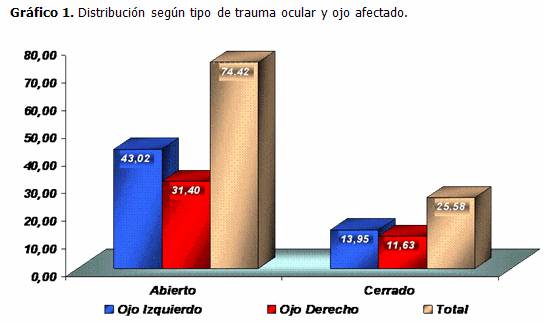
Fue más frecuente el trauma abierto respecto al cerrado, muy cerca de una relación 3:1. Respecto al ojo afectado predominó el ojo izquierdo en ambos tipos de trauma, sin que existiera en ello una diferencia estadísticamente significativa. (Gráfico 1).
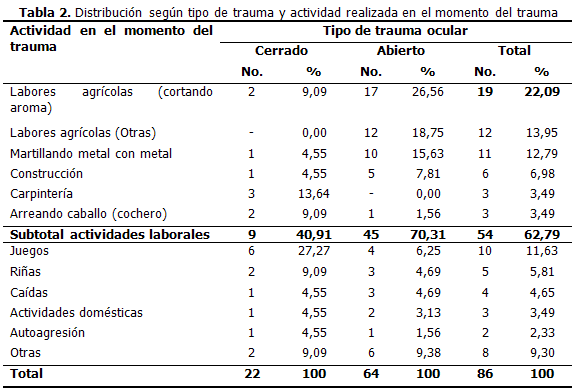
El mayor número de traumas se produjo durante la realización de actividades laborales, sobre todo labores agrícolas, siendo la actividad de cortar aroma la más frecuente de todas. Se evidenció además que las actividades relacionadas con traumas oculares siempre produjeron circunstancias propicias para provocar más traumas abiertos que cerrados. (Tabla 2).
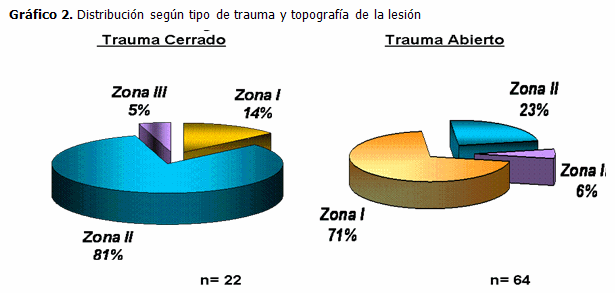
En el trauma cerrado la zona más frecuente resultó la zona II (lesión desde cámara anterior hasta la cápsula posterior del cristalino) seguido de la zona I (afectación limitada a la pared ocular). En el trauma abierto predominó la zona I (lesión de espesor completo de la pared ocular a nivel corneal) seguido de la zona II (herida escleral o corneoescleral con la afectación de esclera hasta 5 mm posterior al limbo). (Gráfico 2).
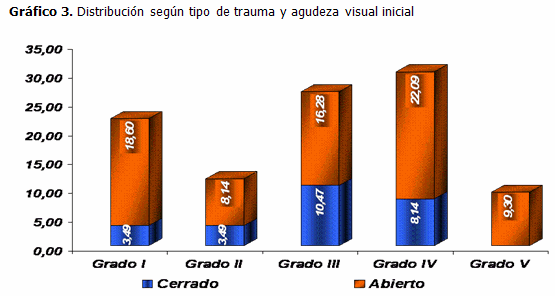
Al analizar la distribución de la agudeza visual por grados según el tipo de trauma, predominó para el trauma cerrado el grado III, mientras que para el trauma abierto el mayor cúmulo de pacientes se incluyó en el grupo IV. El menos representado fue el grado V, que por corresponderse con un ojo de agudeza visual nula, estuvo representado únicamente por pacientes con traumas de tipo abierto. (Gráfico 3).
El comportamiento del reflejo pupilar mostró ser ampliamente negativo (ausencia del DPAR) con más del 96 % de los pacientes.
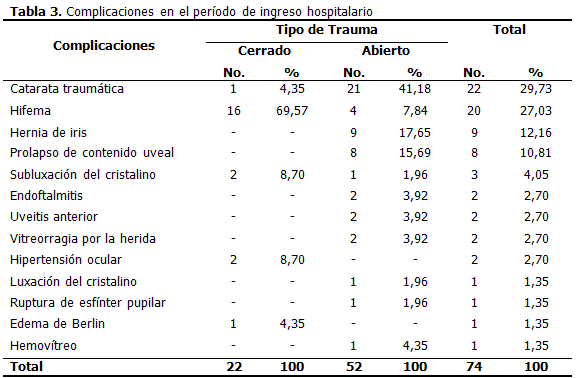
El hifema resultó la complicación más frecuente del trauma cerrado, ocupando el 69,57 % y por su parte la catarata traumática lo fue para el trauma abierto con 41,18 %. Complicaciones de alta severidad, como el prolapso del contenido uveal (expulsiva) y la endoftalmitis se presentaron exclusivamente en pacientes con traumas abiertos. (Tabla 3).
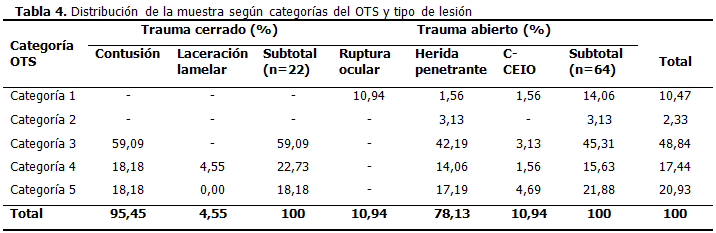
El trauma cerrado estuvo representado solamente por 2 tipos de lesiones y de ellas predominó ampliamente la contusión. En el trauma abierto se presentaron 3 tipos de lesiones, de las cuales la herida penetrante resultó la lesión más frecuente para este tipo de trauma y de todo el estudio. La ruptura ocular y el CEIO fueron las otras lesiones del trauma abierto. Para ambos tipos de trauma la categoría 3 fue la más frecuente después del cálculo del OTS. El peor pronóstico visual en el OTS, representado por las categorías 1 y 2, estuvo relacionado únicamente con lesiones propias del trauma ocular abierto. (Tabla 4).
DISCUSIÓN
En el trauma ocular suele existir un predominio del sexo masculino y ello se explica por el mayor contacto físico, la tendencia a un comportamiento más agresivo y la realización de trabajos más riesgosos por los hombres que por las mujeres. Ello concuerda con lo que de manera unánime se describe en la literatura consultada y con los resultados de este estudio.
En lo referente a la edad, de modo general se plantea que la mayoría de los traumas aparece antes de los 40 años, en lo que influye el hecho de ser una etapa de vida laboral muy activa, de alta exposición a riesgos, con una menor percepción del peligro, unido a una sobrevaloración de las capacidades individuales. (2,4-8) Aunque con una escala diferente para la variable edad, los resultados concuerdan con lo descrito en casi la totalidad de la bibliografía consultada.
El trauma ocular abierto resultó más frecuente que el cerrado con una relación aproximada de 3:1 y el ojo izquierdo fue el más afectado. El Dr. Fernández del Instituto Cubano de Medicina Deportiva, obtuvo resultados similares en cuanto a la mayor afectación del ojo izquierdo en los traumas oculares, en deportes de combate. Otros autores, fuera del ámbito deportivo, también concluyen que el ojo izquierdo suele ser el más afectado debido a que la mayoría de las personas son diestras y se encuentran en un plano frontal con respecto al sitio de trabajo, con una inclinación de la cabeza que protege el ojo dominante (el derecho) exponiendo a su vez el izquierdo. (9)
Sin embargo, Cariello, en Brasil, encontró más frecuente la afectación del ojo derecho (50,9 %) aunque no encontró una diferencia estadísticamente significativa y destaca que la afectación binocular ocurrió solo en el 1,1 %, (10) situación que en nuestro estudio no sucedió. La mayor frecuencia del trauma abierto respecto al cerrado ha sido descrita igualmente en un estudio que evaluó la incidencia de trauma ocular en un período de 5 años en Sicilia, Italia, aunque no reportó diferencias estadísticamente significativas ni en el tipo de trauma ni en lo referente al ojo afectado. (11)
Por su parte, la Dra. Yunia Labrada encontró resultados diferentes en su estudio sobre trauma ocular en edad pediátrica en la provincia Las Tunas, donde la mayoría de los traumas fueron de tipo cerrado (75 %). (12) Igualmente otros estudios describen mayor frecuencia de los traumatismos cerrados y plantean además que tuvieron mejores resultados visuales finales que los traumatismos abiertos. (10- 13)
Los traumas oculares que ameritaron ingreso hospitalario en la provincia se presentaron, sobre todo, durante la realización de actividades laborales, mayormente labores agrícolas, y se destaca que la acción de cortar aroma fue la actividad más frecuente.
Existe un amplio consenso acerca de que en el trauma ocular se imbrican una serie de situaciones que hacen que sea el ambiente laboral el más propicio en su aparición, como son el hecho de que el paciente es generalmente joven, con cierto grado de desconocimiento y falta de habilidades, lo cual unido al no uso o uso inadecuado de los medios de protección, aun ante situaciones de riesgo, trae consigo el evento traumático ocular. Ello concuerda con la literatura consultada, donde se reporta igualmente que las causas más frecuentes de trauma ocular proceden de actividades laborales, seguido en orden decreciente por accidentes domésticos y los derivados de las actividades de ocio, donde los accidentes deportivos ocupan un lugar importante. (13-15)
La topografía del trauma mostró una mayor expresión de la zona II en el trauma cerrado (lesiones ubicadas desde cámara anterior hasta cápsula posterior del cristalino) mientras que en el trauma abierto la zona I (lesión de espesor completo a nivel corneal) resultó ser la de mayor expresión.
La Dra. Mariela Curbelo también reportó en su estudio realizado con pacientes en edad pediátrica en la provincia Cienfuegos, un predominio de la zona II en el trauma cerrado con un 71,21 %, seguido de zona I con 28,79 %. En el trauma abierto también coincidieron sus resultados, con mayor afectación de zona I con el 68,75 %. (22) En el Hospital Clínico Quirúrgico Calixto García de nuestra capital, otro estudio encontró igualmente en el trauma abierto la zona I como la más afectada, sin embargo, a diferencia de lo descrito encontró en el trauma cerrado que fue la zona I la más afectada seguido de las zonas II y III. (6) También en México, Virgilio Lima describe resultados diferentes en estudios que realizó. (17,18)
La agudeza visual inicial resultó mejor para el trauma cerrado, con predominio de la de grado III (CD a 0,1) mientras que para el trauma abierto fue más frecuente la de grado IV (equivalente a PL o MM), resultados que, de manera general, coinciden con lo descrito en los estudios consultados de autores cubanos y extranjeros, donde se resalta el hecho de que los traumas cerrados suelen tener una mejor agudeza visual inicial y mejor pronóstico visual posterior al trauma. (7-9,11,14,18,19)
De modo general, el reflejo pupilar resultó ser ampliamente negativo en más del 96 %. Un estudio realizado en el Hospital Juárez de Ciudad México, que abarcó 742 traumas oculares, reportó igualmente una baja incidencia del reflejo pupilar positivo en solamente el 9,57. (20)
No obstante, en la mayoría de los estudios afines revisados en la literatura consultada no se detalla la exploración del reflejo pupilar como variable; ello no significa que no sea importante, pues además de ser una de las variables incluidas en la clasificación BETTS para la evaluación inicial del trauma, es también una de las variables incluidas en el OTS tras comprobarse que la presencia del defecto pupilar aferente relativo, tiene carácter predictivo en la agudeza visual final del paciente a los 6 meses.
En las complicaciones devenidas del trauma ocular, el hifema y la catarata son reportadas como las complicaciones más frecuentes del trauma ocular. Al analizar las complicaciones según tipo de trauma, se obtuvo que el hifema fue la complicación más frecuente, pero específicamente del trauma cerrado, y la catarata traumática lo fue para el trauma abierto. Salvatore Cillino también coincide con lo descrito en un estudio realizado en un hospital de Palermo, Italia, al encontrar el hifema como complicación más frecuente con 28,57 % ubicándose después la catarata. (10) De manera contraria, la Dra. Dunia Cruz halló como complicación más frecuente la hipertensión ocular en un 39,1 % de los casos, seguida por el hifema (26,0 %). (14)
Después de un traumatismo ocular se generan 2 grandes dilemas para el paciente y el médico de atención: ¿Qué tipo de lesión presenta el ojo traumatizado? ¿Qué pronóstico de agudeza visual tendrá el paciente? Esto en la actualidad se determina con la aplicación de la clasificación estandarizada BETTS y el cálculo del OTS. Similares resultados a los nuestros han sido descritos por otros autores, que han encontrado la categoría 3 como la más común entre las categorías del OTS al realizar su cálculo. (19-21) Sin embargo, difieren los resultados encontrados por Virgilio Lima, donde la categoría del OTS más frecuente fue la 5, con un 50,94 % seguido de la categoría 3; este autor plantea que por la baja frecuencia de las alteraciones que requieren la valoración por el especialista para su identificación, este pronóstico podría emitirse en las salas de trauma y de urgencias a casi todos los pacientes con trauma ocular desde el primer nivel de atención. (17)
En Cuba, esta clasificación no está generalizada en la práctica diaria, pero su aplicación podría permitir al oftalmólogo y al médico de primer contacto evaluar los pacientes con afección ocular tras un traumatismo. (3)
Se concluye que vincular la exploración de las variables oftalmológicas incluidas en la clasificación estandarizada (BETTS) con variables de comportamiento clínico epidemiológico, permitió una adecuada clasificación de los traumas, así como identificar las diferencias en el comportamiento para cada tipo de trauma (cerrado y abierto), sobre todo, en lo relativo a qué tipo de trauma es más frecuente, presencia de complicaciones, agudeza visual y además, a identificar actividades específicas como de posible alto riesgo en su aparición. Todo ello tiene una gran importancia para el enfrentamiento de esta urgencia oftalmológica, no solo por lo que aporta a la adecuada clasificación del trauma, al establecimiento de un pronóstico visual y a la realización del tratamiento, sino también por el hecho de poder extraer de los eventos traumáticos ya ocurridos la información necesaria para poder influir en la prevención con vistas al futuro.