INTRODUCCIÓN
La úlcera péptica (UP) es el resultado de un desequilibrio entre los factores agresivos y defensivos de la mucosa gastroduodenal. A principios del siglo XX, el estrés, tabaquismo, alcohol y la dieta fueron considerados los principales factores patógenos. En la década de los 50, cuando investigadores y clínicos centraron su atención en el papel patogénico del ácido, la terapia antiácida se convirtió en el tratamiento de elección.1
Alrededor de los años 80 y comienzos de los 90, se observó que el Helicobacter pylori (Hp) estaba presente en más del 90 % de los pacientes con úlcera duodenal (UD) y más del 80 % para las úlceras gástricas (UG). Una erradicación empírica de Hp sin confirmación de la infección fue incluso propuesta por algunos autores. Sin embargo, se ha señalado que la epidemiología de esta enfermedad ha comenzado a cambiar sorprendentemente.2-6
En los últimos años, la proporción de úlceras que son negativas a Hp parece estar aumentando, aunque no se conocen la frecuencia precisa y sus causas. Algunos autores consideran que los índices de infección por Hp en estas pudieran ser inferiores a lo antes descrito; mientras que otros argumentan varias hipótesis diferentes que pudieran explicar este fenómeno, como los resultados falsos negativos debido al método diagnóstico, el uso de antinflamatorios no esteroideos (AINEs), una prescripción concomitante de inhibidores de la bomba de protones (IBP), entre otras.7-9
La historia natural y el pronóstico de estos pacientes son diferentes. Además, el tratamiento de las “verdaderas” UP idiopáticas no está definido; ellas parecen ser más resistentes a la terapia estándar, mostrar altas tasas de recurrencia, pueden estar asociadas a complicaciones con mayor frecuencia y aquellas que hacen recidiva pudieran requerir una terapia de mantenimiento a largo plazo.10
Después del Hp, la causa más frecuentemente reconocida de UP es el consumo de AINEs; este es un elemento con evidencia demostrada, sin embargo el uso subrepticio de estos medicamentos o el consumo de otras drogas no AINEs que pudieran tener un efecto ulcerogénico representan un reto para su diagnóstico. En tales circunstancias, se necesita un interrogatorio detallado y minucioso que excluya el consumo desconocido u oculto de estas sustancias. En ocasiones es necesario incluso la determinación urinaria o hemática de las concentraciones de estos medicamentos.11
Por tales razones se realizó esta investigación con el objetivo de caracterizar pacientes con úlcera péptica negativa a Helicobacter pylori.
MÉTODOS
Se realizó un estudio de serie de casos que incluyó pacientes atendidos consecutivamente durante el año 2009 en el Servicio de Gastroenterología del Hospital Clínico Quirúrgico Hermanos Ameijeiras, con úlcera péptica negativa a Helicobacter pylori, que cumplieron con los siguientes criterios de inclusión:
- Pacientes mayores de 18 años con enfermedad ulcerosa gastroduodenal.
- Pacientes que aceptaron incluirse en el estudio.
Fueron excluidos los pacientes con neoplasia del tracto digestivo superior previamente conocida, los sometidos a radioterapia que comprometiera este segmento del tubo digestivo; pacientes que hubiesen consumido antibiótico, inhibidores de la bomba de protones (IBP) y/o sales de bismuto hasta cuatro semanas antes y los que tuvieran antecedentes de cirugía gastroduodenal.
Las variables utilizadas en el trabajo fueron la edad, sexo, color de la piel, hábitos tóxicos, enfermedades asociadas, consumo de AINEs.
Las manifestaciones clínicas se agruparon según el motivo de la endoscopia digestiva superior:
- Síndrome ulceroso: cuando predominó el dolor epigástrico con patrón ulceroso y la acidez.
- Síndrome emético: cuando hubo predominio de las náuseas y los vómitos.
- Estudio de la anemia: cuando el motivo fue la presencia de niveles de hemoglobina por debajo de 110 g/l para ambos sexos.
- Síndrome dispéptico: cuando predominaron los trastornos dispépticos como saciedad precoz, plenitud posprandial y digestiones lentas.
- Hemorragia digestiva alta: se reconoció cuando el paciente acudió por la presencia de hematemesis y/o melena de causa atribuible a la UP.
- Otras formas graves: se reconoció cuando al paciente se le diagnosticó obstrucción pilórica o cuadros de síndrome ulceroso que no cedió con la administración de antiácidos y analgésicos parenterales en los tres días previos a la endoscopia.
Para analizar las características endoscópicas de las lesiones ulcerosas se tomaron en cuenta los siguientes aspectos:
Tipo de úlcera: según la localización de la enfermedad en:
- Duodenal.
- Gástrica.
- Combinada: para los casos con presencia de úlceras en ambas localizaciones.
Localización de la lesión: según la parte del órgano afectado en cada caso:
- Estómago: fundus, cuerpo, incisura angular y antro.
- Duodeno: bulbo y rodilla.
Número: según total de lesiones presentes. Se dividió en única, doble y múltiple.
Los hallazgos histológicos se especificaron según la presencia de los siguientes elementos:
- Extensión: antro, cuerpo o pangastritis.
- Actividad: presente o ausente. Se tomó como activa cuando se demostró la presencia de leucocitos polimorfonucleares invadiendo la mucosa y la pared o la luz de las glándulas gástricas.
- Metaplasia intestinal: ausente o presente. Se clasificó como tal cuando se demostró la presencia de tejido de tipo intestinal como células caliciformes, absortivas o de Paneth, conformando o no estructuras papilares, ya sea de tipo completa o incompleta.
- Reactividad: ausente o presente. Se concluyó como tal ante la presencia de signos de reactividad como mayor apertura en la luz de las glándulas, hiperplasia foveolar en ausencia de polimorfonucleares y con presencia de un infiltrado inflamatorio crónico.
- Presencia de Helicobacter pylori: se dio como positivo cuando se visualizó la bacteria de forma espirilar o curva en la luz de las glándulas y por debajo de la capa de mucus. La ausencia de este hallazgo se consideró negativo.
Todos los pacientes fueron sometidos a determinación de la prueba de la ureasa de fabricación nacional, con muestras de tejido gástrico y se interpretaron como:
Positivo: el cambio de color a rosado.
Negativo: ausencia de cambio de color pasadas 24 horas.
La presencia de al menos un resultado positivo en una de estas dos pruebas (la ureasa o la histología) fue considerado como positivo para la infección.
El reclutamiento de los pacientes fue a través del diagnóstico endoscópico de úlcera péptica gástrica y/o duodenal. A los mismos se les realizó una entrevista médica y se le tomaron muestras para estudio histológico y prueba de ureasa para el diagnóstico de la infección por Hp.
Los datos epidemiológicos y clínicos se recogieron a través de entrevistas con los pacientes, realizada por los endoscopistas. Los datos endoscópicos se obtuvieron mediante el informe endoscópico y los resultados histológicos a través del informe de biopsia confeccionado en el Departamento de Anatomía Patológica.
Las endoscopias fueron realizadas con video endoscopios Olympus Evis Lucera GIF H260 y las biopsias tomadas con pinzas para biopsias de la marca Olympus. Los procedimientos siempre fueron realizados por especialistas en Gastroenterología de la institución, verticalizados en endoscopia del tubo digestivo, quienes realizaron el diagnóstico endoscópico, especificaron las características de las lesiones y obtuvieron las muestras; apoyados por licenciadas en enfermería, también verticalizadas en este tipo de procedimientos.
Las biopsias de mucosa gástrica se obtuvieron en número no menor de cuatro, dos de antro y dos de cuerpo, y fijadas en formol neutro tamponado, orientadas sobre papel de filtro. Se les realizó en el Departamento de Anatomía Patológica la técnica de procesamiento de inclusión con parafina, cortadas en serie con micrótomo vertical y coloreado con Hematoxilina/Eosina. Se observó al microscopio óptico y se tomaron microfotografías digitales de los casos más representativos.
Se analizaron las variables seleccionadas en los grupos de estudio mediante el cálculo de números absolutos y porcentajes como medidas de resumen para variables cualitativas, media y desviación estándar (Sd) para variables cuantitativas, además de las pruebas estadísticas t-Student y Chi-cuadrado (x2) como método de análisis para evaluar la asociación entre variables.
Se utilizó la regresión logística como método de análisis estadístico para cuantificar la relación entre una variable dependiente y otras variables llamadas independientes. Se utilizó un nivel de significación de 0, 05 y una confiabilidad del 95 %. Las diferencias fueron consideradas estadísticamente significativas cuando el valor de p fue menor que 0, 05.
La información una vez recogida se almacenó en una base de datos diseñada en Excel para su posterior análisis estadístico con el empleo del sistema computarizado SPSS (versión 11,5).
Los resultados se presentan en tablas mediante números absolutos y porcentaje.
La investigación fue aprobada por el Consejo científico de la institución y cumplió con los principios de la ética médica.
RESULTADOS
Durante el año 2009, se realizó un total de 3 634 endoscopias superiores, se diagnosticó enfermedad ulcerosa péptica en 643 pacientes de manera consecutiva, lo cual representó el 17, 7 %.
Fueron elegibles para este estudio 549 enfermos.
De los 549 pacientes con el diagnóstico de UP, 434 (79, 1 %) fueron positivos para Hp y 115 (20, 9 %) resultaron negativos. De este total, 269 (49 %) eran úlceras gástricas, 239 (43, 5 %) duodenales y 41(7, 5 %) enfermos presentaron ambos tipos de lesiones. (Tabla 1)
Del total de las UD, 202 fueron positivas para Hp, lo que representa el 36, 8 % con respecto a la muestra, pero constituye el 84, 5 % para este grupo en específico, por lo que mostraron una alta prevalencia para la infección por este germen. En cambio, la UG tuvo una prevalencia de infección de un 73, 2 %, con 197 casos positivos para la bacteria, y un 35, 9 % en la distribución general de la muestra. Las úlceras combinadas fueron positivas para Hp en 35 (6, 4 % del total de la muestra y 85, 4 % para este grupo), fueron negativas para la bacteria en 6 oportunidades con 1, 1 % de la muestra y 14, 6 % del total de ulcus combinados.
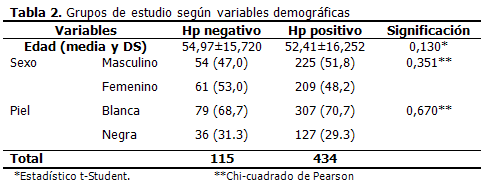
Para ambos grupos, predominaron los pacientes mayores a 50 años, con una media de 54, 97 para los Hp negativos y 52, 41 para los Hp positivos, sin que se encontraran diferencias significativas.
Con relación al sexo, en los no infectados 54 (47 %) eran hombres, mientras en el grupo con presencia de Hp estos fueron 225 (51, 8 %), mostrando ligero predominio sin ninguna significación. En cuanto al color de la piel, ambas series fueron igualmente homogéneas, con predominio de la afección en el color de piel blanca con 79 (68, 7 %) y 307 (70, 7 %) para Hp negativo y positivo respectivamente. (p > 0,05). (Tabla 2)
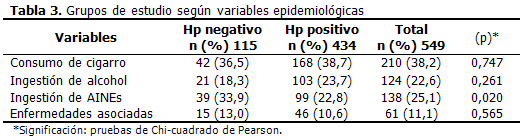
El 36, 5 % (42 enfermos) de los Hp negativo y el 38, 7 de los que fueron positivos, consumían cigarrillos; no se encontraron diferencias entre ambos. Algo similar ocurrió con la ingestión de alcohol; donde 21 (18, 3 %) no infectados bebían, así como 103 (23, 7 %) de los infectados tenían hábitos alcohólicos, porcentaje algo mayor, pero sin significación estadística.
El consumo de AINEs sí mostró diferencias significativas. Dentro de los enfermos no infectados, 39 (33, 9 %) ingerían este tipo de medicamento en cambio el porcentaje de afectados del grupo positivo fue menor con 99 (22, 8 %) personas con una p=0, 020. (Tabla 3)
En ambos tipos de pacientes existía un grupo de afecciones asociadas que pueden tener algún efecto causal sobre la génesis de la enfermedad ulcerosa. Para los negativos, fueron 15 (13, 0 %) individuos y en los infectados fueron 46 (10, 6 %).
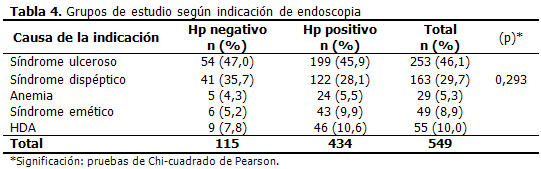
La causa más frecuente para la indicación de endoscopia en ambos grupos fue el síndrome ulceroso con 54 afectados (47 %) en el grupo sin Hp y 199 (45, 9 %) en los portadores del germen. Le siguió en frecuencia la presencia de trastornos dispépticos con 41(35, 7 %) y 122 (28, 1 %) sujetos respectivamente, ligeramente más frecuente en los Hp negativo. (Tabla 4)
Las formas más severas de la enfermedad como la hemorragia digestiva alta (HDA) se presentó solo en 9 pacientes con ausencia de infección(7, 8 %) y en 46 (10, 6 %) con presencia del Hp. No se describió obstrucción pilórica ni perforación de estómago o duodeno. Las diferencias en el comportamiento de las variables no fueron significativas.
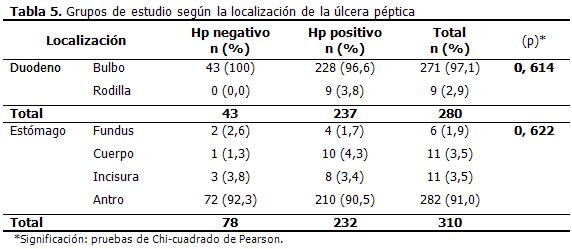
Las lesiones ulcerosas duodenales se localizaron en su gran mayoría hacia el bulbo para ambos tipos de pacientes, 43 (100 %) en los no infectados y 228 (96, 6 %) en los que presentaron el germen. La localización en el estómago fue mayor para las antrales 72 (92, 3 %) en los Hp negativos, así como 210 (90, 5 %) para los infectados. No se encontraron diferencias significativas en las localizaciones y su relación con la presencia o no de la infección. (Tabla 5)
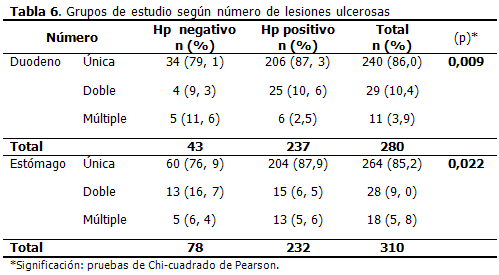
Al analizar el número de lesiones, tanto para uno u otro órgano, se observó que las lesiones únicas del duodeno, 34 (79, 1 %) fueron negativas para Hp y 206 (87, 3 %) presentaron la infección con predominio de esta condición para los últimos. Las lesiones dobles tuvieron una distribución homogénea con 4 (9, 3 %) para los Hp negativos y 25 (10, 6 %) para los positivos a la bacteria. Las úlceras múltiples con Hp negativo fueron más representativas con 5 (11, 6 % en duodeno y 6, 4 % en el estómago), mientras los infectados solo presentaron esta condición en 6 y 13 casos (2, 5 % en duodeno y 5, 6 % en el estómago). La relación entre el número de ulceras y la ausencia de la infección mostró resultados significativos (P=0, 009). (Tabla 6)
Las úlceras únicas en el estómago, fueron las que más se encontraron con 60 (76, 9 %) sin infección y 204 (87, 9 %) con la bacteria con predominio para esta última, 13 (16, 7 %) presentaron úlceras dobles negativas al germen y solo 15 (6, 5 %) tenían la bacteria. Con respecto a las úlceras múltiples no se mostró diferencia, presentando 5 (6, 4 %) y 13 (5, 6 %) respectivamente. Este tipo de asociación mostró significación estadística, más evidente para la condición de doble lesión ulcerosa y Hp negativo.
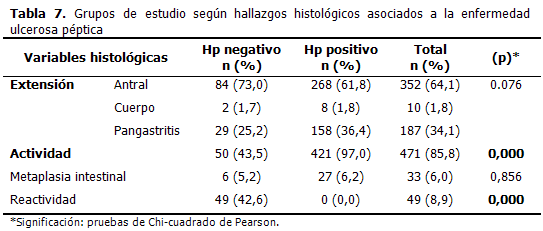
El análisis de los hallazgos histológicos de la mucosa gástrica y su relación con la infección mostró que la localización antral se encontró en 352 personas (64, 1 %) de estos 84(73, 0 %) eran Hp negativos y en 268 (61, 8 %) estuvo presente la bacteria, seguido de la pangastritis con 187 casos (34, 1 %), de los cuales 29 (25, 2 %) fueron negativos para Hp y 158 (36, 4 %) fueron los positivos. En cuanto a la presencia de signos de actividad en la mucosa, en los no infectados, 50 pacientes (43, 5 %) presentaron actividad, mientras que 421 (97 %) de los infectados mostraban algún grado de inflamación activa. Con respecto a la presencia de metaplasia intestinal 27 (6, 2 %) eran Hp positivos y 6 (5,2 %) fueron negativos para la bacteria. Los casos que presentaron signos histológicos de gastritis reactiva, eran negativos para el Hp con un total de 49 (42, 6 %) enfermos, no se encontraron casos positivos con este tipo de lesión de la mucosa. (Tabla 7)
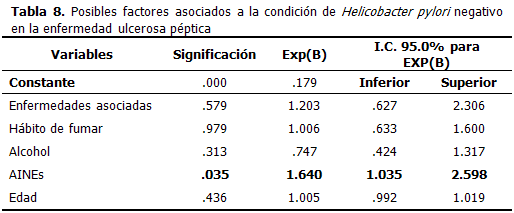
Se sometieron a un análisis multivariado las variables: enfermedades asociadas, hábito de fumar, consumo de alcohol, ingestión de AINEs y la edad. La ingestión de AINEs, mostró ser un factor asociado para el desarrollo de UP con Hp negativo, siendo el riesgo de tener una úlcera Hp negativo de 1, 64 veces mayor en pacientes que consumen AINES. (P=0,035). (Tabla 8)
DISCUSIÓN
En Cuba se han realizado algunas investigaciones con respecto a la prevalencia del Hp en la enfermedad ulcerosa péptica así como en otras entidades asociadas a dicho germen. Sin embargo, no han sido estudios muy extensos ni con gran cantidad de casos. Dos de ellos realizados en el Instituto Nacional de Gastroenterología durante los años 1999 al 2002, plantearon una prevalencia de la infección por Hp en la UD del 100 y 99 % respectivamente y de un 90 % para la UG.12,13
Nuestros resultados muestran tasas inferiores de prevalencia de la infección, similar a lo descrito en la última década, fenómeno en cuya explicación se han invocado distintas teorías, como la disminución de las tasas poblacionales de prevalencia de la infección por Hp debido a un mejoramiento de las condiciones socioeconómicas e higiénico sanitarias de la población, al cual le añadimos la disminución de la infección en la niñez por el creciente uso de las terapias erradicadoras en los servicios de gastroenterología pediátrica.
González-Carbajal y cols14 recientemente publicaron una investigación donde se describen 341 pacientes con UP, de las 175 duodenales el 65, 7 % eran Hp positivas y de las 166 gástricas, el 39, 2 % presentaban la infección, mostrando una prevalencia global del 52, 8 %. Otro estudio similar, pero en úlcera gástrica, arrojó resultados semejantes.15
Estos resultados son inferiores en relación con los encontrados en el presente estudio, lo cual puede obedecer a diferentes causas, primero su naturaleza retrospectiva y el uso individual de la biopsia como método diagnóstico, sin la aplicación de tinciones que elevan la sensibilidad y especificidad de la prueba. Una de las principales causas a las que se le atribuye la menor prevalencia del Hp en la UP lo constituyen los falsos negativos de los métodos aplicados como se demuestra en otros trabajos.11,16
El empleo de dos o más pruebas juntas aumenta la sensibilidad y el valor predictivo negativo. Sin embargo, aunque dos pruebas sean negativas una tercera pudiera ser necesaria en algunas circunstancias como en el caso de la presencia de una atrofia gástrica o una metaplasia intestinal.16
Otro estudio publicado en Perú muestra una tasa global de infección por Hp en la enfermedad ulcerosa gastroduodenal de un 65 %, siendo de un 74 % para la duodenal y de un 55, 4 % para las gástricas.7 Resultados también inferiores a los mostrados por la presente investigación. Dicho trabajo utilizó también el estudio histológico como método para detectar la bacteria, además no se precisa en el método la exclusión de casos que hayan consumido antibióticos, sales de bismuto e inhibidores de la bomba de protones, elementos que aumentan la cantidad de falsos negativos como ha sido demostrado en varias publicaciones.16,17
En cuanto a la edad, se observó que ambos grupos fueron homogéneos, con edades medias superiores a los 50 años, siendo ligeramente mayor para los enfermos con Hp negativo aunque sin significación estadística. Chu y cols18 describen una relación similar, pero aun mayor, pues los pacientes con úlceras duodenales Hp negativas tenía una media de 65 años, mientras que el resto oscilaban sobre los 50 años. Similares resultados exponen Mañas y cols, pero para el caso de las úlceras gástricas, con 302 pacientes y una edad media de 62 años.19
Estos grupos, además de dos series en Vietnam y Turquía, así como los reportes cubanos, reconocen dos aspectos importantes en relación con la edad: la tasa de infección es mayor, mientras mayor edad tengan los pacientes, pero al mismo tiempo, los enfermos con úlceras negativas para Hp son generalmente más longevos.4, 14, 15, 18-20
Se ha señalado que, como la prevalencia de infección por Hp sigue disminuyendo durante las últimas décadas, la proporción de úlceras negativas a Hp aumentarán progresivamente ya que pudieran convertirse en el tipo predominante de enfermedad ulcerosa.16
Con respecto al sexo no se encontraron diferencias entre las series reportadas, en comparación con la nuestra, demostrando que esta variable no se asocia a la presencia o no del Hp, en el contexto de la enfermedad ulcerosa péptica.4,14,15 En contradicción con este planteamiento, Ramírez21 describió un predominio de hombres con úlcera activa en las cuales el 82 % fue positivo para la bacteria. Este trabajo fue realizado hace más de 10 años por lo que los resultados de estudios actuales pueden diferir, según ha ido cambiando la epidemiología de la infección por Hp.
En esta investigación hubo un franco predominio de los pacientes de color de piel blanca sobre los de piel negra, tanto para la presencia o no de la bacteria. Apenas se han encontrado estudios que aborden este tema, especialmente como factor asociado a la enfermedad ulcerosa péptica negativa a Hp. Un estudio brasileño que analizó este aspecto llegó a conclusiones similares.21
Diferentes condiciones han sido evaluadas como factor etiológico en la UP gastroduodenal negativa para Hp. En el presente estudio, el consumo de AINEs fue proporcionalmente mayor en aquellos individuos que no presentaban la infección, factor que resultó ser el único cuando algunas de estas variables, ya reconocidas por la literatura internacional como elementos asociados a las úlceras negativas para Hp, fueron sometidas a un análisis multivariado.
Los AINEs son considerados una causa importante de lesiones gastrointestinales.22 Varios autores han observado que la ingestión de AINEs es demostrada en el 25-75 % de los pacientes con UD negativa a H. pylori.23,24
Es necesario plantear que este grupo de medicamentos es el más utilizado mundialmente, incluso, en una importante cantidad de países, algunos están disponibles a la venta sin necesidad de prescripción médica. Por otra parte, es bien conocido el mecanismo a través del cual estos fármacos ocasionan lesiones en todo el tracto digestivo, siendo más frecuente en estómago y duodeno.
De esto se deriva que los efectos adversos gastrointestinales asociados al consumo de AINEs, constituyen un problema de salud.
Ong y cols.23 observaron que el Hp estaba presente en sólo el 69 % de los pacientes con UD; sin embargo, el uso de AINEs fue reportado por casi el 70 % de los afectos con UD negativa a Hp.
Todos los reportes planteados con anterioridad coinciden con los resultados de esta investigación, aunque con diversos valores, pero sin dudas la asociación de esta condición en los individuos que presentan úlceras negativas para Hp es incuestionable.
El tabaquismo ha sido invocado como una posible causa de enfermedad ulcerosa en investigaciones desarrolladas hace más de una década. En un metanálisis se plantea que el 23 % de las UP pudiera ser atribuido al tabaquismo. McColl y cols.25 observaron que 5 de sus 6 pacientes con UD idiopática eran fumadores. En algunos estudios no se observó diferencia alguna en la historia de fumar entre los pacientes con UD no-AINEs y no Hp y aquellos con úlceras asociadas a este germen, lo que señala un papel limitado de este factor. Esto concuerda con estudios anteriores que indican que la recidiva de una UD después de una triple terapia se asocia con una recurrencia de la infección, pero independiente del hábito de fumar. En otras palabras, parece que una vez que el Hp ha sido eliminado el tabaquismo no tiene efecto sobre la cicatrización de la úlcera y no influye en el riesgo de recurrencia de la misma, lo que indica que no es una causa esencial de UP.26,27
Los efectos del alcohol sobre la mucosa gástrica han llamado la atención de clínicos durante muchos años, llevándolos a realizar diversas investigaciones sobre el tema. Un estudio realizado por González-Carbajal y cols,28 demostraron que la condición de ingestión de alcohol no se asoció a un mayor número de lesiones ulcerosas positivas o negativas para Hp; a iguales conclusiones llega el grupo de Selim4 en relación con este hábito y la presencia de la infección. Por otra parte la investigación de Bytzer,29 demostró mayor relación de bebedores e infección por la bacteria que en los negativos para la misma. Iguales resultados obtuvimos por lo que podemos aseverar que el consumo de alcohol no es un factor etiológico ni agravante en la UP negativa para Hp.
Las enfermedades concomitantes ocupan otro capítulo importante en la existencia de úlceras no asociadas a la infección por Hp. Hubo un ligero predominio de pacientes con ulceras Hp negativas con otras enfermedades asociadas, pero no de manera significativa en comparación con el otro grupo. Las enfermedades descritas en este caso fueron la cirrosis hepática en primer lugar, la insuficiencia renal crónica y la enfermedad pulmonar obstructiva crónica.
Otros grupos demuestran una asociación más fuerte entre estas condiciones, reconociéndose como factor predictivo independiente para la UP no Hp. Esto ha permitido que varios autores planteen un grupo de afecciones (procesos malignos, diabetes mellitus, enfermedad crónica obstructiva de las vías respiratorias, accidente cerebrovascular, fallo renal crónico y cirrosis hepática, etc.) como causas de UP no Hp, aunque por mecanismos patogénicos diferentes. Otra explicación para la reportada asociación es que muchos pacientes con condiciones comórbidas requieran AINEs.17,18,27
Los pacientes cirróticos tienen un mayor riesgo de UP independientemente de la infección por Hp, especialmente con signos endoscópicos de hipertensión portal y la misma se incrementa a medida que aumenta el grado de disfunción hepática; lo que significa que la prevalencia de Hp en pacientes con cirrosis y ulcus péptico por lo general se ubica por debajo del 60 %.16,30-32
Se sabe que los pacientes con fallo renal crónico tienen un menor índice de infección por Hp. La recurrencia de una UP después de la erradicación de Hp es también mayor en los pacientes con nefropatía avanzada y UP que en los ulcerosos sin nefropatía. En resumen, parece que otros factores no asociados al Hp desempeñan un papel importante en la recurrencia de la UP en los pacientes renales crónicos y en los cirróticos. Por tanto, el tratamiento de mantenimiento con IBP parece recomendable en estos enfermos.33-35
Nuestro hospital cuenta con protocolos de actuación especializados en la atención a enfermos con cirrosis hepática e insuficiencia renal crónica, y además existe un servicio de trasplantología de órganos abdominales, donde estas afecciones constituyen el principal motivo de trasplante de hígado y riñón respectivamente. Esto propicia que con determinada frecuencia se presenten pacientes con estas enfermedades para realizarse endoscopia superior por diferentes motivos, por lo que no resulta raro encontrar a estos enfermos como los más frecuentemente asociados a UP Hp negativas.
La sintomatología es otro tema debatido con respecto a la diferencia que pudiese existir en la forma de presentación de las úlceras negativas y positivas para Hp. Se ha postulado que los pacientes con UP negativas a Hp, tiene formas graves de presentación, como hemorragia digestiva, obstrucción al tracto de salida, síndrome perforativo y crisis ulcerosa con pobre respuesta al tratamiento.
En la serie predominó el síndrome ulceroso, caracterizado por epigastralgia y acidez, tanto para los Hp positivos como los negativos. Contradictoriamente, los casos de HDA, fueron ligeramente más frecuentes en el grupo con Hp positivo.
El bajo porcentaje de enfermos con HDA en el hospital Hermanos Ameijeiras puede deberse a la no existencia de servicios de urgencia, por lo que los pacientes que atendemos con esta entidad, provienen mayormente del área intrahospitalaria. Es importante señalar que existe una serie de estudios que han demostrado que la incidencia de enfermedad ulcerosa péptica está disminuyendo, pero la incidencia de sus complicaciones permanece sin variaciones.36,37
Con respecto al número de lesiones ulcerosas, tanto para las duodenales como las gástricas, hubo un predominio de las dobles y múltiples, en los pacientes que no presentaron la infección, teniendo mayor significación para el caso de las duodenales.
El aspecto endoscópico de las úlceras no asociadas a Hp ha sido descrito en diversos estudios y se caracteriza por la presencia de nichos de mayor tamaño, profundidad y más numerosa, comparadas con los ulcus clásicos asociados a la infección por Hp. Chu y cols18 reportaron que las úlceras duodenales Hp negativas tenían mayor diámetro que las Hp positivas y eran más frecuentes las lesiones múltiples (10,6 % vs 3,6 %, P < 0,001).
En nuestro país no se ha estudiado suficientemente la prevalencia de la infección por Hp ni las alteraciones histológicas que es capaz de producir en la mucosa gástrica. Por otra parte las características histológicas de las úlceras negativas para Hp generan controversias.
En cuanto al predominio de algún segmento del estómago, en nuestro trabajo, fue siempre la mucosa antral la más tomada para ambos grupos; diferentes estudios de Cuba, Perú y Colombia confirman estos mismos hallazgos tanto para los pacientes infectados como los libres del germen.5-7
En lo que respecta a la actividad de la gastritis y la presencia o no de la bacteria, nuestro trabajo mostró que en los enfermos con Hp, la frecuencia de la actividad fue muy superior a los que eran negativos, diferencia que resultó ser muy significativa. Esto contradice los resultados de González-Carbajal y cols14 que evidenciaron un 54, 3 % de gastritis activa en pacientes Hp negativo, y un 45, 7 % en los positivos para la bacteria.
La presencia de la bacteria induce una respuesta inflamatoria con infiltración de leucocitos polimorfonucleares, los cuales categorizan la lesión como activa, es por ello que resulta esperado y lógico encontrar una mayor asociación entre la infección por Hp y la gastritis activa; aunque esta condición no es exclusiva ante la presencia del germen y depende también de la respuesta inmunológica del paciente.
En este estudio la presencia de metaplasia intestinal fue baja y similar para ambos grupos de pacientes, con un ligero predominio de enfermos con Hp positivo. Este es un hallazgo interesante del estudio.
González-Carbajal y cols14 encontraron que la prevalencia de la infección en los pacientes con metaplasia fue de 55, 2 % por lo que prevaleció la asociación entre la bacteria y este patrón histológico. Otro trabajo de este mismo autor mostró una asociación todavía más fuerte entre Helicobacter y metaplasma.38,39 Una serie brasileña también demostró esta relación.3
La metaplasia intestinal es un cambio adaptativo del estómago, donde se logra eliminar el hábitat natural de la bacteria, por lo que es de esperar que la misma se asocie a ausencia de la infección.
Para explicar estos hallazgos se ha señalado que la UP no asociada a Hp se produciría como resultado de un proceso que empezaría a edades tempranas con una primoinfección llevando al desarrollo de gastritis crónica y metaplasia intestinal. La extensión de la metaplasia intestinal y el desarrollo de atrofia gástrica condicionarían la falta de permanencia del Hp en la mucosa gástrica.39,40 Pero esto no siempre es así, y los focos de metaplasia pueden estar rodeados de áreas de tejido gástrico con presencia de la bacteria, por lo que una exhaustiva toma de biopsias aumenta la posibilidad de diagnosticar la presencia de la bacteria.
Los elementos histológicos de reactividad estuvieron presentes solo en enfermos con Hp negativo. No encontramos en la literatura, la asociación de UP negativa a Hp y gastritis reactiva asociada a reflujo biliar. El cambio del pH gástrico por la presencia de bilis pudiera justificar este comportamiento.
Existen otros mecanismos patogénicos implicados en la enfermedad ulcerosa péptica negativa para Hp, que fueron abordados en la introducción, pero no tomados en cuenta en la presente investigación, como la posible asociación a otras especies del género Helicobacter, la colonización aislada del duodeno por el Hp y la presencia de cáncer gástrico. En estudios futuros, con mayor alcance, mejor disposición de recursos y mayor número de casos pudiera ser útil su incorporación.
Finalmente, se puede decir que no se observaron diferencias entre las úlceras negativas y positivas a Hp en cuanto a la edad, sexo y color de la piel. Las formas clínicas de presentación fueron semejantes, predominando el patrón ulceroso en ambos casos, no hubo predominio de las formas graves en las úlceras Hp negativas. Las úlceras negativas a Hp mostraron el mismo patrón de distribución que las Hp positivas, pero con mayor tendencia a ser múltiples. Fue menos frecuente en este tipo de úlcera, la gastritis activa y la metaplasia intestinal. Los AINEs constituyeron el principal factor asociado a las úlceras Hp negativo. No existió asociación entre el hábito de fumar y el consumo de bebidas alcohólicas.