INTRODUCCIÓN
Miasis, vulgarmente conocida como "bichera", "agusanamiento" o "gusanera", es un término propuesto por Hope (1840), para definir las infestaciones de los animales domésticos y salvajes, así como del hombre, por las larvas de las moscas (díptera) de diferentes especies, que durante un período de su desarrollo, se alimentan de tejidos vivos o muertos, o del alimento ingerido por el huésped. Es de distribución mundial, principalmente en las regiones tropicales y subtropicales. Se describen los factores de riesgo siguientes: exposición de úlceras y hemorroides, infecciones bacterianas de heridas o cavidades naturales, mala higiene personal, práctica de actividades relacionadas con la cría de animales de campo, conductas asociadas al alcoholismo como insensibilidad y costumbre de dormir al aire libre, ingesta de alimentos contaminados, y lesiones que se producen como consecuencia del rascado en pacientes con pediculosis. (1)
Clínicamente las miasis se dividen en cavitarias, cutáneas e intestinales. Las cutáneas, a su vez, se dividen en miasis de heridas y forunculosas, cuyos agentes causales son Cochliomyia hominivorax, Dermatobia hominis o Cordilobya anthropophaga, entre otros. (2)
La enfermedad de Hansen o lepra, afecta primariamente las partes superficiales del cuerpo, es decir, las zonas más frías, ya que el bacilo crece en estas regiones, de ahí que las manifestaciones ocurran en los nervios superficiales, la piel, el tercio anterior del ojo, el tracto respiratorio superior y los testículos. (3,4)
Tanto la lepra como la miasis pueden cursar con presencia de úlceras en la piel. Son enfermedades más frecuentes en los países subdesarrollados, y en aquellos con climas cálidos o templados. (5) En las consultas de dermatología, usualmente nos enfrentamos a ellas por separado, por lo que su asociación en el caso presentado resultó interesante; de hecho, no se encontraron reportes de casos similares en la literatura médica, lo que motivó a la confección del informe.
PRESENTACIÓN DEL CASO
Paciente de sexo masculino, de 84 años de edad, raza negra y antecedente de salud aparente, cuyo familiar refirió que hacía aproximadamente 4 meses presentaba “calambres con sensación de adormecimiento” en miembros superiores e inferiores, dificultad en la visión de forma progresiva, y en los últimos 2 meses “abultamientos” con líquido espeso, amarillo, abundante y fétido en el pie izquierdo.
Examen físico dermatológico (datos positivos)
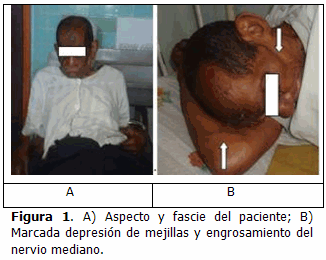
El aspecto del paciente sentado y acostado (Figura 1), mostró una facies inmóvil e inexpresiva, con depresión de las mejillas.
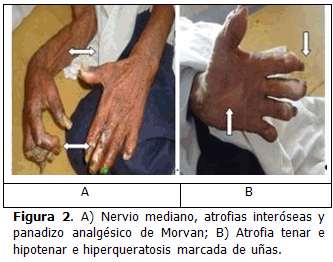
Miembros superiores: piel eritematosa, delgada y con xerosis marcada. Manos con dedos alargados, atrofia tenar, hipotenar e interósea y panadizo analgésico de Morvan. Onicogrifosis. (Figura 2)
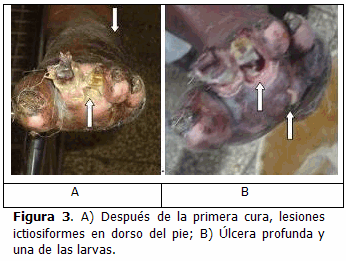
Pie izquierdo: En cara plantar de segundo y tercer dedos, lesiones de aspecto forunculoso. Al realizar limpieza, aparecieron úlceras muy profundas, de 2x2 cm, con un trayecto dirigido hacia arriba (Figura 3A), redondeadas, de bordes elevados, callosos y edematosos, con abundante tejido necrótico circundante que se extendía al dorso de ambos dedos y del pie. Presencia de exudado abundante, espeso y amarillo cremoso, muy fétido y nauseabundo, con larvas blancas numerosas, las cuales tienen entre 10 y 15 mm de largo x 3-4 mm de ancho, cilíndricas, con movimientos activos muy rápidos (Figura 3B). Todo esto se acompañaba de edema discreto en cara anterior, blando, de fácil depresión, desde el tercio inferior de la pierna hasta el dorso del pie, con placas pigmentadas e infiltradas y escamas blanco-grisáceas, laminares, secas, de difícil desprendimiento, de apariencia ictiosiforme. También se observó la presencia de 6-7 placas infiltradas en la piel de la región lumbosacra y del abdomen bajo; estas con bordes mal definidos, de 8 cm, redondeadas y con superficie ligeramente escamosa. Hacia la periferia de estas placas, aparecían pápulas escasas, grises, duras, copuliformes, en número de 15-20 y de 3-4 mm de tamaño.
Otros hallazgos al examen físico, fueron amaurosis bilateral, alopecia de ambas cejas y pestañas (madarosis), uñas de los pies hiperqueratósicas y marrones, trastornos de la sensibilidad táctil, térmica y dolorosa en manos y desde el tercio inferior de las piernas hasta el dorso de los pies; nervio mediano, facial y tibial posterior, palpables y sensibles; así como pérdida de la fuerza muscular.
Exámenes complementarios positivos
Hemograma con anemia moderada, leucocitosis y neutropenia.
Estudio de anemia: anemia ferropénica.
Velocidad de sedimentación globular (VSG): 120 mm/h.
Exudado bacteriológico con cultivo y antibiograma de secreción en úlceras: estafilococo aureus.
Baciloscopía: Índice bacteriológico codificación 4 en aurículas y codos, e índice morfológico 16 %.
Biopsia de piel compatible con lepra lepromatosa.
Radiología de tórax posteroanterior: Calcificación de los cartílagos costales. Botón aórtico ateromatoso.
Radiología de antepié izquierdo anteroposterior y lateral: Aumento de volumen de partes blandas. Osteoporosis de todas las estructuras óseas, estrechamiento de todos los espacios interarticulares interfalángicas y subluxación con destrucción de la falange distal del primero y segundo dedos. Deformidad en uso de las falanges proximales.
Electrocardiograma: Hipertrofia ventricular izquierda.
Tratamiento
La infección sobreañadida fue tratada por vía interna con antibióticos, de acuerdo a la sensibilidad del gérmen por el cultivo y antibiograma, con cefazolina por vía endovenosa, a razón de 10mg/kg/día durante 10 días; por vía tópica se aplicaron fomentos de permanganato de potasio 1x10 000, 1 hora tres veces al día y posteriormente curas con crema de nitrofurazona, cuando no se observaron larvas, las cuales se extrajeron de forma mecánica con pinza de disección, previo taponamiento diario de las úlceras con vaselina y colocación de gasa y esparadrapo durante tres días consecutivos. La anemia comenzó a ser tratada con sales ferrosas, ácido fólico, vitaminas y suplementos dietéticos a dosis habituales.
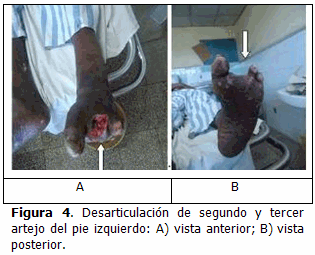
Una vez resuelta la sepsis y para un manejo integral del caso, se hizo necesario la interconsulta con las especialidades de Ortopedia y Traumatología, Angiología y Cirugía Vascular, Cirugía Plástica y Caumatología tomando como conducta quirúrgica la desarticulación del segundo y tercer artejos (Figura 4), debido a los hallazgos clínicos y radiológicos encontrados en este paciente.
La evolución fue satisfactoria, con normalización del leucograma y los neutrófilos unos días después de culminado el tratamiento antibiótico; la VSG descendió al cabo del mes.
Según programa nacional de lepra, y una vez realizada la reunión de alta particular en el servicio, se procedió al egreso para tratamiento con poliquimioterapia (PQT) y seguimiento en su área de salud, donde se requirió la intervención de especialidades en Psiquiatría, Psicología y trabajadores sociales, entre otros.
DISCUSIÓN
El contagio de la lepra es exclusivamente humano y necesita de un contacto íntimo y prolongado. Está relacionado con un bajo nivel de vida e higiene deficientes, así como a un clima cálido. La vía de transmisión no está totalmente aclarada, pero se produce fundamentalmente a través de la vía aérea y de la piel. (6) El paciente leproso tendrá una representación social o imagen que será distinguible de otro enfermo: las deformidades físicas y aparentes con las que cursa, junto con la mutilación de la parte afectada y las secreciones, crean una imagen característica de la enfermedad que la hace distinguible de otras; (7) todo esto, unido al daño nervioso irreversible y la discapacidad, son elementos que marcan profundamente la vida del paciente. (8) Lo descrito con anterioridad es distintivo en aquellos casos con diagnóstico tardío de lepra, como ocurrió en nuestro caso.
Al realizar el estudio epidemiológico se pudo constatar que el paciente provenía de una familia disfuncional, en precarias condiciones de vivienda, estado de semiabandono, y que participaba en la crianza de animales, actividad que abandonó por déficit visual. Encontramos en él muchas de las consecuencias atribuibles directamente a la lepra, como las deficiencias primarias: cierto grado de desfiguración facial, inmóvil e inexpresiva, con depresión de las mejillas por parálisis del músculo buccinador; lesiones nerviosas traducidas en parestesias y pérdida de la fuerza muscular de los miembros, con engrosamiento de algunos nervios y trastornos de la sensibilidad táctil, térmica y dolorosa; manos simiescas, con palmarizacion del pulgar que le imposibilitaba coger objetos pequeños; defectos visuales dados por amaurosis bilateral, por panoftalmía leprosa; y marcado trastorno de la personalidad.
Dentro de las deficiencias secundarias encontramos dos úlceras, osteoporosis, atrofias interóseas, panadizo analgésico de Morvan, subluxación de la falange distal del primer dedo con deformidad en uso y desintegración de las falanges proximales del pie izquierdo. Todas estas deficiencias condujeron a la discapacidad y minusvalía, que lo hicieron dependiente del personal médico y de enfermería durante la estadía hospitalaria. Luego fue excluido socialmente y prácticamente quedó en estado de semiabandono, una vez dado de alta.
La afectación ósea es uno de los principales factores pronósticos y ocurre en un 15-29 y hasta 40-95 % de los casos, principalmente en manos y pies. Puede ser específica, no específica u osteoporosis. Los cambios específicos son consecuencia directa de la invasión ósea por Mycobacterium leprae. Aparecen en enfermos bacteriológicamente activos y se manifiestan principalmente en forma de geodas/quistes óseos. Los cambios inespecíficos son mucho más frecuentes (aproximadamente el doble) y se dividen en dos grandes grupos que pueden coexistir (como ocurrió en nuestro paciente): las lesiones neurotróficas con el desarrollo posterior de úlceras tróficas; y las lesiones debidas a sobreinfección secundaria, que en nuestro caso consistió en reabsorciones óseas de las falanges distales del pie izquierdo, osteoporosis y subluxaciones. La osteoporosis puede ser consecuencia de traumatismos repetidos y/o un recambio óseo acelerado en la proximidad de una lesión activa. (9)
En el caso presentado, la lepra lepromatosa y los factores de riesgo mencionados posibilitaron el desarrollo de las larvas en las úlceras, con la ulterior difusión de la miasis cutánea forunculosa. En esta última el orden de los dípteros y el suborden de los ciclorrafos agrupan a estas moscas, y es el grupo de los estridos el que por sus características provoca las formas cutáneas, (10) las cuales se describen como las más frecuentes, sobre todo en países subdesarrollados. (11)
El desarrollo de la larva dentro de los tejidos provoca varios procesos patológicos de tipo irritativo, traumático, tóxico e infeccioso. En ocasiones, alguna de ellas es clasificada como biontófagas y pueden destruir el hueso, (12) que en nuestro caso fueron dos falanges. La presencia de abundante exudación espesa, amarillo cremoso y fétida se debió a que ellas son gregarias, pues se alimentan en masa y producen una lesión cavernosa caracterizada por necrosis licuefactiva, e incluso hemorragia. Está descrita la falta de sensación en el sitio de la herida y la zona que lo rodea, a lo que se añadieron los cambios anestésicos propios de la lepra. Por esta razón las curas no produjeron dolor, ni fue necesario el uso de analgésicos o anestésico local al realizar la biopsia de piel.
Arnol Alfonso y colaboradores (13) describen la miasis como un cuadro siempre sorprendente para el médico. Si además, el paciente es un enfermo de lepra lepromatosa, el cuadro adopta un sello muy peculiar, que exige entrega total de un equipo multidisciplinario, bajo el principio de que ambas son completamente curables.
Aunque el diagnóstico del paciente se concluyó como lepra lepromatosa y miasis cutánea forunculosa, en esta última no fue posible identificar la especie de mosca con las larvas extraídas. Se reporta el caso por su carácter inusual, basado en la asociación de estas dos entidades.