Desde su surgimiento, en 1901, la electrocardiografía ha constituido un medio diagnóstico indispensable, no invasivo, reproducible, barato y al alcance de todos, adquiriendo en los últimos años un protagonismo relevante.
A pesar de que en los últimos decenios fueron propuestos muchos otros nuevos métodos de investigación instrumental, la electrocardiografía no cede su importancia rectora, realizándose cada año millones de electrocardiogramas.
La derivación aVR ha sido, en el pasado, frecuentemente olvidada durante la interpretación electrocardiográfica. (1,2) En opinión de algunos autores, (3) con los cuales coincidimos, esto está relacionado con la dirección del vector electrocardiográfico de todos los elementos registrados en esta derivación. Investigaciones recientes han demostrado su valor diagnóstico y pronóstico. (3) Con el presente artículo se pretende revisar la literatura actual sobre la utilidad clínica de aVR: la derivación perdida.
Derivación aVR, diagnóstico y pronóstico en los síndromes coronarios agudos
La elevación del segmento ST, en aVR, en el infarto agudo del miocardio, con supradesnivel del ST (IAMCEST) de cara inferior, tiene un gran significado para predecir la arteria culpable, así como para la estratificación del riesgo. (4-6) La elevación del segmento ST en aVR ha sido relacionada tradicionalmente con oclusión del tronco de la coronaria izquierda, con enfermedad de tres vasos, y con evoluciones adversas. En los pacientes con IAMCEST de cara inferior se han utilizado de forma tradicional las derivaciones DII, DIII y aVF para predecir la arteria relacionada con el infarto (ARI). Estudios recientes han reportado que el descenso del ST mayor o igual a 1 milímetro (mm) en aVR, está relacionado con oclusión de la arteria circunfleja, mientras que cuando el descenso es menor de 1 mm se relaciona con oclusión de la coronaria derecha. (7,8) Según estos autores, el infradesnivel del ST en aVR sugiere que están involucradas la pared posterolateral y apical, las cuales pueden ser irrigadas por la circunfleja o una coronaria derecha larga que dé origen a la rama posterolateral.
Los análisis de los resultados del Global Registry of Acute Coronary Events (GRACE) mostraron una correlación significativa entre la elevación del segmento ST y la enfermedad del tronco de la coronaria izquierda y la enfermedad de tres vasos, respectivamente. (9)
La prevalencia de enfermedad de tronco y tres vasos, se incrementa desde un 10,1 % a un 29,6 % cuando la elevación del ST está entre 0,5-1mm o es mayor de 1 mm, respectivamente. (9) Una elevación del ST en aVR mayor que en V1 en casos de infarto de cara anterior, se ha relacionado con enfermedad de tronco, mientras que la elevación del ST en aVR, bloqueo de rama derecha, depresión del ST en V5 con elevación del ST mayor de 2,5 mm en V1, se ha relacionado con oclusión proximal de la arteria descendente anterior. (10)
Desde el punto de vista pronóstico la elevación del segmento ST en aVR ha estado relacionado con hipotensión, disminución de la fracción de eyección del ventrículo izquierdo y Kllip-Kimball elevado en el momento del ingreso, así como con una evolución intrahospitalaria adversa, tanto en los síndromes coronarios agudos con elevación del ST (SCACEST) como en los que cursan sin elevación del ST. (11) La experiencia en nuestro servicio ha estado en relación con el valor pronóstico de la elevación del ST en aVR en los síndromes coronarios agudos sin elevación del ST (SCASEST), observándose una clara relación con la enfermedad de tronco y tres vasos, con una evolución intrahospitalaria adversa y recurrencia de angina e IAMCEST.
El análisis de la polaridad y amplitud de la onda T en aVR, tiene utilidad pronóstica en la enfermedad coronaria. Un estudio retrospectivo con 24 270 pacientes mostró que el riesgo relativo de mortalidad cardiaca aumentó de 1, 1,5, 3 y 5 veces cuando la amplitud de la onda T era mayor de -2 mm (tomado como referencia), entre -2 y -1mm, -1 y 0 mm y mayor de 0 mm. La mortalidad anual fue de 3,4 % en el último grupo en comparación con 0,4 % en el grupo de referencia. (3)
Derivación aVR y diagnóstico de las taquicardias de QRS ancho
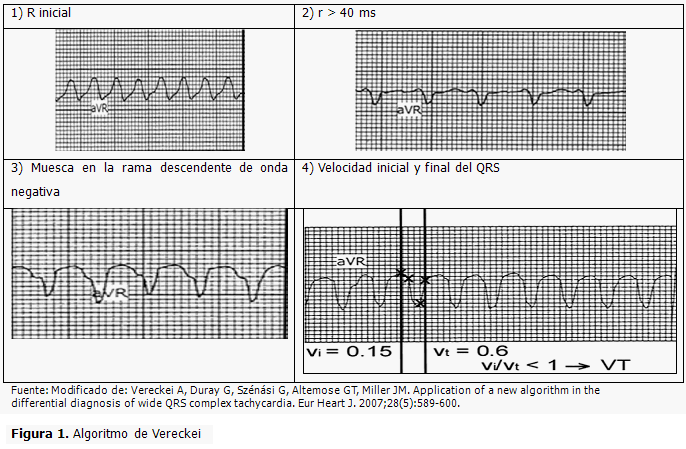
Las taquicardias con QRS ancho aparecen con relativa frecuencia en la práctica clínica diaria, constituyendo un reto para la pericia médica, ya que el diagnóstico diferencial entre las taquicardias ventriculares y supraventriculares con QRS mayor de 120 milisegundos (ms) tiene implicaciones terapéuticas y pronósticas. La derivación aVR brinda una visión única del corazón en un ángulo de 210 grados en el plano frontal. (3) El complejo QRS es usualmente negativo en esta derivación. Un complejo positivo indica que el origen del impulso es cercano al ápex del ventrículo izquierdo y que la despolarización progresa hacia la base. Vereckei y colaboradores, propusieron un algoritmo basado en la derivación aVR para el diagnóstico diferencial de las taquicardias de QRS ancho, (12) el cual se basa en cuatro criterios: 1) Presencia de onda R inicial; 2) Presencia de onda q o r inicial, mayor de 40 ms; 3) Presencia de una muesca en la rama descendente inicial de un complejo QRS predominantemente negativo; 4) La razón de los cambios de voltaje en los primeros y últimos 40 ms del QRS. (Figura 1)
Este protocolo, al utilizar una sola derivación, se hace potencialmente más fácil que los anteriores (Kindwall et al, Brugada et al), sin embargo, teniendo en cuenta que más de un 10 % de las taquicardias con QRS ancho no se diagnostican correctamente con la aplicación de un solo protocolo, se recomienda el uso combinado de otros algoritmos, así como la probabilidad del paciente de tener una taquicardia ventricular. (12)
En nuestro servicio se aplica en la actualidad el algoritmo de Vereckei en conjunto con el algoritmo de Brugada, con lo cual se ha aumentado la sensibilidad y especificidad en el diagnóstico de las taquicardias ventriculares.
Otras utilidades de la derivación aVR
Múltiples investigadores han evaluado el significado de la elevación del segmento ST durante la prueba de esfuerzo, encontrándose que una elevación del ST en aVR y V1 se relaciona con enfermedad de tronco, con un 85,7 % de sensibilidad y un 81,6 % de especificidad. (13,14)
La utilidad clínica de la derivación aVR ha sido demostrada en otras circunstancias: onda S mayor de 14 mm como criterio de hipertrofia ventricular izquierda, (15) complejo QRS positivo como expresión de dextrocardia, (16) elevación del segmento PR con infradesnivel del ST en la pericarditis aguda, (17) elevación del ST en el embolismo pulmonar masivo y en el Síndrome de Takosubo. (18,19) Además se ha mostrado su utilidad para el diagnóstico del origen de las taquicardias auriculares focales, y como criterio alternativo en el diagnóstico del bloqueo fascicular anterior izquierdo. (20,21)
Resulta obvia e incuestionable la utilidad clínica de la derivación aVR, por lo que pensamos debe ser vista en conjunto con otras derivaciones para incrementar el valor pronóstico del electrocardiograma, e incluso llegar al diagnóstico de algunas condiciones cardiacas.