INTRODUCCIÓN
Las primeras punciones lumbares con propósitos inicialmente terapéuticos, fueron realizadas hace más de un siglo. (1) Este procedimiento, ampliamente utilizado desde entonces, ha permitido el análisis del líquido cefalorraquídeo (LCR) con fines diagnósticos, pronósticos e investigativos de múltiples enfermedades neurológicas. (2-10)
Si bien algunos médicos afirman que la punción lumbar (PL) en manos expertas es una técnica fácil y segura, por otros es considerado como uno de los procedimientos más difíciles en medicina, no solo porque depende de las habilidades del médico, sino también de la talla, la anatomía y de la comodidad del paciente. Sus complicaciones son relativamente escasas aunque algunas pueden ser importantes. (11-16) Por ello, para su realización es necesario solicitar el consentimiento informado (CI) del paciente o familiar tras una explicación detallada y comprensible del motivo de la PL, la técnica empleada, sus contraindicaciones y sus posibles complicaciones.
La literatura científica refiere innumerables trabajos teóricos sobre el consentimiento informado, sin embargo en la práctica diaria de la asistencia sanitaria somos testigos de que con frecuencia no se solicita o se realiza inadecuadamente y varios estudios nos lo confirman. (17-19)
Hace dos años, en el marco del Congreso Internacional de Neurología y Neurocirugía (NeuroCuba 2009) se nos pidió preparar una conferencia titulada ¨Consideraciones éticas relacionadas con los estudios de LCR¨. En ese momento el tema resultó interesante y controversial entre los participantes. Motivados por esta experiencia, se decide acometer la presente investigación, en la que se propone como objetivo: identificar cómo funciona el proceso del consentimiento informado para realizar la punción lumbar y su importancia para los profesionales en nuestro medio.
MÉTODO
Se realizó un estudio exploratorio, descriptivo y transversal, en los meses de abril-mayo del 2009. El universo de estudio lo constituyeron médicos procedentes de los niveles de atención secundario y terciario de salud de La Habana. Se analizó una muestra no probabilística de 90 sujetos.
Para la selección de esta muestra se tuvieron en cuenta los siguientes criterios de inclusión: (a) ser médico (especialista o residente) que por su especialidad realizara o que hubiera realizado el procedimiento de la PL al menos ocasionalmente, (b) estar presente el día de aplicación de la encuesta, (c) que consintiera en su participación.
Se utilizó como herramienta de evaluación un cuestionario auto-aplicable compuesto por dos partes. La primera buscaba la caracterización sociodemográfica de la muestra y la segunda estaba conformada por 7 preguntas. Este cuestionario, antes de ser aplicado a la muestra, fue previamente validado según criterio de expertos (siguiendo los criterios de Moriyama modificados) (20) y mediante un pre-test prueba piloto en una muestra de diez profesionales que cumplían los criterios de inclusión.
Las preguntas permitieron evaluar y categorizar los siguientes puntos: frecuencia con que el profesional realiza la PL con fines diagnósticos y/o terapéuticos, práctica profesional del proceso de CI cuando se realiza PL, características del CI para la PL (forma y lenguaje), frecuencia con que ofrece información importante sobre la PL, práctica del CI por parte de otros profesionales, exigencia del CI (modelo escrito) por parte de los usuarios, importancia del CI para la PL y argumentos de la importancia o no del CI.
Se cumplió con las consideraciones éticas establecidas para la realización de investigaciones, tales como: anonimato, consentimiento y voluntariedad, a partir de la previa concertación y negociación con las personas que participaron en ella. A los profesionales encuestados la información al respecto se les hizo saber oralmente y por escrito en el encabezado de la encuesta.
Los datos generados de las encuestas fueron computados en una base de datos con la aplicación EXCEL para Windows XP. Mediante la estadística descriptiva se realizó el análisis de los datos numéricos a través del estudio de frecuencias relativas y porcientos. Esta permitió organizar, clasificar y describir las variables. El procesamiento estadístico computacional se realizó con ayuda del SPSS (Statistical Package for the Social Sciences) versión 11.5 sobre Windows.
RESULTADOS
El 100 % de los cuestionarios aplicados se consideraron válidos al ser contestadas todas las cuestiones específicas acordes a las instrucciones dadas en él.
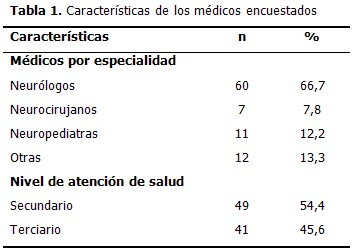
Entre los encuestados predominó el sexo masculino (53,3 %). La edad promedio fue de 40,27 años y la desviación estándar de 9,08 años. Otras características de los profesionales encuestados, como especialidad y nivel de atención de salud se muestran a continuación. (Tabla 1).
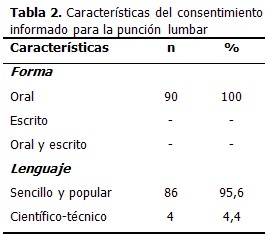
La mayoría de los profesionales encuestados, realizan frecuentemente la PL con fines diagnósticos (58,9 %) y ocasionalmente con fines terapéuticos (44,4 %). En cuanto a la práctica del CI, cuando se realiza se encontró que el 61,1 % de los médicos solamente informa a los pacientes y/o familiares sobre el procedimiento (55/90) y el 38,9 % informa y además pide a los pacientes y/o familiares su consentimiento (35/90). Todos los médicos dan la información y/o solicitan el consentimiento solo de forma oral. Afortunadamente la mayoría (95,6 %) lo hace con un lenguaje sencillo y popular. Solo el 16,7 % de los encuestados (15/90) refiere que los usuarios le solicitaron el consentimiento escrito. (Tabla 2).
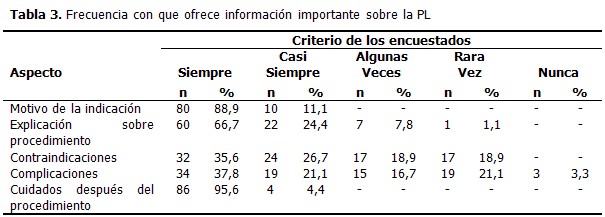
Nuestros médicos cuando realizan la PL no siempre informan a través del CI todos los aspectos importantes a tener en cuenta. Para la determinación de la variable, práctica del CI por otros profesionales, a los encuestados se les preguntaba sobre la frecuencia de realización de CI para PL en el caso de que a él o a algún familiar se la hubieran efectuado. En este caso estuvo el 83,3 % de los encuestados (75/90). Para ellos la práctica del CI por sus colegas había sido de la siguiente forma: siempre 18,7 % (14/75), casi siempre 0% (0/75), algunas veces 13,3 % (10/75), rara vez 12 % (9/75) y nunca 56 % (42/75). En tanto que las contraindicaciones algunas veces (18,9 %) e incluso rara vez (18,9 %) son tenidas en cuenta, así como las complicaciones de este procedimiento (algunas veces: 16,7 %, rara vez: 21,1 %, nunca: 3,3 %). (Tabla 3).
Aspectos como los motivos de realización y cuidados después del procedimiento son siempre o casi siempre explicados al paciente y/o familiar. Sin embargo, encontramos que el 7,8 % de los médicos refieren que sólo algunas veces explican el procedimiento. (Tabla 4).
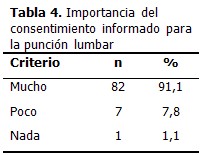
Para la mayoría de los encuestados (91,1 %) el CI para la PL es de mucha importancia y justificado fundamentalmente por el derecho del paciente a ser informado. El resto, sin embargo, no piensa igual y argumentan lo siguiente:
- No todos los pacientes pueden comprender adecuadamente esta información.
- El CI obstaculiza la dinámica de la asistencia clínica.
- La información suele asustar desproporcionadamente al paciente e inducirle a rechazar esta intervención de riesgo mínimo.
- No hay necesidad de pedir consentimiento si se siguen los procedimientos establecidos.
- El CI más que una protección al paciente es una protección jurídica para el médico.
DISCUSIÓN
La punción lumbar es un procedimiento invasivo, habitualmente utilizado por nuestros médicos, principalmente con fines diagnósticos. Aunque su realización demanda la práctica de un adecuado proceso de CI., este estudio evidencia las deficiencias que aún existen en cuanto a su calidad y cumplimiento.
Para la mayoría de nuestros médicos el CI para la PL es una práctica más a modo informativo que para pedir el consentimiento del paciente y/o familiar, de manera que ignoran que ambas cosas son importantes. No basta con informar. El paciente y/o familiar tienen, en virtud del principio ético de autonomía, el derecho de aceptar o no dicha intervención.
Para poder consentir, es decir tomar una decisión consciente y libre, el paciente o familiar/representante responsable de su cuidado, necesita por supuesto, estar bien informado. Es decir, conocer sobre todos los aspectos importantes de este procedimiento, que incluyen: motivo de la indicación, explicación sobre el procedimiento, contraindicaciones, complicaciones y cuidados después del procedimiento. Sin embargo, se observa cómo nuestros médicos todavía son reservados para comunicar abiertamente aspectos importantes como la explicación del procedimiento, las contraindicaciones y las complicaciones de la PL.
Todos los encuestados refieren que el CI lo hacen oralmente, al parecer, por no existir hojas informativas para los pacientes y familiares, ni el modelo escrito de declaración y/o revocación de consentimiento. La información importante sobre la PL, que el paciente y/o familiar necesita conocer para así poder tomar decisiones, y que el médico está obligado a ofrecer, puede proporcionarse de forma oral, pero si no existe modelo escrito de declaración de consentimiento, deberá quedar constancia escrita en el expediente clínico del enfermo.
Para una mejor comprensión de la información brindada, se deberá emplear un lenguaje sencillo al evitar tecnicismos o excesivos detalles. Felizmente, en este punto casi todos los encuestados están al tanto.
Complace saber que para la mayoría el CI es importante para la PL, pero lamentablemente todavía algunos médicos temen que el llevar a cabo el procedimiento se convierta en obstáculo para la realización de este, ya sea por temor del paciente o a la burocratización que pueda llevar consigo.
Entonces, es importante recordar que en el contexto de la relación médico-paciente, el paciente no solo tiene derecho a ser informado sino a ser convencido y ayudado por el profesional para vencer sus temores. Es un error pensar que el motivo del CI más que proteger al paciente es proteger al médico o a la institución contra reclamaciones legales y que este resguardará su responsabilidad profesional ante un reclamo por mala praxis.
Este estudio denota la falta de conocimientos entre los médicos encuestados, sobre el fundamento ético y aspectos prácticos del CI. También evidencia como la generalidad de los usuarios se conforma solo con la información que los médicos le brindan y desconocen sus derechos a consentir de manera escrita sobre la realización de este procedimiento.
Nuestros resultados concuerdan con trabajos publicados en el medio que describen el CI como una práctica no sistemática en asistencia, justificados en que no es una norma generalizada o por desconocimiento de este por parte de los profesionales de la salud y los pacientes. (17-19) Estos estudios argumentan como una de las causas de la falta de conocimientos sobre el CI, la falta de conocimientos en ética médica y bioética en el personal encuestado. Aunque en esta investigación en particular no se estudió esta relación, se coincide totalmente con estos criterios puesto que en otras investigaciones realizadas por la autora corroboran la falta de conocimientos en bioética de nuestros profesionales de la salud. (21)
A pesar de que la mayoría de nuestros médicos valoran la importancia de ofrecer el CI cuando realizan la PL, este no se constituye todavía como una práctica sistemática en nuestro medio y en ocasiones se realiza inadecuadamente. Entre las deficiencias se encontraron: la insuficiente información sobre aspectos como la explicación del procedimiento, sus contraindicaciones y complicaciones, y la omisión de la solicitud del consentimiento del paciente y/o familiar. Por ello, se considera necesario recabar que el CI para la PL constituye una exigencia ética para el médico y un derecho exigible por parte de los pacientes que urge divulgar e instituir como práctica sistemática.
-------------------------------------------------------
Anexo 1. Encuesta utilizada en el estudio.
ENCUESTA SOBRE EL CONSENTIMIENTO INFORMADO
Esta encuesta está dirigida a médicos que como práctica realizan o han realizado punción lumbar a sus pacientes. Solicitamos su colaboración anónima para determinar la actitud de los profesionales en relación con este procedimiento. Gracias por su cooperación.
Nivel de atención de salud
1) Secundaria _____
2) Terciaria _____
Especialidad
1) Médico especialista. ¿De qué especialidad? ____________
2) Residente. ¿De qué especialidad? ____________
Sexo:
1) Femenino _____
2) Masculino _____
Edad:
______ años
1.- ¿Usted realiza el procedimiento de punción lumbar a sus pacientes?
a. Con fin diagnóstico
1) Frecuentemente _____
2) Ocasionalmente _____
3) Nunca _____
b. Con fin terapéutico
1) Frecuentemente _____
2) Ocasionalmente _____
3) Nunca _____
2.- Cuando usted realiza la punción lumbar…
1) Solamente informa al paciente y/o familiar _____
2) Informa y además pide su consentimiento _____
3.- ¿De qué forma ofrece la información y/o pide el consentimiento?
1) Oral _____
2) Escrito _____
3) Oral y escrito _____
a. ¿Qué tipo de lenguaje utiliza?
1) Sencillo y popular _____
2) Lenguaje científico-técnico _____
4.-Si no ofrece el consentimiento escrito, ¿alguna vez se lo han solicitado?
1) Sí _____
2) No _____
5.-Usted le explica al paciente y/o familiar sobre los siguientes aspectos de la punción lumbar…
a. Motivo de la indicación
1) Siempre _____
2) Casi siempre _____
3) Algunas veces _____
4) Rara vez _____
5) Nunca _____
b. Cómo se realiza el procedimiento
1) Siempre _____
2) Casi siempre _____
3) Algunas veces _____
4) Rara vez _____
5) Nunca _____
c. Contraindicaciones
1) Siempre _____
2) Casi siempre _____
3) Algunas veces _____
4) Rara vez _____
5) Nunca _____
d. Complicaciones
1) Siempre _____
2) Casi siempre _____
3) Algunas veces _____
4) Rara vez _____
5) Nunca _____
e. Cuidados después del procedimiento
1) Siempre _____
2) Casi siempre _____
3) Algunas veces _____
4) Rara vez _____
5) Nunca _____
6.- ¿A usted o a algún familiar(es) le han realizado punción lumbar?
1) Sí _____
2) No _____
a. Si su respuesta es afirmativa, ¿le han pedido el consentimiento informado?
1) Siempre _____
2) Casi siempre _____
3) Algunas veces _____
4) Rara vez _____
5) Nunca _____
7.- ¿Considera importante el consentimiento informado cuando se realiza este procedimiento?
1) Mucho _____
2) Poco _____
3) Nada _____
a. ¿Por qué?
_______________________________________________________________________________________________________________
_______________________________________________________________________________________________________________
_______________________________________________________________________________________________________________
_______________________________________________________________________________________________________________