INTRODUCCIÓN
Cuando se habla hoy del tratamiento de la enfermedad cerebrovascular (ECV), resulta común hacer referencia a la superación de la época del llamado “nihilismo terapéutico” frente a este proceso. (1)
La atención a pacientes con enfermedad cerebrovascular requiere un sistema organizado desde la atención prehospitalaria hasta el egreso del paciente, que asegure la continuidad de la rehabilitación. Aunque esto constituye un reto para los sistemas de salud, la mayoría de los países desarrollados y muchos en vías de desarrollo, han introducido cambios sustanciales en la organización de la atención de estos enfermos. (2)
Así surgen las unidades de ictus (UI), las cuales ofrecen un monitoreo continuo de los indicadores fisiológicos. Estas se asocian a menor mortalidad y a 2,5 veces mayor probabilidad de tener una buena evolución al alta, y permitir la detección temprana de las complicaciones y su tratamiento rápido. (3,4)
Desde el punto de vista de los costos, los beneficios esperados por el ingreso de estos pacientes en UI justifican el mayor costo de la atención en la fase aguda, a causa de una reducción de estos en la atención posterior al ictus. (5-7)
El Grupo para el Estudio de las Enfermedades Cerebrovasculares de la Sociedad Española de Neurología (SEN) define la UI como: "…una estructura geográficamente delimitada para el cuidado de pacientes con ictus, que tiene un personal entrenado, específicamente dedicado, coordinado por un neurólogo experto, con servicios diagnósticos disponibles durante las 24 h del día, y que dispone de protocolos escritos para el manejo de los pacientes, basados en evidencias científicas". (8)
En el estudio “Necesidad de cambios organizativos en el Sistema Nacional de Salud para la atención del ictus”, de Otman y colaboradores (2), se define parte de la problemática en la asistencia a estos pacientes que existe hoy en nuestro país. Al respecto exponen las siguientes razones: la población desconoce la urgencia del ictus; la educación a la población en relación con el ictus ha sido insuficiente y no ha tenido impacto en el conocimiento sobre el tema; el personal médico desconoce la urgencia del ictus como una emergencia similar al infarto agudo del miocardio y el politraumatismo; la atención médica a estos pacientes descansa en personal médico y de enfermería sin adiestramiento o dedicación al manejo de estos enfermos; el sistema de traslado por ambulancias es ineficiente y no tiene enfermedad cerebrovascular como prioridad; los pacientes con ictus se hospitalizan en salas abiertas de medicina, en terapias intermedias generales, o en terapias intensivas generales (los menos); alta frecuencia de indicaciones de medicamentos que no han mostrado eficacia para la fase aguda, tales como pentoxifilina, piracetam, nimodipino y vitaminas antioxidantes, terapias potencialmente iatrogénicas como el uso rutinario de manitol, soluciones hipoosmolares (como la dextrosa 5 %), y medicamentos antihipertensivos que tienen igual riesgo al utilizarse de forma rutinaria; también el uso de métodos diagnósticos ineficaces como la punción lumbar. No existe disponibilidad de medicamentos de primera línea en todas las etapas del manejo del enfermo: no se cuenta con el trombolítico factor tisular activador del plasminógeno (rtPA) para el tratamiento específico del infarto cerebral, en escasos centros se realiza un manejo adecuado y urgente de pacientes con hemorragia subaracnoidea, y no se dispone de antiplaquetarios alternativos a la aspirina como el clopidogrel. Existe atraso tecnológico en medios diagnósticos accesibles y de equipamiento para el tratamiento: los equipos de neuroimagen no están a disposición de la urgencia para el ictus en la mayoría de los centros y no se dispone de equipos para el estudio vascular (equipos de Doppler transcraneal, angiógrafos).
Con la remodelación de los hospitales en Cuba, muchos centros han creado hipotéticas "salas de ictus", al dedicar un espacio físico con un número de camas, habitualmente atendidas por el personal de las terapias intermedias; sin embargo, la UI se basa en un concepto diferente. (2)
En el Hospital General Universitario “Dr. Gustavo Aldereguía Lima” de Cienfuegos, se creó (en noviembre de 2007) la sala para el tratamiento de la ECV y rehabilitación de los pacientes, en aras de brindar una atención diferenciada a quienes sufren enfermedad cerebrovascular; sin embargo, en el personal médico en general, no existe la visión de los beneficios que esta puede aportar a estos pacientes.
Por las razones antes expuestas se realizó esta investigación con el objetivo de determinar los beneficios que se obtienen con la atención diferenciada a pacientes con enfermedad cerebrovascular en un hospital general.
MÉTODOS
Se realizó un estudio descriptivo, de serie de casos, que incluyó 1038 pacientes adultos que se hospitalizaron en la sala de ECV y rehabilitación del Hospital General Universitario “Dr. Gustavo Aldereguía Lima”, de Cienfuegos, en el período comprendido entre enero de 2008 y diciembre de 2009.
Los pacientes se admitieron provenientes del centro provincial de emergencia médica y de la unidad de cuidados intensivos clínicos, con diagnóstico de ECV, según protocolos establecidos en este centro.
Como variables del estudio se incluyeron: estadía del paciente en sala, diagnóstico clínico, clasificación clínica del ictus, índice de Barthel (9) y el estado al egreso.
Los datos fueron tomados del reporte del Departamento de Estadística del Hospital, así como del registro automatizado de pacientes de la sala 6B (sala especializada en el cuidado a pacientes con enfermedades cerebrovasculares); los que se introdujeron en el programa SPSS v. 15.0 para Windows que permitió el análisis y expresión de los resultados en gráficos y tablas de frecuencia y porcentaje.
En los resultados y conclusiones del estudio no se expresa ninguna información personal de los pacientes admitidos en esta sala y no se aplicó ningún procedimiento fuera de lo escrito en la guía de práctica clínica para cada uno de los subtipos de ictus.
RESULTADOS
La sala para el tratamiento especializado a pacientes con enfermedades cerebrovasculares cuenta con 18 camas para la atención de pacientes procedentes, en su mayoría, de la unidad de cuidados intensivos clínicos (UCIC) o del centro provincial de emergencia médica (CPEM) según protocolos establecidos, y con el diagnóstico presuntivo de ECV. Cuenta además con un área de rehabilitación para dichos pacientes.
Para garantizar la asistencia médica se creó un equipo multidisciplinario integrado por neurólogos, clínicos, fisiatras, logofoniatras, licenciados en medicina física y rehabilitación, así como con personal de enfermería entrenado en la atención de estos pacientes.
En la sala para el cuidado de pacientes con enfermedades cerebrovasculares fueron admitidos 1038 pacientes y la enfermedad fue confirmada en 972 (93, 6 %). (Tabla 1).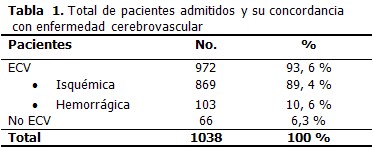
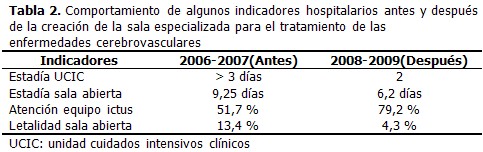
Al realizar una comparación de algunos indicadores hospitalarios antes y después de la creación de la sala especializada para el tratamiento de las ECV se pudo comprobar que disminuyó la estadía hospitalaria, así como la letalidad por ECV cuando es atendida por un equipo especializado en el cuidado a pacientes con esta enfermedad. (Tabla 2).
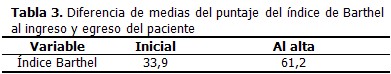
Los resultados de la evaluación por el índice de Barthel al ingreso y egreso de los pacientes mostraron que los pacientes tienen una ganancia como promedio de más de 20 puntos, durante el periodo de ingreso en la sala especializada. (Tabla 3).
DISCUSIÓN
Los beneficios absolutos en la atención hospitalaria en unidades especializadas para el ictus son lo suficientemente grandes como para justificar una reorganización de los servicios. De acuerdo a una revisión sistemática de ensayos clínicos aleatorizados de la Colaboración Cochrane, donde se incluyeron 23 ensayos clínicos, la atención en UI mostró reducción en las muertes registradas en el seguimiento final al año, en el riesgo de muerte o institucionalización y el de muerte o dependencia. (10) Este y otros estudios demostraron que el beneficio persiste después de ajustar por edad, sexo y gravedad del déficit neurológico inicial y distintos subtipos de ictus, sin producir una duración mayor en la estadía hospitalaria. (11,12)
En otros estudios realizados sobre el tema se ha demostrado que la atención a la enfermedad cerebrovascular en unidades diferenciadas ha disminuido la mortalidad, los costos para el paciente y los costos para el centro hospitalario. (13)
La creación de una sala de ECV y Rehabilitación en el Hospital General Universitario “Dr. Gustavo Aldereguía Lima” ha garantizado una atención diferenciada a 1038 pacientes, de los cuales el 93,6 % padecía una enfermedad cerebrovascular. Recibieron atención por un equipo multidisciplinario que ha garantizado, al igual que en los estudios previamente comentados, una mejoría en la atención y una mejor calidad de vida para este grupo de pacientes.
Con respecto al tipo de ECV, pocos autores han analizado específicamente las posibles diferencias en cuanto al beneficio que reciben por su tratamiento en una UI, a pesar de ser conocidas las desigualdades en el pronóstico, fundamentalmente en lo que respecta a mortalidad y recuperación funcional. Así, tanto las hemorragias cerebrales como los infartos territoriales por oclusión de gran vaso o de origen cardioembólico se asocian a mayor mortalidad hospitalaria y peor recuperación funcional que los infartos cerebrales (IC) lacunares. (14)
En correspondencia con la prevalencia bien conocida de la ECV de naturaleza isquémica (85 %) sobre el de origen hemorrágico (15 %), en esta serie de casos existió un predominio de la enfermedad isquémico, dato que también coinciden con el porcentaje descrito en la literatura. (15)
En estudios realizados a nivel internacional se ha constatado una reducción de la estancia media hospitalaria en las unidades cerebrovasculares frente a las salas de medicina general. En un estudio realizado en Chile se plantea que el promedio de días/cama en los pacientes ingresados en una unidad de ataque cerebral (UTAC) es inferior de los pacientes que ingresan a otras unidades de atención, lo cual se atribuye a la acción conjunta de un equipo multidisciplinario, neurólogos, neurocirujanos, fisiatras, kinesiólogos, enfermeras, fonoaudiólogos, protocolos escritos que facilitan el estudio y diagnóstico de los pacientes, las prioridades en la realización de exámenes, el acceso inmediato a neuro-imagenología, la disminución de complicaciones habituales en los pacientes vasculares como son las neumonías y trombosis venosa, todo lo cual habla a favor de la atención de estos pacientes en salas especializadas. Otros estudios coinciden en la importancia del manejo temprano de esta entidad y sobre todo en salas especializadas.(16,17)
En esta serie de casos se logró reducir la estadía hospitalaria tanto dentro de la unidad de cuidados intensivos clínicos como en la sala de enfermedades cerebrovasculares en relación con las cifras correspondientes a los años 2006 y 2007 antes de este servicio y cuando la mayoría de estos pacientes eran hospitalizadas en salas de medicina.
Es notable además la diferencia en cuanto a la atención a estos pacientes por un equipo multidisciplinario (79,2 %) después de inaugurado nuestro servicio en comparación con los datos existentes en los años 2006 y 2007 donde solo un 51,7 % de los pacientes recibían este beneficio.
El estudio PRACTIC, realizado en el año 2005, que evaluó la asistencia a los pacientes con ECV aguda en 88 hospitales, demostró que la atención neurológica, cuando se comparaba con otras salas de medicina, reducía la mortalidad y las complicaciones intrahospitalarias, con mejor situación funcional al alta y a los 6 meses tras la enfermedad, además de conseguir una reducción en las recurrencias a los 6 meses. (18) Más recientemente, un estudio observacional realizado en Italia, con seguimiento de 11 572 pacientes atendidos en las primeras 48 h tras el accidente cerebrovascular, de 260 hospitales italianos, demuestra claramente una reducción en el riesgo de muerte o incapacidad en los pacientes atendidos en UI frente a salas convencionales. (19) En esta investigación, en coincidencia con lo reportado en la literatura, se evidenció una disminución significativa de la letalidad por esta enfermedad, de 13,4 % en los pacientes con ictus que anteriormente eran admitidos en salas convencionales de medicina, a un 4,3 % en sala de enfermedades cerebrovasculares.
Otro aspecto importante a considerar es la recuperación neurológica de los pacientes, ya que la ECV es una de las principales causas de dependencia en adultos. (20) En los diferentes estudios que analizan este aspecto se demuestra que el estado funcional al alta también mejora en los pacientes atendidos en una UI frente a una sala de medicina general. (21-22) En este estudio se observaron resultados similares a los expuestos en la bibliografía ya que con la atención especializada a la enfermedad cerebrovascular se logró un mejor grado de capacidad funcional expresado por un aumento del índice de Barthel al egreso, garantizando con esto una mejor incorporación de estos enfermos a la sociedad.
La atención diferenciada a la enfermedad cerebrovascular en hospitales generales muestra beneficios para el paciente, así como que, solo con la reorganización de los sistemas de salud, y con los recursos disponibles hoy en nuestro país, podemos asistir con más calidad al paciente portador de una ECV.