INTRODUCCIÓN
La Atención Primaria de Salud comprende un conjunto de procederes y servicios de promoción, prevención, curación y rehabilitación, así como la protección de grupos poblacionales específicos, y el abordaje de problemas de salud con tecnologías propias de este nivel de atención.(1,2)
El caso particular de la diabetes mellitus, considerada como una enfermedad de primer nivel, desde la óptica de la salud pública a nivel mundial, por constituir una de las enfermedades crónicas no transmisibles más frecuentes, por la severidad y diversidad de sus complicaciones crónicas, constituye hoy día un serio problema de salud y un desafío para cualquier sistema.(3,4)
La Organización Mundial de la Salud calcula que, a escala mundial, 422 millones de personas mayores de 18 años padecían diabetes en el año 2014,(4) cifra que se esperaba pudiera duplicarse en los años siguientes. En Cuba, en 2018 padecían la enfermedad 654678 personas, estimándose que el 30 por ciento de quienes la padecen lo desconocen. Cienfuegos ocupa el cuarto puesto en cuanto a prevalencia de diabetes en el país, con una tasa de 55,4.(5)
Una de las complicaciones más comunes de la diabetes mellitus es la úlcera del pie diabético, reconocida como una fuente importante de morbilidad y mortalidad.(6) Las estadísticas de salud de Cuba en el año 2017 muestran que la prevalencia de úlcera del pie diabético en el sexo femenino fue de 55 %, contra 45 % en hombres, situación que exige un enfoque multidisciplinario, con un fin común: evitar las lesiones y las amputaciones.(6,7)
Actualmente se dispone de un novedoso medicamento cubano, HeberprotP®, cuyo principio activo es el factor de crecimiento epidérmico obtenido por vía recombinante; estimula la proliferación de fibroblastos, queratinocitos y células endoteliales de los vasos; ha llegado a solucionar una necesidad médica no cubierta: la cicatrización de la úlcera de miembros inferiores en pacientes diabéticos.(8,9) Una de las tendencias de la medicina contemporánea en los últimos años que se destaca con un vigor creciente, es la incorporación de técnicas complementares de la Medicina Bioenergética y Natural en la atención primaria.(10) Sin dudas, la ozonoterapia resulta una de las técnicas complementarias que ha demostrado eficacia terapéutica. El ozono, conocido como “gas de la vida”, se encuentra en estado libre en la naturaleza, y su empleo es uno de los descubrimientos más notables de los últimos años en el campo de la medicina alternativa, como agente terapéutico.(11,12)
Los resultados de estudios preclínicos, con dosis recomendadas en diversas investigaciones, demuestran que el ozono, no tiene efecto genotóxico ni toxicológico en general, y no se han informado reacciones adversas, por lo que no ofrece riesgo para la seguridad del paciente. De modo que constituye una terapia con eficacia demostrada como técnica complementaria en la atención integral a los pacientes diabéticos, muy extendida en la Atención Primaria de Salud.(13,14)
El objetivo de esta presentación de caso es ratificar la eficacia terapéutica del uso combinado de la ozonoterapia como técnica complementaria y Heberprot-P®, visto desde la óptica tecnocientífica, en el tratamiento de las úlceras del pie diabético a nivel de la atención primaria.
PRESENTACIÓN DEL CASO
Se presenta el caso de una paciente de 43 años de edad y procedencia rural, con antecedentes familiares de diabetes mellitus tipo 2 (la madre y una tía), antecedentes personales de diabetes mellitus tipo 2, de 7 años de evolución, tratamiento diabetológico regular con antidiabéticos orales: metformina (500mg), 1 tableta antes del desayuno, almuerzo y comida. Refirió tratamiento dietético y seguimiento en consulta periódica de atención integral a pacientes diabéticos. Acudió al Cuerpo de Guardia del Policlínico Docente Dr. Mario Muñoz Monroy, del municipio de Abreus, provincia de Cienfuegos. Expresó que había comenzado con enrojecimiento en el cuarto espacio interdigital del pie derecho, y dolor en el punto de apoyo del mismo pie; luego notó la presencia de una lesión tipo ampolla en esa misma región, con aumento de la temperatura y cambio de coloración, ligero dolor y que al romperse dejó secreción amarilla verdosa y, una lesión ulcerosa a ese nivel. Durante varios días estuvo presentando glucometría alta y decaimiento, razón por la que fue atendida por el médico de familia de su área de salud y se decidió entonces que acudiera al Cuerpo de Guardia de urgencia.
Fue evaluada clínicamente y examinada. La glucemia de urgencia expresó un valor de 23 mmol/L (414mg/100 mL), por lo que se decidió remitir de urgencia al segundo nivel de atención. Ingresó así en el Servicio de Angiología y Cirugía Vascular, del Hospital General Dr. Gustavo Aldereguía Lima, de Cienfuegos, a causa de la descompensación de su enfermedad de base y la lesión dermatológica del pie.
Al realizarle el examen físico se observó una lesión en cuarto espacio interdigital del pie derecho, con aumento de temperatura del antepie, cambio de coloración, aspecto inflamatorio, aumento de volumen, ligero dolor, absceso con salida de secreción purulenta y fétida en el cuarto espacio interdigital del pie derecho. Se constató mediante la palpación la presencia de pulsos periféricos en ambos miembros inferiores (femorales y poplíteos), aunque muy disminuidos. Se diagnosticó pie diabético neuroinfeccioso con absceso del cuarto dedo del pie derecho.
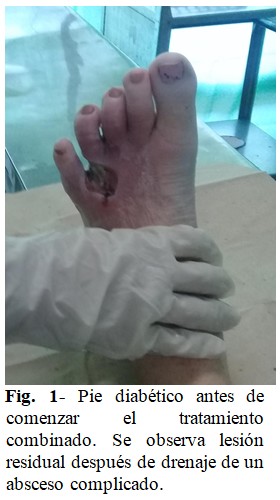
Inmediatamente se inició tratamiento médico con antibiótico, ceftriaxona (1g) 1 bulbo EV c/12h y metronidazol (500 mg) 1 frasco EV c/8 h, durante un ciclo de siete días. El tratamiento diabetológico fue modificado a Insulina NPH 100 U, a dosis 0,5 u\kg de peso, 1\3 de la dosis (12 U) a las 9:00 de la noche y 2\3 de la dosis (25 U) antes del desayuno, con realización de perfil glucémico periódico. Se indicó régimen dietético correspondiente con dieta de 1500 kcal; se realizó una cura amplia de la lesión, con desbridamiento, quedando una lesión residual de uno cuatro centímetros aproximadamente. (Fig. 1).
Se determinó que se trataba de una úlcera grado II según clasificación de Wagner. La siguiente conducta fue iniciar tratamiento con HeberprotP®, (0,75mg) en días alternos tras recibir el consentimiento de la paciente y mantenerla en régimen de internamiento en el hospital, con seguimiento por el equipo de trabajo del servicio de Angiología y Cirugía Vascular, orientándose la desinfección del área enferma con solución salina al 0,9 %, además de la aplicación de crema antibiótica de Nitrofurazona y vendaje de gasa, en los días que no se aplicó Heberprot-P®.
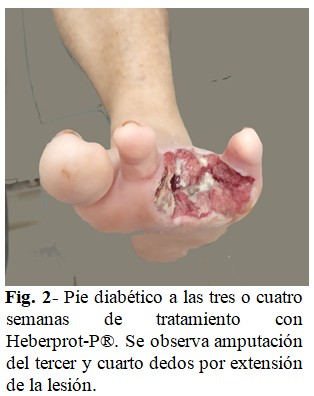
Entre la cuarta y quinta semanas se consiguió el control glucémico de la paciente, y el tejido comenzó a granular, pero fue insuficiente y no útil para lograr cicatrización de toda la lesión, con extensión de la lesión necrótica. (Fig. 2).
En este punto, se decidió amputar tercer y cuarto dedos del pie; se extremaron medidas de antisepsia durante el proceso de cura y se continuó con el Heberprot-P®.
En la octava semana, dada la mejoría de la lesión residual y estabilidad clínica de la paciente, se decidió el alta clínica y seguimiento por el equipo multidisciplinario del área de salud, con evaluación periódica por el especialista en Angiología y Cirugía Vascular , que como parte del equipo de extensión comunitaria atiende el área de salud; e indicación de continuar tratamiento con Heberprot-P® y sumar el ozono medicinal, previo consentimiento de la paciente, y teniendo en cuenta que no tenía impedimentos para su utilización.
Se inició tratamiento sistémico O2\O3 vía rectal, 20 sesiones 40mg\L,200ml y tratamiento local durante 20 días con bolsas de polietileno conteniendo O2\O3, siendo humedecida previamente el área a tratar, y permaneciendo 30 minutos, previa asepsia y aplicación de oleozón tópico.
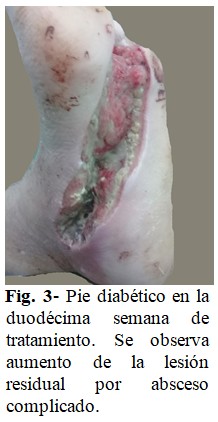
A las 12 semanas, la paciente presentó un área de enrojecimiento, con salida de secreción amarillenta en parte inferior de la lesión residual que se extendía por el centro de la región plantar, lo que hizo necesario recurrir a la cirugía vascular, desbridando nuevamente, eliminando tejido necrótico y esfacelos, con extensión de la residual a gran parte de la región plantar. (Fig. 3).
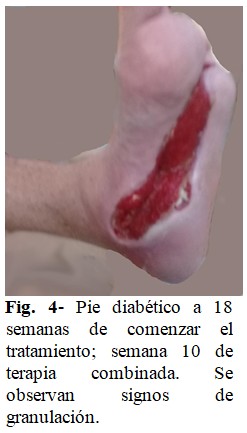
Se continuó tratamiento antibiótico vía oral y terapia combinada de HeberprotP® días alternos y ozonoterapia, con vigilancia estrecha del perfil glucémico. Aproximadamente a las 18 semanas, se observó mejoría clínica de la paciente, así como una óptima granulación de toda la lesión, con tendencia a cicatrización, sin aparición de complicaciones de la lesión. Solo se manifestaron reacciones adversas clínicas ocasionales y leves (dolor en el sitio de inyección y tiriteo), comunes en pacientes atendidos con Heberprot-P® a principio del tratamiento, que no se presentaron luego del tratamiento combinado. (Fig. 4).
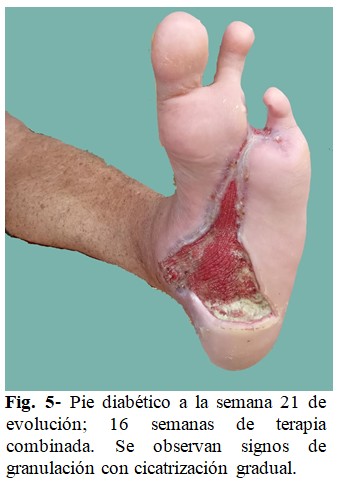
La reevaluación de la paciente por el equipo multidisciplinario, luego de las 18 semanas de tratamiento, concluyó que esta continuaba con una evolución satisfactoria, mayor resiliencia, control metabólico consolidado y sostenido, con glucemias que no rebasaban los 5,55 mmol/L (100mg/100 mL). En la semana 21 de tratamiento, la mejora de la lesión fue más evidente. (Fig. 5).
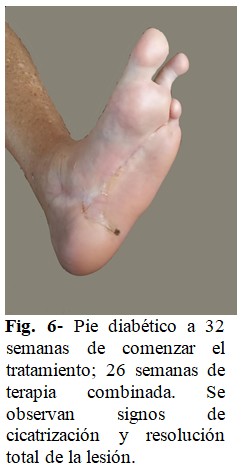
El proceso de granulación y cicatrización de la lesión se completó después de 32 semanas de tratamiento, iniciándose proceso de rehabilitación en el centro de rehabilitación del área de salud. (Fig. 6).
DISCUSIÓN
Los resultados obtenidos con la paciente presentada concuerdan con los de diversos estudios realizados y demuestran la utilidad práctica del Heberprot-P®, visto como una tecnociencia combinada con técnicas complementarias, como lo es la ozonoterapia, de probada utilidad clínica en la Atención Primaria de Salud y otros niveles de atención.(13)
Existen muchas evidencias de la utilidad práctica de ambas terapias,(14, 15) documentadas por investigaciones donde los pacientes tratados experimentaron una evolución satisfactoria. En un estudio realizado por Álvarez Duarte y colaboradores,(10) donde también se emplearon al unísono ambos tratamientos, se logró que más del 82 % de los pacientes sanaran.
La experiencia obtenida en el caso expuesto confirma la eficacia y seguridad del uso del Heberprot-P® y la terapia con ozono como técnica complementaria en la práctica médica, en un paciente portador de diabetes mellitus tipo 2 con diagnóstico de pie diabético neuroinfeccioso complicado con un absceso. Se obtuvo la resolución completa luego de 28 semanas de tratamiento, con reacciones adversas mínimas. Se ganó en resiliencia, además de reforzarse criterios relacionados con la utilización de técnicas complementarias y de avances tecnológicos apropiados desde la Atención Primaria de Salud, como elementos que contribuyen a generar calidad de vida en las comunidades.
Conflicto de intereses:
Los autores no declaran conflicto de intereses.
Contribuciones de los autores:
Conceptualización: Isidro Lamote Matos, Jorge Enrique Rodríguez León, Carlos García Arencibia, Maydelin Pérez Reina
Visualización: Isidro Lamote Matos, Jorge Enrique Rodríguez León, Carlos García Arencibia, Maydelin Pérez Reina
Redacción– borrador original: Isidro Lamote Matos, Jorge Enrique Rodríguez León, Carlos García Arencibia, Maydelin Pérez Reina
Redacción– revisión y edición: Isidro Lamote Matos, Jorge Enrique Rodríguez León, Carlos García Arencibia, Maydelin Pérez Reina
Financiacion
Hospital General Universitario Dr. Gustavo Aldereguía Lima. Cienfuegos, Cuba
Policlínico Universitario Dr. Mario Muñoz Monroy. Abreus, Cienfuegos, Cuba