INTRODUCCION
El hemangioma de la infancia es el tumor de piel más frecuente en la edad pediátrica después de los nevos melanocíticos. Es el tumor vascular benigno más común.(1,2) Son tumores vasculares de células endoteliales hiperplásicasque pueden desarrollarse en la piel o en los órganos internos.(2) Se observan aproximadamente en un 10% de los recién nacidos, son más frecuentes en el sexo femenino, y entre el 80-90% de los casos se localizan en cabeza y cuello. Su patogénesis aun no está bien establecida, aunque se invocan factores como la embolización de células placentarias y la proliferación clonal de células endoteliales.(3,4)
Tienen una evolución biológica muy particular y se presentan solo en la edad pediátrica. Aparecen generalmente a partir de la primera semana de vida, comienzan a crecer hasta un periodo de 6 a 18 meses. Se restaura el 50% de los pacientes la piel normal a los 9 años de edad.(3)
Según la clasificación morfológico-anatómica de los hemangiomas, estos se clasifican en localizados (65-72%), segmentarios (13-18%), indeterminados (3-8%) y múltiples cuando hay más de 5 hemangiomas (15-30%)(5) Los hemangiomas segmentarios siguen un dermátomo o se encuentran en localizaciones que embriológicamente representan una unidad. Son los de mayor extensión, generalmente más de 5 cm ,los más propensos a complicaciones y los de peor pronóstico.(6)
Algunas de las complicaciones de los hemangiomas segmentarios son deformidades cosméticas, alteraciones funcionales, insuficiencia cardíaca, ulceraciones, hemorragias, sangrado, hipotiroidismo y además tienen mayor riesgo de asociación a otras alteraciones del desarrollo. Los hemangiomas segmentarios faciales se asocian al síndrome de PHACES (association or Pascual-Castroviejo type II syndrome): hemangioma facial segmentario, anomalías arteriales (en cabeza y cuello), anomalías cardíacas y coartación de la aorta, alteraciones oculares y malformaciones esternales.(6,7)
Por su evolución biológica, la mayoría de los hemangiomas de la infancia no requieren tratamiento y se benefician de una activa observación clínica periódica y educación a los padres de la evolución de la lesión y sus posibles complicaciones. El 10% de los pacientes requieren tratamiento, como aquellos potencialmente mortales o que ponen en peligro la capacidad funcional, los hemangiomas ulcerados con dolor y/o ausencia de respuesta a las medidas básicas de cuidados de las heridas y cuando existe riesgo de cicatrices permanentes o desfiguración.(6,8)
El objetivo de este trabajo es describir una paciente con hemagioma segmentario de la cara tratada satisfactoriamente con propranolol.
PRESENTACIÓN DEL CASO
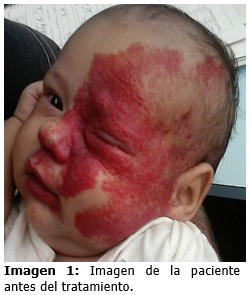
Paciente de 1 mes de nacida, blanca, segunda hija de madre adolescente. Refieren que al nacimiento le notaron una lesión pequeña ligeramente eritematosa en la cara, que comenzó rápidamente a oscurecerse, crecer en extensión y “abultarse”, sin otro síntoma asociado. Al examen en la consulta se halló lesión eritematosa, de color rojo intenso, que se extiende por toda la hemicara izquierda afectando las regiones fronto temporal, nasal y maxilar, plana, con zonas almohadilladas sobre todo en región frontal y paranasal, que le impiden la apertura ocular. El fondo de ojo y el resto del examen físico son normales. (Imagen 1).
Se diagnostica hemangioma de la infancia mixto, segmentario fronto-temporal y maxilar, en fase proliferativa.
Los exámenes hematológicos, hemoquímicos, electrocardiograma, ecografía abdominal y trans-fontanelar (estos necesarios para descartar anomalías asociadas y hemangioma a otro nivel) fueron normales. Es evaluada además por Cardiología.
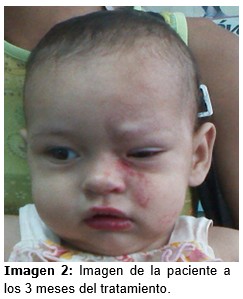
La paciente es hospitalizada para comenzar tratamiento con propranolol, con dosis de 2 mg/Kg/día, en 2 subdosis. A las 72 horas ya se apreciaron modificaciones en la lesión, inicialmente dadas por cambios en la coloración y a los 15 días se constataba respuesta satisfactoria al tratamiento, con cese del crecimiento del hemangioma y cambio de color. A los 3 meses de tratamiento la lesión involucionó en más del 80% y se mantuvo con la misma dosis inicial como mantenimiento, a pesar del natural aumento de peso de la niña. No hubo efectos adversos con la medicación. (Imagen 2).
A los 10 meses la familia abandonó el tratamiento y se reinicia la proliferación de la lesión. Acuden de nuevo a consulta y se decide prolongar el propranolol hasta los 14 meses de edad.
DISCUSIÓN
Generalmente los hemangiomas de la infancia no reciben tratamiento porque el 90% resuelve de forma espontánea, pues se describe que a losque a los 5 años involucionó el 50% del hemangioma, a los 7 años el 70% y a los 9 años el 90%, convirtiendo a esta enfermedad como propia de la edad pediátrica. Los hemangiomas segmentarios generalmente reciben tratamiento si por su localización y extensión causan complicaciones en los pacientes, como en el caso reportado donde la paciente no tenía apertura ocular lo que podría provocar trastornos visuales y por su extensión deformidades estéticas.
Son varias las modalidades terapéuticas indicadas en los hemangiomas de la infancia que requieren tratamiento. Como tratamiento local se han usado infiltraciones con esclerosantes o esteroides, el uso de laser, la crioterapia, embolizaciones, la cirugía y más recientemente el gel de timolol.(9,10)
Como tratamiento sistémico la primera línea de tratamiento hasta hace algunos años eran los esteroides, usándose también interferón alfa, vincristina y ciclofosfamida, todos ellos con variable respuesta al tratamiento y severos efectos adversos.(11)
Lauté-Labreze y colaboradores, de manera casual, al dar propanolol para problemas cardíacos (secundarios al uso de esteroides en hemangiomas) a dos pacientes, observaron que los hemangiomas presentaron una regresión importante. A partir de eso se les administró dicho medicamento a nueve niños con hemangiomas capilares infantiles graves o deformantes, con buenos resultados.(12,13) Desde entonces son muchos los reportes del uso satisfactorio de este medicamento en el tratamiento de los hemangiomas, siendo según la ISSAV (Sociedad Internacional del Estudio de Anomalías Vasculares) el tratamiento de elección y primera línea actual en el hemangioma de la infancia.(6,12)
Hay varias teorías sobre el efecto terapéutico del propanolol en los hemangiomas: la vasoconstricción que se ve con el cambio de color junto con el ablandamiento del hemangioma; la disminución de expresión de genes del factor de crecimiento fibroblástico básico (VEGF) y el factor de crecimiento vascular endotelial (bFGF); e inicio de la apoptosis de las células de capilares endoteliales; sin embargo aún faltan estudios sobre el mecanismo de acción y la evolución de largo plazo con este tratamiento.
Antes de iniciar el tratamiento con propranolol se recomienda un examen cardiológico que incluya un electrocardiograma y ecocardiograma en aquellos casos que lo precisen, además de controles de tensión arterial, frecuencia cardiaca y glucemia.
La dosis óptima y el tiempo de duración del tratamiento con propranolol varía según las series; no obstante, se ha establecido entre 1-3 ml/kg/día dividido en 2-3 subdosis durante 6-9 meses o el tiempo que dure la fase proliferativa. Muchos autores comienzan administrando primero dosis de 1mg, 1 semana, después 2 mg otra semana, hasta mantenerse con 3 mg.(3,6)
El propranolol se puede administrar aun fuera de la fase proliferativa, incluso a los 2,5 años de edad. Los cambios en el hemangioma se ven en las primeras 24 horas de la administración del medicamento.3 En nuestra paciente por ser una lesión tan extensa los cambios comenzaron a evidenciarse a las 72 horas y se presentó recurrencia de la lesión cuando se suspendió el tratamiento antes del año de edad, lo que mejoró con la restauración del mismo. Situaciones similares se señalan con el tratamiento con propranolol en estas lesiones, por lo que se ha indicado que el tratamiento debe prolongarse desde los inicios hasta después del año de edad y en algunos casos hasta los 18 meses, etapa en que los hemangiomas de la infancia están aún en etapa proliferativa.(2,3,6)
Está contraindicada la terapia con propranolol en lactantes con bradicardia sinusal, hipotensión, bloqueo aurículo ventricular mayor que de primer grado, insuficiencia cardíaca, asma, hipersensibilidad. Aunque se señalan efectos adversos como hipoglucemia, hipotensión, bradicardia, trastornos del sueño, diarrea o estreñimiento, extremidades frías, es un medicamento bien tolerado por los lactantes y no se han descrito graves complicaciones con su uso.(6)
Podemos concluir, basados en los reportes publicados y en nuestra propia experiencia, que el propranolol es un medicamento eficaz y seguro en el tratamiento de los hemangiomas segmentarios de la infancia, que induce la involución de la lesión y ayuda a evitar complicaciones y deformidades en los pacientes.
Conflicto de intereses:
Los autores declaran no tener conflicto de intereses
Contribución de autoría:
Los autores participaron en la redacción del trabajo y análisis de los documentos
Financiación:
Hospital Pediátrico Paquito González Cueto