INTRODUCCIÓN
La Encefalopatía de Wernicke (EW) es una enfermedad poco frecuente pero de consecuencias muy graves, se distingue por la tríada de confusión, ataxia y oftalmoplejía; cuando hay déficit de memoria o del aprendizaje se denomina síndrome de Wernicke-Korsakoff.(1,2) Fue descrita por primera vez en 1881 por Karl Wernicke, en su fisiopatolopía interviene el metabolismo de la glucosa y la tiamina. El informe de Wernicke correspondió a tres pacientes con antecedentes de alcoholismo crónico, de ahí que se relacione a la enfermedad con el alcoholismo.(3,2)
Las anormalidades oculares consisten en nistagmo horizontal y/o vertical, parálisis y/o paresia de los músculos rectos externos y de la mirada conjugada, siendo común la diplopia y estrabismo convergente. En etapas avanzadas de la enfermedad puede ocurrir miosis y no reactividad pupilar, así como discreta hemorragia retiniana, es raro el papiledema.(4)
Aunque la EW es el resultado de la deficiencia de vitamina B1 relacionada con el alcoholismo, guarda correspondencia con otras causas no alcohólicas que no permiten la adecuada absorción de la tiamina, por ejemplo: el alcoholismo crónico, la cirugía gastrointestinal, los vómitos prolongados, la quimioterapia, las infecciones sistémicas, tumores malignos, sida, inflamación crónica, malabsorción y malnutrición.(2,3,5,6) En cualquiera de las formas de presentación de la EW la falta de diagnóstico precoz conduce a la psicosis de Korsakoff e incluso a la muerte, por lo que, ante la detección de la enfermedad, debe considerarse una emergencia médica y se tiene que iniciar el tratamiento lo antes posible.(5) Por todo lo anterior decidimos presentar este caso: por la importancia del diagnóstico y tratamiento oportunos de esta entidad, sobre todo en pacientes no alcohólicos.
PRESENTACIÓN DEL CASO
Se presenta el caso de una paciente de 31 años de edad, blanca de procedencia rural, sin hábitos tóxicos, con antecedentes de sufrir en el año 2017 cuadro de vómitos con un mes de duración. También sufrió pérdida de peso de aproximadamente 15 kilos, decaimiento y dolor abdominal, por lo que acude al Cuerpo de Guardia del Hospital General Universitario Dr. Gustavo Aldereguía Lima de Cienfuegos.
Examen físico:
- Piel y mucosa: secas e hipocoloreadas.
- Faneras: uñas y cabello deslustrados.
- Tejido Celular Subcutáneo: no infiltrado con pliegue cutáneo.
- Abdomen: suave, depresible, doloroso a la palpación en epigastrio y T palpable a nivel de mesogastrio, RHA ausentes.
Complementarios:
Hb: 10.8 g/l, Glucemia: 5 mmol/l, Creatinina: 87 mmol/l, Leucograma: 10.3 x109/l, Na: 138mmol/l, K: 4.1 mmol/l.
Gasometría Arterial: Alcalosis Metabólica
ECG: Ritmo Sinusal
UTS Abdominal: imagen compleja a nivel de mesogastrio, por lo que se sugiere realizar luego del ingreso un tránsito intestinal.
Por todo lo anterior se decidió ingresar a esta paciente con la impresión diagnóstica de Tumor de Intestino delgado en el Servicio de Cirugía.Una vez ingresada se realizan los siguientes complementarios:
- Tránsito intestinal: Se constata defecto de lleno a nivel de la segunda porción del duodeno.
- Endoscopia: Se observa hasta la 4 porción del duodeno imagen de gastroduodenitis crónica.
- TAC de abdomen: Se visualiza imagen de tumor a nivel del intestino delgado.
Se decide realizar tratamiento quirúrgico en el cual se constata plastrón yeyunal secundario a microperforación y se realiza lisis de bridas, liberación de yeyuno, se resecan aproximadamente 20 centímetros del mismo a 20 centímetros del ángulo duodenoyeyunal. Más tarde se ejecuta anastomosis término - terminal en 2 planos y se deja drenaje cerca de anastomosis. A los 4 días se mantuvo con postoperatorio sin complicaciones por lo que se decide el alta médica.
Luego de 11 días del egreso se recibe a la paciente nuevamente con cuadro de ataxia, desviación del ojo derecho hacia ángulo nasal por parálisis del VI par craneal y confusión mental.
Examen físico:
- Piel y mucosa: lengua enrojecida.
- Faneras: uñas y cabello deslustrado.
- Aparato respiratorio: murmullo vesicular audible, con estertores crepitantes en ambas bases pulmonares.
- Sistema Nervioso Central: Paresia bilateral del VI par a predominio derecho, Nistagmo horizontal y vertical, espontáneo, en posición primaria de mirada, hipotonía generalizada, con disminución de los reflejos y la sensibilidad de forma global.
Complementarios:
- Hemograma: anemia ligera.
- Lamina periférica: Anisocitosis, anisocromía, macrocitosis (+), policromatofilia, leucocitos adecuados en cifras, discreta desviación a la izquierda, no eritroblastos, plaquetas adecuadas y agregadas.
- Proteínas Plasmáticas: disminuidas, con inversión del índice serina / globulina.
- Hemogasometría: Ligera alcalosis respiratoria.
- IgM, IgG, IgA: No reactivo.
- VIH y VDRL: No reactivo.
- Punción Lumbar: Proteinorraquia 0,94 g/l, Pandy (+)
- TAC de cráneo simple: sin alteraciones
- ECG: Taquicardia sinusal.
Se decidió ingreso en servicio de Neurología con Impresión diagnóstica de Síndrome de Guillain Barré. En Sala de Neurología se constata empeoramiento del cuadro neurológico y se decide traslado a Unidad de Cuidados Intensivos Polivalente (UCIP) donde se realiza RMN de cráneo, la cual informa:
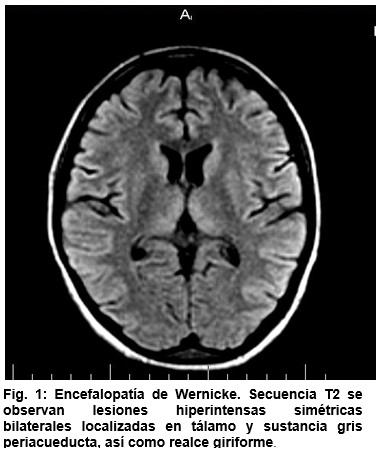
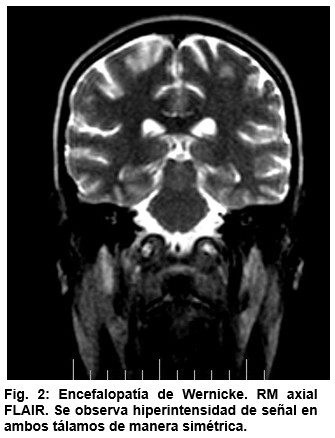
En secuencia T2 y FLAIR lesiones hiperintensas simétricas bilaterales y localizadas en tálamo y sustancia gris periacueducta, así como realce giriforme. (Figura 1 y 2).
DISCUSIÓN
El síndrome de Wernicke se origina por déficit de vitamina B1 (tiamina), coenzima esencial en el metabolismo de los hidratos de carbono y de aproximadamente 24 enzimas cruciales en la producción de energía, utilización de la glucosa en el ciclo de las pentosas fosfato, metabolismo de los lípidos, producción de aminoácidos de cadena ramificada y mantenimiento de la vaina de mielina. Cuando existe un déficit de tiamina se produce concomitantemente déficit de la actividad de enzimas como la transcetolasa, alfa glutarato deshidrogenasa y 2-oxoglutarato deshidrogenasa, que resultan en aumento del glutamato intracelular con muerte celular apoptótica secundaria a citotoxicidad, o incluso por sobreexpresión del oncogen Fos como lo muestran algunos modelos animales. Con periodos de deficiencia tan cortos como dos semanas, se ha descrito muerte de neuronas talámicas.(7)
Existen situaciones especiales que aumentan la predisposición a padecer encefalopatía de Wernicke (Cuadro 1),(1) siendo en nuestro caso precisamente los vómitos excesivos acompañados de la malnutrición y posteriormente la cirugía gastrointestinal recibida, las causas que llevaron a la depleción de tiamina con la consiguiente aparición de la EW en la paciente.
Las causas de la encefalopatía de Wernicke convergen en la deficiencia sistémica de tiamina, toda vez que se han agotado las reservas, lo cual sucede en dos o tres semanas.(3)
Mientras la oftalmoplejía y la ataxia se asocian al compromiso de la protuberancia y de la placa cuadrigeminal, la confusión se relaciona con el daño del tálamo y de los cuerpos mamilares. Si bien en la literatura hay numerosos trabajos que comunican diferencias entre la encefalopatía de Wernicke de origen alcohólico y no alcohólico, las lesiones características son iguales en ambas.(5)
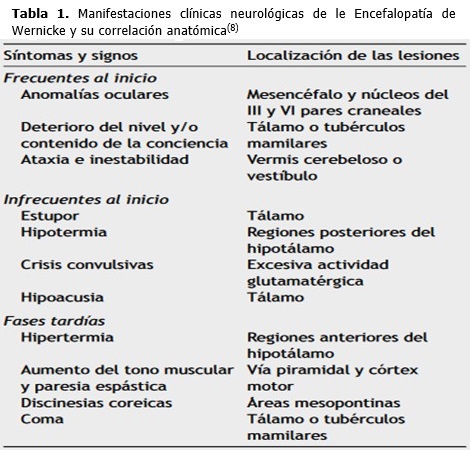
Además de las manifestaciones neurológicas descritas, existen otras derivadas de la afectación nerviosa (Tabla 1) o de otros órganos, entre las que podemos destacar las que afectan al sistema cardiocirculatorio.(8)
La EW es un diagnóstico fundamentalmente clínico, que puede ser confirmado con los niveles de tiamina en sangre y orina; como prueba de imagen la más específica es la RNM. No obstante se debe realizar un diagnóstico diferencial con otras posibles causas de encefalopatía aguda como encefalitis paraneoplásica, encefalitis límbica, accidente cerebrovascular, estados hiposmolares (hipofosfatemia severa, hiponatremia, etc.).(9)
La resonancia magnética es el método de elección para el estudio de la encefalopatía de Wernicke y de la encefalitis por CMV. Entre los hallazgos generales en la encefalopatía de Wernicke, se encuentra el realce intenso en la sustancia gris periacueductal, los cuerpos mamilares, el tálamo medial (adyacente al tercer ventrículo) y el hipotálamo. (Cuadro 2).(6)
Si el déficit de tiamina se corrige oportunamente mediante su administración endovenosa no se genera déficit neurológico significativo; sin embargo, pueden persistir trastornos en la memoria conocidos como psicosis de Korsakof.(10) La mayoría de los casos de Wernicke se pierden de ser tratados, probablemente porque los pacientes no presentan los signos clásicos de esta enfermedad. La obtención de niveles séricos elevados de tiamina durante el tratamiento (por vía intravenosa) es imprescindible para restaurar la función cognitiva lo más rápidamente posible y tratar de evitar la evolución a secuelas neurológicas irreversibles.(2)
El tratamiento consiste en la administración de 100 a 500 mg de tiamina, dos o tres veces al día por tres a cinco días, diluidos en 100 mL de solución salina instilada en un lapso de 30 minutos; si hay mejoría, se continúa con 100 a 250 mg al día por cinco días o hasta que se observe una mayor recuperación. Posteriormente, 60 mg al día por varios meses o indefinidamente, dependiendo de la condición del paciente.(3)
En pacientes con factores de riesgo de encefalopatía de Wernicke debería iniciarse tratamiento profiláctico con tiamina a dosis de 250 mg diarios durante 3 o 5 días. En caso de requerir administrar sueros glucosados estos deben ir siempre complementados con tiamina, para evitar la iatrogenia.(1)
Los síntomas suelen revertir en las primeras horas o días posteriores a la administración de tiamina. En 53.9% de los casos los síntomas revierten durante los primeros tres meses, quedando como clínica residual con mayor frecuencia el nistagmo, ataxia, alteraciones en la memoria, dificultades para la coordinación, vértigo y parestesias.(1)
Conflicto de intereses: Las autoras el trabajo declaran no tener conflicto de intereses
Contribución de los autores: Los autores participaron el la redacción de los trabajos y análisis de los documentos.
Financiación: Hospital General Universitario Dr. Gustavo Aldereguía Lima