INTRODUCCIÓN
Las infecciones necrosantes de partes blandas constituyen un grupo heterogéneo de afecciones, poco frecuentes pero potencialmente letales, caracterizadas por la infección de la piel, el tejido celular subcutáneo y el músculo. Debido a la intensa respuesta inflamatoria y a la afectación sistémica acompañante, estos pacientes son enfermos críticos que requieren largas estancias en Unidades de Cuidados Intensivos.
Existen referencias de esta entidad desde la remota antigüedad en descripciones hechas por Hipócrates, Galeno y Avicena, así como por Ambroise Paré, en la Edad Media.1 En 1871 el cirujano militar Joseph Jones1 por primera vez la llama gangrena de hospital. Otras denominaciones posteriores son gangrena de Fournier,2 y gangrena sinergística bacteriana progresiva de Meleney.3,4
Wilson, en 1952, acuña el término de fascitis necrosante para definir a una infección de partes blandas, rápidamente progresiva, que afecta a la piel, al tejido celular subcutáneo, a la fascia superficial y, ocasionalmente, a la fascia profunda, produciendo una necrosis hística con grave toxicidad sistémica.5
Su diagnóstico se establece al demostrar estos hallazgos en la biopsia o en la exploración quirúrgica.6
La etiología es generalmente polimicrobiana (del 70 al 80% de los casos por microorganismos aerobios y anaerobios); Streptococcus pyogenes es el germen más frecuente.7 Las toxinas bacterianas, mediante su actividad citopática y protrombótica, son responsables de la necrosis tisular.
El curso clínico de la fascitis necrosante no es uniforme. Se han descrito variantes hiperagudas y subagudas.
La forma hiperaguda, más frecuente en pacientes mayores de 50 años, inmunodeprimidos, evoluciona de manera fulminante, con extensa destrucción tisular, septicemia y fallo multiorgánico. No se acompaña de cambios cutáneos significativos. Solo llega a apreciarse la extensión de la enfermedad durante el acto operatorio.8
La forma subaguda tiene un curso más insidioso, que puede ser de semanas o meses de evolución, seguido de un deterioro brusco del daño de las partes blandas.9
Esta diferencia sintomática de ambas formas clínicas justifica la variación de la mortalidad entre el 6% y el 73% en los estudios revisados.10,11
El US Centers for Disease Control and Prevention estima la incidencia de fascitis necrosante entre 500 y 1000 casos anuales en Estados Unidos, con una tasa de incidencia anual de 0,4 casos por 100 000 habitantes.12
Un estudio realizado en el Haukeland University Hospital, en Noruega, entre noviembre de 1992 y mayo de 1994 se halla una incidencia de 2 casos/100000 habitantes.13 En los países de Europa occidental se reportan alrededor de un caso por 100 000 habitantes.14 Esta cifra se ha incrementado de forma significativa durante los últimos años relacionado al envejecimiento poblacional, la presencia de mayor número de sujetos inmunodeprimidos y al predominio en la producción de toxinas por parte de Streptococcus pyogenes (en los serotipos M-1 y M-3).15
En Cuba no existen estudios de incidencia. Ferrer16 encuentra que la diabetes mellitus es la enfermedad asociada más frecuente (45,4 %) y que en el 63,6 % de los casos existió una puerta de entrada directa.
La disminución de la mortalidad en las pacientes con fascitis necrosante es un problema de salud pública en Cuba y en el mundo.
La fascitis necrosante es una rara enfermedad, por lo que los médicos solo logran hacer un diagnóstico inicial correcto del 15% al 30% de los casos.17 Si los signos y los síntomas iniciales se detectan a tiempo su índice de mortalidad puede lograr reducirse hasta el 12%.18
El objetivo de este trabajo es hacer una revisión del tema y presentar los criterios actuales de diagnóstico y tratamiento de la fascitis necrosante.
DESARROLLO
Factores predisponentes para que se produzca la fascitis necrosante
Se dividen en:
Endógenos: inmunodepresión, edades extremas (ancianos y neonatos), diabetes mellitus,19 cirrosis hepática, alcoholismo, neoplasias, neuropatías, enfermedad vascular arteriosclerótica, corticoterapia,20 hipotiroidismo, desnutrición, drogadicción.
Diferentes estudios han objetivado alteración de la respuesta inmune relacionada con la hiperglucemia. En los pacientes diabéticos con hiperglucemia están deprimidos muchos mecanismos de la respuesta inmune: la quimiotaxis neutrófila y la adhesión al endotelio vascular, la fagocitosis, la actividad bactericida intracelular, la opsonización y la inmunidad mediada por células.21, 22
Exógenos: traumatismos, inyecciones, cirugía, condiciones de guerra, catástrofes o desastres naturales.
Clasificación
La primera clasificación de la fascitis necrosante en cuanto al organismo causal fue descrita por Giuliano23 en 1977. Este autor diferenció dos tipos de cultivos:
- Tipo1: representa hasta el 70-80% de los casos. Infecciones polimicrobianas con funcionamiento sinérgico (celulitis sinergística) y destrucción tisular mediada generalmente por múltiples gérmenes. Es la más común en alrededor del 80% de casos. Se encuentran presentes cocos grampositivos (Staphylococcus aureus, Streptococcus sp.), bacilos gramnegativos (Escherichia coli) y microorganismos anaerobios (Clostridium, Bacteroides fragilis).
Suele acontecer tras procedimientos quirúrgicos, especialmente abdominales, en pacientes diabéticos, obesos o inmunodeprimidos. A este subtipo suelen pertenecer los casos de gangrena de Fournier y angina de Ludwig.24
- Tipo 2: representa el 20-30% de los casos. Infección por aerobio único, causada fundamentalmente por el estreptococo beta-hemolítico del grupo A (Streptococcus pyogenes), y en menor medida, por Staphylococcus aureus, con factores de virulencia claramente descritos como estreptolisinas, leucocidina de Panton-Valentine,25 proteína F, proteína M, estreptoquinasa, hialuronidasa, exotoxinas, inhibidor estreptocócico del complemento.26
Se caracteriza por afectar a las extremidades, a cualquier edad, sin necesidad de factores predisponentes. El aumento de las situaciones de inmunodepresión y la adicción a las drogas están aumentando su incidencia.27
Más de una tercera parte de casos asocian un síndrome de shock tóxico estreptocócico de gran mortalidad.
Esta clasificación sigue siendo aceptada, y se ha ampliado para dar cabida a otros agentes causales.
- Tipo 3: representa el 25% de los casos y es causada por infecciones monomicrobianas por gérmenes Gram negativos, sobre todo anaerobios como Clostriduim perfringens, y Clostridium septicum, que requieren siembras profundas, generalmente traumáticas, para alcanzar su mayor virulencia, con factores de alta virulencia como alfa-toxina (fosfolipasa C), theta-toxina (alfa-hemolisina), K-toxina (colagenasa) y gamma-toxina (hialuronidasa).
Se incluyen bacterias gramnegativas aerobias y anaerobios facultativas entre los de la familia Vibrionaceae spp, como Vibrio vulnificus, y Aeromonas hydrophila, y en menor medida otros patógenos como Pasteurella multocida, Haemophillus influenzae, Kleibsella spp asociadas a heridas contaminadas con aguas marinas y/o estancadas.
- Tipo 4: representa el 5% de los casos. Involucra a las fascitis necrosantes por infección fúngica en casos de traumatismo penetrante y quemaduras. Los agentes más frecuentemente implicados son hongos del género Mucor, Rhizopus y Rhizomucor.28
Fisiopatología
El desarrollo de este síndrome resulta de la interacción entre los factores de defensas locales y sistémicas del huésped, por una parte; y de la virulencia del germen, por otra.
La pérdida de la acción de barrera de la piel permite que penetre el agente causal en los tejidos. La inmunosupresión, presente hasta en 50% de los casos, permite su diseminación a través del tejido celular subcutáneo y de las fascias superficiales. La acción de las toxinas bacterianas (estreptolisina producida por Streptococcus pyogenes o delta-toxina producida por Clostridium perfringens, hialuronidasa, colagenasa, y lipasa) son responsables de la necrosis tisular por un efecto citopático directo, ocasiona destrucción de la fascia superficial, donde la ausencia de tegumentos en ciertas áreas del cuerpo como el tronco o la raíz de las extremidades lo facilita, y la liberación de mediadores inflamatorios. Esto permite la expansión de la infección de modo horizontal.
La cantidad del inóculo bacteriano también modifica la respuesta del huésped, pues a mayor cantidad de gérmenes, mayor será el compromiso sistémico y menor la capacidad de respuesta del huésped. Asimismo, la migración bacteriana a través de los capilares produce trombosis de los vasos sanguíneos perforantes. La isquemia tisular subsecuente propicia la invasión microvascular de los gérmenes, la extensión vertical de la infección, y la propagación al plano dérmico, apareciendo ampollas hemorrágicas.
En el ámbito local, cabe destacar la rápida progresión de la infección, con frecuencia siguiendo un plano virtual de disección entre la fascia muscular y el tejido celular subcutáneo, lo que explica por qué en muchas ocasiones la lesión cutánea superficial no refleja con exactitud la verdadera extensión de la lesión.
Además de la progresión local de la infección, entre un 10 y un 20% de estos pacientes presenta una respuesta inflamatoria sistémica rápidamente progresiva, con afectación importante del estado general y, finalmente, si no se trata adecuadamente, choque tóxico. La mortalidad por este se sitúa en alrededor del 40%.
Clínica
Las manifestaciones clínicas pueden diferenciarse en cutáneas y sistémicas.
A nivel cutáneo la expresividad será tanto más rápida y mayor cuanto más superficial sea el lugar de la infección, de modo que el diagnóstico en extremidades suele ser más evidente que en tronco o pelvis, que suelen presentar mayor repercusión sistémica.
A nivel cutáneo se distinguen tres estadios:
- Inicial: las manifestaciones cutáneas son eritema escarlatiniforme, edema, calor, rubor e hiperalgesia cutánea. Frecuentemente se confunde con celulitis, si bien los bordes del eritema en la fascitis necrosante son más imprecisos y de distribución parcheada y el dolor es desproporcionado, en comparación con el dolor discreto de la celulitis.
- Intermedio: aparecen ampollas y flictenas serosas.
- Final: se aprecia hiposensibilidad, anestesia, crepitación, formación de bullas hemorrágicas, ulceración y necrosis cutánea.
Aunque la crepitación subcutánea y la anestesia cutánea son signos específicos de la fascitis necrosante, son manifestaciones tardías y no siempre presentes.
El paciente suele presentar una importante toxicidad sistémica con fiebre elevada y marcado deterioro del estado general, cortejo vegetativo, inestabilidad hemodinámica con hipotensión y taquicardia, y síntomas de disfunción neurológica como agitación y desorientación.
Una tercera parte de la fascitis necrosante producida por estreptococos del grupo A se acompañan de síndrome del choque tóxico estreptocócico o gangrena hemolítica estreptocócica, con fracaso multiorgánico y coagulación intravascular diseminada.
Los criterios del síndrome de choque tóxico estreptocócico son la presencia de al menos dos de los siguientes siete hallazgos:
- Hipotensión arterial mantenida y signos de hipoperfusión tisular.
- Insuficiencia renal aguda.
- Alteración de la coagulación.
- Disfunción hepática.
- Distrés respiratorio.
- Eritema difuso.
- Necrosis cutánea.
Criterios diagnósticos
El diagnóstico de fascitis necrosante es muy difícil, y precisa de un alto grado de sospecha clínica, ya que durante las fases iniciales sus manifestaciones clínicas son muy similares a las de la celulitis no complicada. Esto hace que esta entidad sea frecuentemente infravalorada o mal diagnosticada, lo que demora el tratamiento y empeora el pronóstico.30
La celulitis es el diagnóstico erróneo inicial más frecuente (59%).31
Varios autores han tratado de identificar parámetros objetivos (analíticos o radiológicos) que se pudieran utilizar como herramientas para alcanzar un diagnóstico precoz; sin embargo, el criterio es que ninguno será de tanta ayuda como el mantener un alto grado de sospecha ante la aparición de alguno de los siguientes síntomas o signos clínicos en un paciente con una infección de partes blandas:32, 33
- Dolor desproporcionado a la apariencia externa de la lesión. Es la manifestación más constante, y puede llegar a preceder la aparición de lesiones cutáneas en 24-48 horas.34
- Rápida progresión de la lesión a pesar de haber iniciado un tratamiento antibiótico adecuado, lo cual puede objetivarse de forma sencilla mediante la rotulación de los extremos de la lesión y su evaluación cada 3-6 h.
- Presencia de afectación del estado general o de choque, con independencia de la importancia de la lesión cutánea.
La aparición de un rash eritematoso escarlatiniforme y el marcado deterioro del estado general, suelen hacer evidente el diagnóstico, de forma tardía, empeorando el pronóstico vital del paciente.35
El método diagnóstico por excelencia es la exploración quirúrgica, que jamás debe ser demorada por la obtención de pruebas de imagen.
El hemocultivo, si bien no puede influir sobre el tratamiento inmediato, es útil para orientar la antibioticoterapia ulterior.
La más mínima sospecha clínica justifica la exploración quirúrgica.
Se ha descrito una técnica exploratoria mínimamente invasiva, susceptible de ser realizada con guantes estériles en la cama del paciente con anestesia local, llamada finger test.36
Con infiltración anestésica local se realiza una incisión de 2 cm hasta la fascia profunda, la ausencia de sangrado, la ausencia de tensión o resistencia de las partes blandas a la disección con el dedo, la presencia de líquido tipo “agua de lavar platos” o el mal olor indican que el test es positivo y es indicativo de una fascitis necrosante.
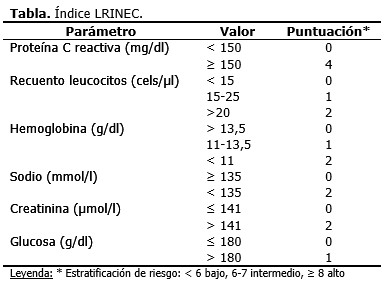
Escala LRINEC
Debido a la complejidad para diagnosticar esta entidad, en 2004, Wong37 propone un algoritmo diagnóstico basado en indicadores de compromiso sistémico (escala LRINEC: Laboratory Risk Indicator for Necrotizing Fascitis).
Algunas alteraciones se producen relativamente pronto, como el aumento de la proteína C reactiva, que refleja la respuesta inflamatoria sistémica.
El incremento de los niveles séricos de las enzimas musculares, la hipocalcemia, la hiponatremia, la leucocitosis moderada o la trombocitopenia pueden orientar acerca de la existencia de una infección necrosante potencialmente letal, aunque su ausencia no garantiza una evolución benigna.
Estudios de imagen
Los estudios de imagen se centran en valorar la extensión y las complicaciones locales, como formación de abscesos y afectación ósea.38 No obstante, estos no deben de ningún modo diferir la exploración quirúrgica en el caso de sospecha de fascitis necrosante.
La radiografía, ecografía o tomografía computarizada resultan de utilidad si evidencian enfisema subcutáneo, pero la presencia de gas en tejidos blandos se detecta en menos de la tercera parte de los casos, asociados a gérmenes anaerobios.
La resonancia magnética permite el diagnóstico diferencial entre infecciones necrosantes y no necrosantes, pero habitualmente, la gravedad del paciente y la no disponibilidad rutinaria de esta prueba en los servicios de urgencia, la hacen poco útil.39
La resonancia magnética con gadolinio parece ser la prueba de imagen más sensible para diagnosticar infecciones complicadas, pero puede sobreestimar este proceso ya que la especificidad ronda el 75%, de manera que se puede excluir una infección profunda cuando no haya afectación de la fascia.
La utilidad principal de los ultrasonidos es detectar complicaciones locales como afectación articular, trombosis venosas, colecciones purulentas y guiar punciones o drenajes de estas.
La tomografía computarizada se prefiere en las infecciones profundas de partes blandas que puedan interesar por contigüidad a cavidades corporales. El hallazgo tomográfico más sensible es el engrosamiento de la fascia, con una sensibilidad del 80%.40
Tratamiento
El tratamiento general de la fascitis necrosante consta de tres pilares fundamentales: desbridamiento amplio del tejido necrótico con aseo local, tratamiento antibiótico, y medidas de soporte hemodinámico.
A. DESBRIDAMIENTO AMPLIO DEL TEJIDO NECRÓTICO CON ASEO LOCAL
El desbridamiento de todo el material necrótico es la base del tratamiento de las infecciones necrosantes y tiene por objeto disminuir la carga bacteriana y reducir de forma drástica la concentración de toxina bacteriana. Por todo ello, la precocidad en su instauración es crítica para definir el pronóstico del paciente.41, 42
Cumple tres objetivos:
- Confirma el diagnóstico: debe realizarse una exploración, en la cual se pueda encontrar la aponeurosis muscular profunda de aspecto necrótico y de coloración grisácea, al intentar diseccionarla con los dedos se encuentra falta de resistencia y falta de sangrado. Puede aparecer pus acuoso de mal olor.
- Delimita la extensión de la infección.
- Permite la resección quirúrgica completa: debe retirarse toda la piel, tejido subcutáneo y fascia que tenga aspecto de no ser viable. Los márgenes del desbridamiento los debe marcar el cirujano durante el acto quirúrgico en función del aspecto de los tejidos.43
La mortalidad es del 32% cuando este proceder se realiza antes de las 24 horas del diagnóstico frente al 70% de mortalidad cuando dicho período es mayor. Sin desbridamiento quirúrgico la mortalidad se acerca al 100%.44, 45
Algunos autores recomiendan de forma sistemática la revisión quirúrgica a las 24h.46 En cualquier caso, si la evolución no es correcta, es obligado repetir el desbridamiento.
Los defectos extensos producidos por el desbridamiento amplio representan un desafío para la reconstrucción. Los relieves anatómicos, la movilidad, la proximidad a los genitales externos y al ano, dificultan el cuidado de la herida y su cobertura final con colgajos locales que puedan preservar el contorno y la funcionalidad del miembro.47, 48
B. TRATAMIENTO ANTIBIÓTICO
En ningún caso el tratamiento antibiótico debe sustituir la necesidad de practicar un desbridamiento quirúrgico.
La pauta de tratamiento recomendada depende del tipo de fascitis necrosante y debe cubrir los principales microorganismos causales, lo que significa que se deben escoger antibióticos de amplio espectro:
a. Para la tipo I: cefalosporina de tercera generación asociada a clindamicina (en infecciones localizadas en la cabeza, cuello, tronco o extremidades superiores) o metronidazol (en infecciones localizadas en abdomen, periné o extremidades inferiores).49
Otras opciones recomendadas son: gentamicina más penicilina, ampicilina más Sulbactam, o Ertapenem más Tazonam.
b. Para la tipo 2, causada por estreptococo ß hemolítico grupo A: monoterapia con carbapenem o piperacilina-tazobactam.
El efecto de la penicilina en las infecciones causadas por estreptococo ß hemolítico grupo A ha resultado ser menor en comparación a su acción en otras infecciones de partes blandas producidas por el mismo agente, como en la celulitis o erisipela. La explicación de este fenómeno es que la penicilina actúa inhibiendo la biosíntesis del péptido glicano de la pared celular bacteriana, con una acción mayor cuando la bacteria está en fase de replicación, pero en etapas avanzadas de la infección la mayorías de las bacterias están en fases estacionarias de crecimiento, por lo que la penicilina pierde su capacidad de acción. Por otro lado, cuando existen grandes concentraciones de estreptococo la penicilina también resulta ineficaz.
En los casos de fascitis necrosante producida por Clostridium perfringens o Staphyloccocus pyogenes, se recomienda utilizar la combinación de penicilina y clindamicina, puesto que diversos modelos de infección en animales y la experiencia clínica, demuestran que esta combinación es superior a la penicilina en monoterapia. Probablemente, el efecto beneficioso de la clindamicina, antibiótico de la familia de las Lincosaminas, se deba a su capacidad de inhibir la síntesis de toxinas por parte de la bacteria.
No hay estudios que determinen la duración óptima del tratamiento antibiótico, por lo que debería individualizarse según la evolución clínica.
C. MEDIDAS DE SOPORTE HEMODINÁMICO.
- Incluye cantidades masivas de volumen intravenoso (10-19 litros/día).
- Drogas vasoactivas hipotensión intratable.
- Hemodiálisis si disfunción renal
- Ventilación mecánica en caso de distrés respiratorio.
D. OTRAS MEDIDAS TERAPÉUTICAS.
a. Inmunoglobulinas intravenosas. Su efecto beneficioso se atribuye a su capacidad para neutralizar las exotoxinas circulantes, impedir la proliferación de los linfocitos T e inhibir la producción de otros factores de virulencia, como el factor de necrosis tumoral y la interleucina 6. Su indicación para el tratamiento de la fascitis necrosante no ha sido aprobada por la Food and Drug Asociation (FDA).
Un estudio no controlado y de pequeño tamaño muestral llevado a cabo por Norrby-Teglund50 muestra un importante incremento de la supervivencia en los pacientes tratados con inmunoglobulinas intravenosas. Sin embargo, Darabi51 y Schrage,52 en su casuística limitan su beneficio clínico a los pacientes críticos con infecciones necrosantes estafilocócicas o estreptocócicas.
b. Oxígeno hiperbárico. El resultado del tratamiento se sustenta en que la oxigenoterapia hiperbárica aumenta el transporte de oxígeno plasmático mejorando su disponibilidad celular generando efectos fisiológicos positivos.53
Korhonen54 sugiere que podría inhibir la producción de exotoxinas y mejorar la capacidad fagocítica de los neutrófilos. Los resultados en las infecciones necrosantes cutáneas son inconsistentes, la mayor evidencia de su eficacia es en las infecciones por Clostridium spp.55
c. Anticuerpos anti- factor necrosis tumoral. A pesar de no haber sido estudiados sus beneficios en humanos, sus efectos en modelos animales son esperanzadores.56
CONCLUSIONES
Conocer los criterios actuales de diagnóstico y tratamiento de la fascitis necrosante permitirá el enfrentamiento precoz de la misma y la disminución de su índice de mortalidad.