INTRODUCCIÓN
El paludismo, o malaria, es una causa importante de mortalidad y morbilidad, y se considera una enfermedad reemergente. Actualmente es endémico en 104 países de regiones tropicales y subtropicales, en los que vive cerca del 50 % de la población mundial. Según estimaciones, en el 2010 hubo 219 millones de casos de paludismo y 660 000 muertes a nivel mundial. De estos, el 80 % de los casos y el 90 % de las muertes ocurren en el continente africano; los niños menores de cinco años de edad y las mujeres embarazadas son los grupos de población más afectados. Más del 40 % de las muertes por paludismo se producen en la República Democrática del Congo y Nigeria.1,2
El paludismo no solo tiene un impacto negativo sobre la salud de las poblaciones, sino también sobre el desarrollo social de estas, tornándolas más pobres. Se estima que cada año se requieren 5,1 mil millones de dólares para controlar la enfermedad. En el 2012, el total del financiamiento nacional e internacional para el paludismo fue estimado en menos de 2,5 mil millones de dólares americanos, y se proyecta que los fondos totales disponibles para el paludismo no alcanzarán el financiamiento requerido a nivel mundial.1,2
El paludismo en Angola aún es la primera causa de muerte, enfermedad, absentismo laboral y escolar, representa cerca del 35 % de la demanda de cuidados curativos, 20 % de ingresos hospitalarios, 40 % de muertes perinatales y 25 % de mortalidad materna. Es endémico en las 18 provincias del país, y la transmisión más elevada se registra en las provincias del norte. El plasmodium falciparum es responsable de cerca de 92 % de los casos y es la principal especie implicada en las formas graves y complicadas.3
En medio de tal situación, es necesario incrementar y hacer sostenibles los esfuerzos para el control del paludismo y asegurar que las poblaciones tengan acceso a las intervenciones esenciales para salvar la vida. Cada año se destinan grandes cantidades de recursos en programas de control del paludismo y para la atención del paciente, sin embargo, al formular las políticas y prácticas de control y tratamiento se ha dado mayor prioridad a la eficacia y la seguridad, que a los costos.3-5 Los estudios de costo efectividad de las intervenciones para el control y tratamiento del paludismo, tienen el potencial de ayudar a los administradores de programas en el área de estudio, con vistas a agregar nuevas estrategias o cambiar la implementación de las actuales intervenciones.6,7
Las investigaciones de costo de la enfermedad son métodos para demostrar el impacto económico de la enfermedad en la sociedad, permiten la comparación entre enfermedades diferentes, y conocer la distribución de los costos de los recursos empleados. Estos estudios tienen el propósito de aportar información para la toma de decisiones, elevar la eficiencia de los servicios, y facilitar la planificación económica en las instituciones. La búsqueda de información en la literatura científica disponible, no detectó ninguna publicación de investigaciones encaminadas a determinar el costo institucional del paludismo en Angola.
El objetivo de este trabajo es estimar el costo directo sanitario de la atención al paciente con paludismo en el Hospital Militar Regional de Uíge, en la República de Angola.
MÉTODOS
Se desarrolló un estudio descriptivo, retrospectivo, específicamente una evaluación económica de tipo parcial, denominada descripción de costos, donde se aplicó el enfoque metodológico del costo de la enfermedad desde la perspectiva de la institución de salud y la Guía Metodológica para las Evaluaciones Económicas en Salud de Cuba.8
Se trabajó con 63 pacientes, seleccionados del total de casos con diagnóstico de paludismo, atendidos en el Hospital Militar Regional del Uíge, Angola. Esta provincia está localizada al norte de Angola, tiene frontera con la República Democrática del Congo, donde la transmisión del paludismo es elevada. El estudio fue realizado en el año 2014, durante los meses de enero a abril, que corresponden a la estación de lluvias, cuando aumenta la transmisión del paludismo. El análisis abarcó desde el momento del ingreso del paciente hasta el alta médica. Se incluyeron los pacientes con diagnóstico de paludismo realizado por el cuadro clínico y examen de laboratorio, que necesitaron estar ingresados en el hospital para su atención y seguimiento; fueron excluidos los pacientes con un registro de información insuficiente para la investigación.
Para el cálculo del costo total se utilizó el enfoque del micro-costeo modelado de “abajo hacia arriba”, que cuantificó los recursos de forma desagregada para cada paciente,9 ya que se consideró que el uso de los recursos podía ser variable en función de cada caso. Se apoyó en el enfoque de la prevalencia de la enfermedad y se combinaron técnicas cuantitativas y cualitativas.
Se utilizaron los costos clasificados como costos directos sanitarios, costos totales y costos medios, expresados en kwanzas (Kz) del año 2014. La tasa de cambio media de referencia para el período de estudio, fue de un dólar estadounidense (USD, por las siglas del inglés united states dollar) = 97,903 kz.
Se registraron los costos directos sanitarios relacionados con los servicios de salud prestados por el hospital. Se tuvieron en cuenta los costos por atención, diagnóstico y tratamiento de los pacientes. Las variables analizadas fueron: tipo de paludismo (simple, complicado), estadía hospitalaria (en días/paciente hospitalizado), grupos de fármacos utilizados (antipalúdicos, vitaminas, antimicrobianos, antipiréticos), costos por salario, costos por medios diagnósticos y costos por medicamentos.
Se realizó examen gota gruesa a todos los pacientes incluidos, para determinar el tipo de paludismo: complicado (40 a 80 plasmodium por mm³ de sangre) o simple (120 a 160 plasmodium por mm³). En todos los casos fue esta especie el agente causal.
El costo por salario se determinó según el número de trabajadores dedicados a la atención de los pacientes, fueran profesionales de la salud o no. Se multiplicó esta cantidad según la actividad realizada por el salario mensual y por el tiempo en horas y minutos destinados a la atención de un paciente. De esta forma, se incluyó el salario del personal con atención directa al paciente: médico, enfermero, técnico superior de diagnóstico y tratamiento, técnico medio de diagnóstico y tratamiento, auxiliar de enfermería y auxiliar de laboratorio. Además, se incluyó el salario del personal de atención indirecta al paciente: cocinero, personal de limpieza, personal de lavandería y responsables de almacén, entre otros.
El costo institucional total de la atención se analizó por dos variantes. Primero, se calculó costo unitario de cada una de las partidas dividiendo los costos totales entre el resultado de la razón días/paciente, y se realizó sumatoria de todos los costos medios. Segundo, se realizó la sumatoria de los costos totales de cada paciente, se calculó el costo medio de atención y se multiplicó por el total de casos estudiados. Los datos se analizaron mediante indicadores descriptivos.
Para estimar las partidas, se consultaron documentos oficiales del hospital, de los departamentos de recursos humanos y departamento de estadística. Se realizaron entrevistas personales no estructuradas a los médicos y enfermeros encargados de atender directamente a estos pacientes, a otros trabajadores vinculados a la atención indirecta y al personal administrativo.
Se solicitó la autorización a la dirección de la institución para realizar el estudio, así como a los responsables de departamentos donde se procesaron primariamente los datos. Se garantizó la no divulgación de datos personales de los pacientes al informar los resultados, o de algún comentario que pudiera afectar el prestigio profesional del personal de asistencia.
RESULTADOS
Del total de pacientes incluidos en el estudio, el 79,37 % fueron hombres y un 20,63 %, mujeres, para una edad media de 39 años, entre 19 a 67 años de edad. El 73,01 % (47 pacientes) de los casos presentó paludismo complicado, y un 26,99 % (16 pacientes) presentó la forma simple. La estadía media en el hospital fue de 5,17 días, que varió de 4,93 días en pacientes con paludismo simple, a 5,25 días en pacientes con paludismo complicado. Los grupos de fármacos más utilizados fueron: para el 100 % de los casos, los antipalúdicos como quinina, artemeter, y artemeter-lumefantrina; en el 90,47 % se administraron vitaminas; en un 87,30 % se indicaron fármacos antimicrobianos como doxiciclina, amoxicilina, gentamicina y ciprofloxacina; y el 66,66 % recibió algún fármaco antipirético.
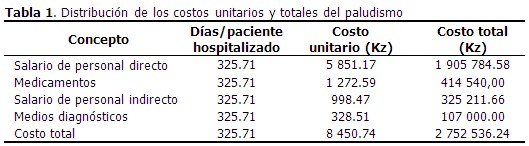
El costo total de la atención a los pacientes con paludismo, fue de 2 752 536.24 kz (28 114.93 USD) y el costo unitario de la atención (a un paciente) fue de 8 450.74 kz, (86.31 USD). El mayor costo fue por concepto de salario del personal con atención directa al paciente. (Tabla 1).
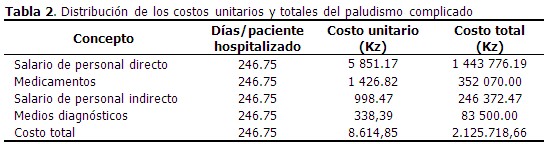
El costo total de la atención a los pacientes con paludismo complicado fue de 2 752 536.24 kz (28 114.93 USD), y el costo unitario de la atención (a un paciente) fue de 8 614.85 kz (87.99 USD). Nuevamente, fue el salario del personal directo a la atención el que más aportó a esas cifras. (Tabla 2).
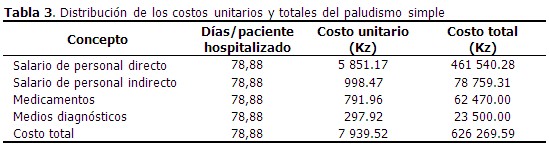
El costo total de la atención a los pacientes con paludismo simple fue de 626 269.59 kz (6 396.83 USD) y el costo unitario de la atención a un paciente fue de 7 939.52 kz (81.09 USD). (Tabla 3).
DISCUSIÓN
En los pacientes del estudio predominó el sexo masculino, lo cual no coincide con lo referido en otras investigaciones.10,11 Se considera que este resultado está dado por ser el hospital donde se realizó el estudio, una institución militar.
Fue diagnosticado el paludismo complicado en el 74,61 % de los pacientes y la forma simple en un 25,39 %. El paludismo simple es definido como una enfermedad sintomática, sin señales de gravedad o evidencia de disfunción orgánica, y el paludismo complicado es una forma de presentación de alto riesgo, provocada generalmente a causa de la infección por plasmodium falciparum; puede ser confundido con disfunción multiorgánica, requiere una evaluación clínica cuidadosa y tratamiento urgente.2,3
El diagnóstico inmediato y preciso forma parte del manejo eficaz del paludismo, se basa en la presunción clínica y la detección de plasmodium en sangre. En Angola, todo síndrome febril sospechoso de paludismo debe ser confirmado por prueba diagnóstica rápida o a través del microscopio óptico.12 La demanda en las unidades sanitarias por síndrome febril sospechoso del paludismo es del 55%, a pesar de que se verifica una disminución de la tasa de letalidad (60%) después de la introducción de la terapéutica combinada a base de artemisina (TCA),12 esquema que muestra niveles de eficacia terapéutica superior a los 90% en los casos del paludismo simple.13-15
En el estudio realizado el costo más elevado fue con concepto de salario del personal de atención directa al paciente con paludismo, seguido por el costo por medicamentos. Estudios realizados en Cuba, donde se aplica la misma Guía Metodológica para las Evaluaciones Económicas, refieren que el costo por salario del personal de atención directa y por medicamentos tiene un alto aporte en el costo de la enfermedad.16,17 Sin embargo el costo de la atención al paciente con paludismo simple, el costo por medicamentos ocupa el tercer lugar entre las partidas estudiadas, lo cual está dado porque se requieren tratamientos de menor costo, así como una menor estadía hospitalaria. Estos elementos también influyen en que el costo de la atención al paciente con paludismo simple, es menor que para el paciente con paludismo complicado, existe una diferencia de casi 7.00 USD por paciente.
El 85,71 % de los pacientes recibió tratamiento con quinina, un 7,94 % fue tratado con artemeter, y un 6,35 % con TCA de artemeter-lumefantrina. El protocolo nacional de tratamiento del paludismo en Angola, establece que todo paciente con paludismo simple debe ser tratado con TCA, y como tratamiento alternativo, quinina oral más antibióticos; el paciente con paludismo complicado debe ser tratado por vía parenteral con artesunato, artemeter o quinina.12
Los reultados de este estudio no se pueden comparar directamente con los de otros estudios de costo publicados, porque difieren en cuanto a diseño metodológico y característica espacio-temporales. No obstante, existen similitudes con las investigaciones precedentes.
Un trabajo realizado en Zambia, refiere que el costo por examen diagnóstico de paludismo fue de 4.39 USD, mientras que el costo por tratamiento con artemeter-lumefantrina de esos pacientes fue de 34.74 dólares.18 En otro, realizado en siete países del África subsahariana, sobre la atención integrada de los niños menores de 5 años en la comunidad, el costo del tratamiento fue de 2.17 a 17.54 USD, excluyendo las pruebas de diagnóstico rápido; se concluyó que debe organizarse la supervisión de los programas para minimizar los costos y garantizar la calidad de la atención.19
Una investigación acometida en la República Democrática del Congo, obtuvo que el costo del tratamiento hospitalario del paludismo en pediatría varió de 114.00 a 308.00 USD, según el tipo de institución, y que el costo pre-hospitalario osciló entre 3 y 11 USD.20
En un hospital de la frontera entre Tailandia y Myanmar, se informó un costo de 243.00 USD por concepto de tratamiento con quinina, y de 190.00 USD por el uso de artesunato.10
A pesar de que comparar los estudios de costo de la enfermedad es difícil, como ya se ha planteado, debido a las diferentes definiciones y métodos utilizados, se puede apreciar que el costo directo sanitario del paludismo en el estudio realizado, es mas alto que el referido por algunas publicaciones, pero más bajo que el encontrado en otros. Sin embargo, el costo obtenido en el Hospital Militar de Uíge, se incrementaría si se incluyeran otras partidas que por factibilidad de la investigación no fueron analizadas, como el costo por combustible y electricidad, el de la atención al paciente por comorbilidad, la atención y seguimiento por la institución de los pacientes con tratamientos ambulatorios.
En los últimos años, los costos del paludismo en las zonas endémicas se hacen aún más complejos por diversos factores, como la resistencia a los fármacos antipalúdicos. Los costos médicos previstos para el fracaso terapéutico por resistencia a la artemisina superan los 32 millones de dólares por año.21,22 El aumento de la migración entre China y África, por ejemplo, podría facilitar la transmisión de parásitos resistentes entre estas regiones. El incumplimiento de las políticas de tratamiento del paludismo también contribuye a la génesis y propagación de la resistencia a los medicamentos.
La institución tiene garantizados los recursos humanos, materiales y financieros necesarios para la atención del paciente con paludismo, lo cual indica la prioridad que le ha otorgado a la salud pública el gobierno de Angola, así como la actualización de la política del país en el tratamiento del paludismo y la adopción de normas más estrictas para su diagnóstico precoz. Todo esto favorece la reducción de los casos complicados, la posibilidad de una mejor atención hospitalaria, y contribuye a la contención de los costos. No obstante, se debe continuar con el estudio del costo de la enfermedad, y con otros enfocados desde la perspectiva social, que incluyan los costos del paciente y sus familiares, así como los costos indirectos a partir de la pérdida de la productividad, pérdida de salarios y absentismo escolar.
Se concluye que el tratamiento del paludismo complicado representa un mayor gasto para la institución hospitalaria, hasta llegar a triplicar el costo del paludismo simple. Lógicamente, ello está dado por la estadía hospitalaria más prolongada, y con esta, mayor tiempo de atención recibida, tanto del personal directo como indirecto, aunque fue el primero el que más aportó al costo total de la enfermedad en el Hospital Militar de Uíge, durante el periodo estudiado.