INTRODUCCIÓN
Según la Organización Mundial de la Salud (OMS), aunque la mortalidad materna mundial se ha reducido aproximadamente en un 44 % entre 1990 y 2015; cada día mueren unas 830 mujeres por causas prevenibles relacionadas con el embarazo y el parto. Entre las complicaciones que pueden causar la muerte materna, se encuentran las que ocurren en el parto, y de manera particular, las hemorragias graves.1
A escala mundial y en Cuba, la primera causa de muerte materna es la hemorragia asociada al proceso del embarazo, fundamentalmente la hemorragia posparto (HPP); esta contribuye también a la morbilidad materna extremadamente grave y a la discapacidad a largo plazo.2,3
Estudios realizados en Cienfuegos (no publicados), evidencian que la hemorragia obstétrica resultó ser la primera causa de ingreso en la Unidades de Cuidados Intensivos polivalentes, la primera indicación de histerectomía obstétrica (HO) y la segunda causa de muerte materna, motivo por el cual la HPP ha sido objeto de atención priorizada, dada su repercusión sobre la morbimortalidad materna, la salud reproductiva de la mujer y su calidad de vida.
La HO (resección parcial o total del útero) se ha mantenido en la práctica quirúrgica por más de 130 años como única alternativa terapéutica en el manejo de la hemorragia y la sepsis. Con el advenimiento de nuevas tecnologías y con el avance científico técnico en el campo de la Medicina en función de preservar la integridad uterina, este proceder quirúrgico ha ido disminuyendo en frecuencia, y en la misma medida han mejorado sus resultados.4,5 Sin embargo, su realización en muchas oportunidades se hace necesaria cuando se han agotado las posibilidades conservadoras y la vida de la paciente está en riesgo. La decisión tardía puede conducir a la muerte, por lo que su indicación y realización debe ser llevada a cabo oportunamente por personal calificado.
Actualmente la literatura médica estima una incidencia de HO entre 0,29 y 3,78 por cada 1000 partos y el 10 % de los casos puede requerir una segunda intervención.6 En Cuba existen varios estudios que muestran el comportamiento variable de este proceder, tal es el caso del realizado en el Hospital Ginecobstétrico Docente de Guanabacoa, con una incidencia de 0,2 %,7 el realizado en el Hospital Julio Trigo en La Habana, con una incidencia de 21,8 %,8 y otro en el Hospital América Arias en el año 2012, con una incidencia de 4,5 %.9
Investigaciones precedentes en Cienfuegos muestran la incidencia de HO entre 1,02 – 2,5 hace cinco años atrás. Sin embargo, un mayor conocimiento sobre el tema permite actuar de manera coherente y racional ante situaciones de riesgo. El estudio tiene como objetivo caracterizar las pacientes que requirieron histerectomía obstétrica de urgencia en Cienfuegos, en el periodo 2013-2015.
MÉTODOS
Se realizó un estudio descriptivo, de serie de casos, en el Hospital Universitario Dr. Gustavo Aldereguía Lima, de Cienfuegos, entre los años 2013-2015. Fueron incluidas en la serie todas las pacientes internadas en los servicios Obstétricos y de Cuidados Intensivos Polivalentes (UCIP) que requirieron histerectomía obstétrica de urgencia (N=37).
Las variables analizadas fueron: edad de la paciente (≤20 años, 21-25 años, 26-30 años, 31-35 años, >35 años), edad gestacional (-28 semanas, 28-36,6 semanas, 37 y más semanas), paridad (nulípara, multípara), eventos relacionados con el embarazo y el parto (polihidramnios, embarazo gemelar, macrosomía fetal, parto rápido, parto demorado, cesareada en fase de latencia del parto, placenta previa, ninguno), tipo de parto (cesárea, eutócico, instrumentado) y tipo de HO (histerectomía total con anexectomía, histerectomía total sin anexectomía, histerectomía subtotal con anexectomía, histerectomía subtotal sin anexectomía, ligadura arterias hipogástricas).
Los datos fueron procesados utilizando el paquete de programas estadísticos SPSS versión 15,0. El análisis estadístico comprendió cálculos de frecuencia, porcentaje y media, los cuales fueron presentados en tablas. Para validar los resultados se tomó una confiabilidad del 95 %. Se utilizó la prueba Chi cuadrado (X²) para analizar la dependencia entre variables.
El estudio contó con aprobación del Consejo Científico del Hospital y Comité de Ética de la Investigación.
RESULTADOS
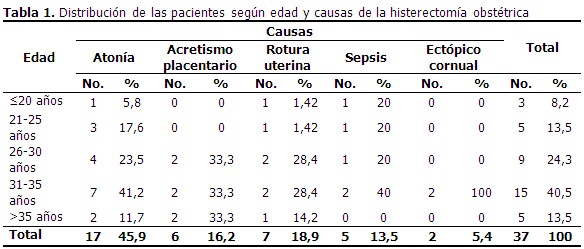
El grupo de pacientes de 31-35 años fue el más numeroso, representativo del 40,5 % de total, seguidas en orden de frecuencia por el grupo de 26-30. La atonía uterina constituyó la causa más habitual de HO (45,9 %), sobre todo en el grupo de 31-35 años (41,2 %). Le siguen en orden de frecuencia la rotura uterina y el acretismo placentario con el 18,9 % y el 16,2 % respectivamente, coincidiendo estas últimas con mujeres entre 26 y 35 años. (Tabla 1).
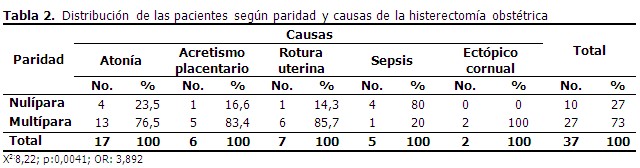
El 73 % de las mujeres histerectomizadas tuvieron partos anteriores y 10 (27 %) pacientes eran nulíparas. Las pacientes intervenidas por atonía uterina eran en su mayoría multíparas (13 pacientes para un 76,5 %); el acretismo placentario se presentó en el 83,4 % (5 pacientes) en mujeres con uno o más partos anteriores. Igual comportamiento presentó la rotura uterina, con 6 pacientes, para un 85,7 %. A diferencia de los resultados anteriores, la histerectomía por sepsis fue practicada en su mayoría en mujeres nulíparas; las 2 pacientes a las que se practicó histerectomía por embarazo ectópico cornual, ya tenían hijos. (Tabla 2).
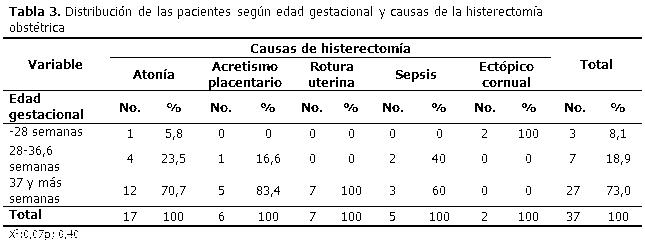
El 73,0 % de las HO fueron practicadas en embarazos de 37 semanas y más, seguidas por el grupo de 28-36,6 semanas de edad gestacional. Todas las roturas uterinas se produjeron al término de la gestación (7 pacientes). (Tabla 3).
El análisis de la variable eventos relacionados con el embarazo y el parto, en relación con las causas de HO, mostró que las pacientes que presentaron polihidramnios, embarazo gemelar y macrosomía fetal, representaron 17,6 %, 11,7 % y 29,4 % respectivamente, de las HO realizadas por atonía. El progreso anormal del parto se asoció con atonía uterina en valores similares para 11,7 % en parto rápido y parto demorado; solo una paciente (5,9 %) presentó placenta previa. El acretismo placentario fue más frecuente en pacientes que cursaron con placenta previa y representó el 66,9 %. La rotura uterina se presentó en 2 pacientes cesareadas en partos anteriores, que iniciaron fase de latencia del parto, y 2 partos demorados; cada una de estas variables representó el 28,6 % de las HO por esta causa. El parto rápido y placenta previa representaron el 14,2 % respectivamente para la rotura uterina. De las pacientes histerectomizadas por sepsis, 3 presentaron parto demorado y una, parto rápido. En general, el 21,6 % no tuvo ningún evento relacionado con el embarazo, pero el 18,9 % de ellas sí presentó un parto demorado (7 pacientes), seguido de las placentas previas, la macrosomía fetal y otros de menor frecuencia como polihidramnios, parto gemelar y cesáreas de partos anteriores.
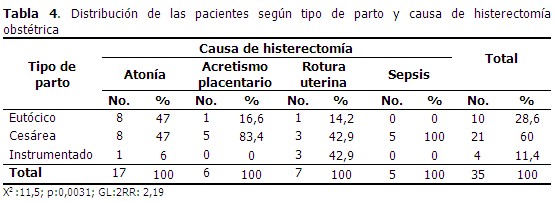
De las 35 parturientas a las que se practicó histerectomía, el 60 % tuvo parto por cesárea, mientras que el 28,6 % y el 11,4 % tuvieron parto eutócico e instrumentado, respectivamente. La atonía uterina presentó iguales valores para el parto por cesárea y el parto eutócico (47 % respectivamente) y a una paciente se le practicó parto instrumentado (6 %). El acretismo placentario se presentó mayoritariamente (83,4 %) en pacientes cesaredas, mientras que la rotura uterina tuvo una frecuencia relativa de 42,9 % para el parto por cesárea, lo mismo que para el instrumentado. La operación cesárea significó una elevación del riesgo relativo de 2,19 para terminar histerectomizadas. En todas las pacientes histerectomizadas por sepsis, el parto fue por cesárea. (Tabla 4).
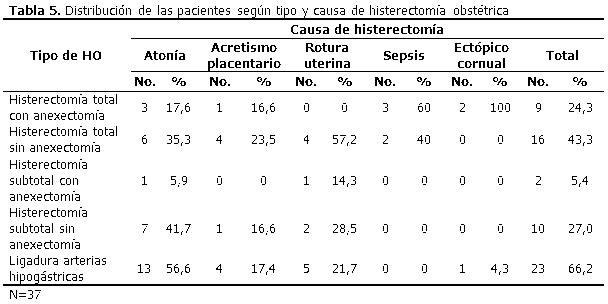
Se realizó HO total al 67,6 % de las pacientes; y de ellas, al 43,3 % sin anexectomía. En orden de frecuencia le siguió la histerectomía subtotal sin anexectomía y la histerectomía total con anexectomía, con 27 % y 24,3 %, respectivamente. La ligadura de arterias hipogástricas se practicó en el 66,2 % de los casos. (Tabla 5).
DISCUSIÓN
La mayoría de los autores que han estudiado series similares, han obtenido resultados coincidentes con los de esta investigación. La edad materna, como factor relevante en este contexto, es una de las variables analizadas por los diferentes estudios: unos aseveran que la HO es más frecuente en pacientes mayores de 30 años y, sobre todo, en las pacientes mayores de 35 años;10,11 mientras que en otro realizado en México se obtuvo una edad promedio de 31,3 ± 4,6 años, encontrando con mayor frecuencia a mujeres con edades comprendidas entre 30 y 34 años de edad.12 Las mujeres de más de 30 años, tienen un riesgo elevado de sufrir complicaciones en el periparto que conlleven a la realización de una HO, ya que en estas edades generalmente coexisten otras enfermedades y también está el antecedente de procederes sobre el útero, que imposibilitan a este órgano responder de forma adecuada al tratamiento médico habitual.
En relación con las indicaciones de la HO, la literatura internacional concuerda con los resultados del actual estudio, al considerar la atonía uterina como principal causa, seguida por el acretismo placentario y el útero de Couvelaire.13-16 No obstante, otros autores observan como indicación principal para realizar la HO, las anomalías de la adherencia placentaria en cualquiera de sus variedades (acreta, increta o percreta), seguida por los trastornos del tono uterino.12
Estudios realizados por Omole y colaboradores, relacionados con la paridad de las gestantes sometidas a HO, informan de la prevalencia en mujeres multíparas (81,9 %), así como de la situación similar en otros países en vías de desarrollo.17 De igual forma, otros realizados en América Latina, reafirman esta tendencia.17,18 En la serie descrita, el 73 % de las pacientes eran multíparas, con valor Odds Ratio de 3,892 (muy significativo), lo que indica que estas tienen tres veces más probabilidades de ser histerectomizadas. Por su parte, Montoya y colaboradores concuerdan en que la HO se le practica con mayor frecuencia a las mujeres multíparas, en cuya serie el 50 % tenía cuatro o más hijos; este hallazgo contrasta con el de Rodríguez, donde un 65 % de los casos eran primigestas.19,20
En la literatura consultada, se encuentran escasas evidencias de la relación existente entre la edad gestacional y la realización de HO. Un estudio realizado en el hospital regional de occidente, en Honduras, informa un 60 % de las HO en embarazos a término,12 tal y como ocurrió en las pacientes analizadas, incluso, con una frecuencia mayor. Sucede que la atonía uterina y el acretismo placentario, entidades consignadas como indicaciones fundamentales de HO en el periparto, ocurren con mayor frecuencia en gestaciones del término. No solo en el periparto, sino también en el tercer trimestre de la gestación, tienen lugar las principales complicaciones que pudieran conllevar a la realización de este proceder. La causa de la rotura uterina, combina la distensión uterina con defectos estructurales del útero, como son las cicatrices previas y los fibromas uterinos, que ocasionan la claudicación de la pared uterina cuando se enfrentan al esfuerzo que significa el parto.
Existen diversos criterios en relación con los eventos desarrollados en el embarazo y la realización de HO. Se ha demostrado que la cesárea previa aumenta el riesgo de histerectomía de urgencia en el periparto (inicio de actividad uterina) y que la implantación anómala de la placenta se asocia con cicatriz uterina previa, lo cual coincide con los resultados de la actual investigación. El riesgo en la histerectomía de urgencia aumenta con la sobredistención uterina causada por polihidramnios, macrosomía fetal o gestaciones múltiples, las cuales pudieran asociarse o no a la presencia de diabetes durante el embarazo. Otra posible causa es el trabajo de parto prolongado.17,20,21 En el escenario estudiado, las alteraciones en el progreso del parto estuvieron dadas por la presencia de atonía, rotura uterina y sepsis, riesgos más frecuentes de morbilidad materna extremadamente grave.
En cuanto al tipo de parto, artículos publicados en el contexto internacional concuerdan con los resultados encontrados en la actual investigación, donde la HO fue más frecuente tras los partos por cesárea.17,19,22 Montoya y colaboradores encontraron que el 72 % de las pacientes a las que se practicó HO, habían terminado el embarazo mediante una cesárea; Ramírez y colaboradores, en Perú, obtuvieron un 37,7 %, y solo 5 casos ocurrieron luego de un parto por vía vaginal.17,18
Datos estadísticos no publicados del Hospital Dr. Gustavo Aldereguía Lima, de Cienfuegos, evidencian que la frecuencia de parto instrumentado en el mismo periodo que el de este estudio, osciló entre 2 y 3 %, con el correspondiente incremento de la histerectomía por hemorragia en este tipo de parto (11,4 %).
Sobre el tipo de HO utilizado ante las diferentes complicaciones obstétricas, algunos autores han empleado más la histerectomía total sin anexectomía,16 como ocurrió en este estudio; otros, como Ramírez y colaboradores, realizaron histerectomía supracervical al 55 % de sus pacientes.17
Existe divergencia de criterios en cuanto a aplicar una histerectomía total o una subtotal, la conservación de los anejos y la ligadura de las arterias hipogástricas. Las técnicas quirúrgicas seleccionadas estarán estrictamente consensuadas por el equipo médico encargado de resolver la complicación obstétrica; deberán tener relación con las situaciones clínicas que conlleven al proceder, la estabilidad hemodinámica de la paciente, la premura requerida y las posibles complicaciones que puedan poner en riesgo el bienestar materno.
Se concluye que la HO se realizó sobre todo en mujeres de 31 a 35 años, con partos anteriores, en las cuales la hemorragia fue la causa más frecuente. Generalmente, los embarazos llegaron a término, y la atonía, como en la gran mayoría de los estudios similares, fue la indicación que predominó. Se corroboró que el parto por cesárea eleva el riesgo relativo para realizar la histerectomía. Sobre la base de estos resultados, es recomendable realizar solamente las cesáreas necesarias y promover la resolución obstétrica por vía vaginal, siempre con la atención requerida durante el parto.