INTRODUCCIÓN
A nivel mundial se estima que existen 285 millones de personas con deterioro visual permanente, distribuidas en 246 millones con discapacidad visual o baja visión y 39 millones con ceguera.1
Para realizar cualquier actividad diaria nos apoyamos en la visión, el resto de los sentidos participa muy poco en cualquiera de las tareas que se ejecutan. Al existir una disminución de la capacidad visual el paciente comienza a confiar en una información que llega distorsionada.2
Se considera un paciente de baja visión aquel que tiene una agudeza visual de 0,3 en su mejor ojo con corrección óptica y/o tratamiento médico y/o quirúrgico o un campo visual igual o menor a los 20 ° pero que utiliza o, potencialmente, es capaz de utilizar la visión para planear o ejecutar una tarea.3
La baja visión se presenta cuando una persona acusa una percepción visual disminuida o insuficiente, la cual, a pesar de las ayudas ópticas, sigue estando bajo el promedio de una visión normal; es decir, las personas con baja visión poseen el remanente visual o resto de visión que les permitirá utilizar funcionalmente este sentido; muchas de ellas podrán incluso escribir y leer textos impresos, por lo general amplificados, con las ayudas ópticas que sean necesarias en cada caso, como lupas, lentes u otros instrumentos que le sirvan para magnificar los caracteres e imágenes que desee ver.
Dentro de los factores funcionales se encuentran la agudeza visual, el campo visual y la funcionalidad visual. Estos se estudian de forma individualizada en cada paciente. Es conveniente recordar algunos conceptos que son de vital significación a la hora de referirse a la agudeza visual.3,4
El objetivo de estos pacientes una vez que están vinculados a la consulta de baja visión no es mejorar agudeza visual, sino potenciar el resto visual que posee por medio de ayudas ópticas.
Como se afecta la calidad de vida del paciente es importante que se trabaje en función de la rehabilitación visual. Esto se entiende como un conjunto de procesos encaminados a obtener el máximo aprovechamiento visual de un paciente portador de baja visión.1-4
La subespecialidad de baja visión, está formada por profesionales especializados que tienen como objetivo entrenar y dotar a los pacientes discapacitados de instrumentos y recursos con los que puedan recuperar una visión funcional, y así los adultos mayores puedan desarrollar esas tareas que abandonaron como consecuencia de su deficiencia visual.
El servicio de baja visión se encuentra en una vinculación constante con los demás departamentos como son los de segmento anterior, glaucoma, retina, neuro-oftalmología, con el objetivo de realizar un examen más detallado e ir decantando aquellos pacientes que con tratamiento quirúrgico pueden mejorar su agudeza visual, su calidad de vida y su reincorporación a la sociedad.
A pesar de los avances en las ciencias médicas y la cirugía ocular, existe un gran número de pacientes que presentan una diversidad funcional. La rehabilitación visual tiene como objetivo fundamental conseguir el máximo nivel posible de integración y que se pueda llevar a cabo en distintos ámbitos: familiar, escolar, laboral y social. Este es un proceso que se realiza por un equipo multidisciplinario integrado por oftalmólogos, psicólogos, rehabilitadores, trabajadores sociales, e incluye el binomio familia y sociedad. Individualmente cada parte aporta sus experiencias y conocimientos, estos se fusionan y logran una adecuada adaptación del paciente a su nueva condición física y funcional.1,5 Por tanto los servicios de atención oftalmológica deben ser integrales, incluyendo promoción, prevención, tratamiento y rehabilitación, estos deben estar interrelacionados desde la atención primaria, secundaria y terciaria, conformándose equipos multidisciplinarios.4
En la actualidad el concepto de discapacidad visual ha sido sustituido por el de diversidad funcional, es utilizado como una herramienta más para conseguir lo estipulado en la Declaración Universal de los Derechos Humanos, en especial en los artículos 1, 22 y 23.32, confirmando que la discriminación por diversidad funcional es una cuestión de derechos humanos, principio ya defendido por el modelo social. El nuevo modelo propone además un imprescindible cambio terminológico que incluye términos como años vinculados a la valía o la capacidad como minusválido o discapacidad, y defiende el uso de nuevos términos: mujeres y hombres discriminados por su diversidad funcional o, más corto, personas con diversidad funcional.6
En Cuba la prevalencia de ceguera es de 50 000 personas (1: 200 habitantes) y la prevalencia de baja visión de 180 000 personas.7
En la provincia de Cienfuegos existe un registro de 2025 pacientes con baja visión hasta la actualidad.
Por lo antes expuesto se presentan cuatro casos en los que al realizarles tratamiento quirúrgico mejoró su agudeza y campo visual dejando de formar parte del grupo de pacientes con diversidad funcional.
PRESENTACIÓN DE LOS CASOS
Caso 1
Paciente masculino de 45 años de edad con antecedentes patológicos personales oculares de hipermetropía elevada en ambos ojos, trabajador agrícola. Solamente refirió hipertensión arterial como antecedente patológico personal. Manifestó que presentaba serias dificultades para la adaptación a sus cristales ya que estos le pesan mucho y ve borroso con ellos por lo que los cambia con frecuencia.
Se decidió la intervención quirúrgica mediante técnica de EECC y el implante de dos LIOSs. Los exámenes complementarios arrojaron resultados normales. (Tabla 1).
Caso 2
Paciente masculino de 45 años de edad con antecedentes de salud anterior y antecedentes oculares de una miopía elevada que llevaba seguimiento desde hacía varios años por la consulta de baja visión, al paciente le era muy difícil la corrección con sus cristales por el elevado grado de la miopía y la dificultad para encontrar el cristal en el mercado, además refirió que con ellos no resolvía casi nada y que son muy pesados.
Se decidió la intervención quirúrgica mediante técnica de cirugía faco-refractiva. Los exámenes complementarios arrojaron resultados normales. (Tabla 2).
Caso 3
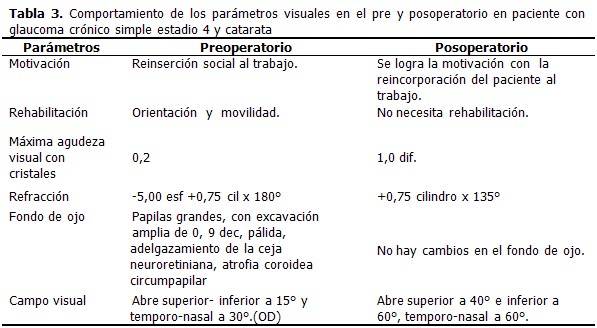
Paciente masculino, de 46 años, color de piel negra, que llevaba seguimiento en consulta de baja visión hacía cinco años con un glaucoma primario de ángulo abierto diagnosticado tardíamente, se le había realizado trabeculectomía en ambos ojos aproximadamente 18 años antes y había evolucionado satisfactoriamente siempre con presiones intraoculares dentro de límites normales. Posterior a esto desarrolló una catarata presenil (complicada) en ambos ojos. Se valoró riesgo – beneficio y con el consentimiento informado del paciente se decidió tratamiento quirúrgico en ambos ojos: EECC+ LIO en ambos ojos. (Tabla 3).
Caso 4
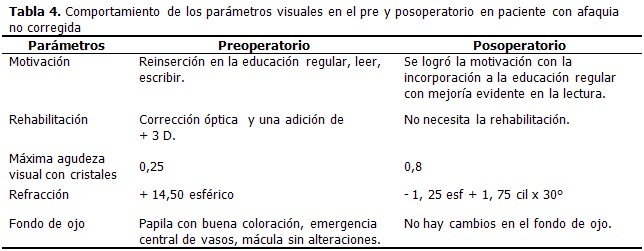
Paciente femenina de 14 años de edad con antecedentes de haber sido operada desde los siete meses de nacida por catarata congénita en ambos ojos. Se encontraba internada en la escuela de ciegos y débiles visuales y vinculada a la consulta de baja visión desde el 2004.
Se decidió la intervención quirúrgica mediante técnica de EECC y el implante de LIOSs. Los exámenes complementarios arrojaron resultados normales. (Tabla 4).
DISCUSIÓN
Desde finales de la década del noventa (S XX), publicaciones provenientes de diferentes partes del mundo comienzan a señalar los defectos refractivos no corregidos como una causa significativa de ceguera y la más importante de los problemas de visión.8,9
El día mundial de la visión, 12 de octubre de 2006, fue revelada la verdadera magnitud del problema, al darse a conocer la prevalencia de defectos refractivos no corregidos.10
La urgencia y falta de aceptación de este problema en el mundo de hoy, fueron factores que estimularon la organización del primer Congreso Mundial de Defectos Refractivo, en Durban, Sudáfrica (marzo del 2007). La declaratoria del congreso confirmó la cifra de impedidos visuales por defectos refractivos y el hecho de que es la principal causa de ceguera evitable y baja visión a nivel mundial. En esta se incita a ayudar a las organizaciones que trabajan en la eliminación de la ceguera evitable.11
Las ametropías tienen una elevada prevalencia en la población general, estimándose su frecuencia en un 30 %. En nuestra población, las estadísticas recogen que el mayor porcentaje está representado por los hipermétropes con un 72,91 %.12
Para los cirujanos ha surgido un gran problema en su quehacer diario al encontrarse con pacientes portadores de hipermetropías elevadas y que requieren para su rehabilitación visual lentes intraoculares por encima de las 30 dioptrías.
Las lentes por encima de 34 dioptrías no están disponibles en el mercado, mientras que la Administración de Alimentos y Medicamentos (FDA) no aprueba lentes de más de 30 D.13,14
Esta encrucijada dejó de ser un problema en el año 1993 cuando Gayton y Saunders describieron la técnica de implantar dos LIO en el globo ocular (Piggy-Back).15
Existen diferentes alternativas en el tratamiento de estos pacientes: el uso de lente de contacto corneal, el tratamiento quirúrgico mediante la cirugía refractiva con laser (Lasik y Lasek) y la extracción extracapsular del cristalino con implante de lente intraocular, pero cuando se trata de una hipermetropía elevada resultaría en un LIO mayor de 30 D por lo que habría que recurrir a la técnica del implante de 2 LIOs.16
Dentro de los cuatro casos que ahora se presentan, en el paciente al que se le implantaron dos LIOS, se fueron excluyendo diferentes opciones, la primera de ella fue el uso de lente de contacto corneal por la ocupación del paciente (obrero agrícola) en lo que se contraindica su uso. Se descartó también la cirugía refractiva por el alto grado de hipermetropía que portaba nuestro paciente y por tener corneas planas menores de 500 u. Finalmente la opción decidida fue la extracción del cristalino con implante de LIO que, por tratarse de una hipermetropía elevada, con un LIO mayor de 30,0 D, se decidió el implante de dos LIOs (Piggy Back).
Los resultados en este paciente fueron una mejora en la agudeza visual en cuatro líneas de la cartilla de Snellen, desapareciendo el defecto refractivo elevado en casi 9 dioptrías, se logró mejorar la estétética al usar lentes menos pesados, el paciente es capaz de leer mejor así como se incorporó a la vida laboral, siendo más útil para la sociedad y elevando su autoestima y calidad de vida en general por tanto deja de ser un paciente con una diversidad funcional.
Los miopes simples y los astigmatismos miopicos simples y compuestos representan el 19,79 % de todos los defectos refractivos.12
En la miopía degenerativa o maligna, llamada así por diferentes autores, los valores van de – 8,00 a – 10,00 Dp o más. Esta es una verdadera enfermedad, dada por un crecimiento excesivo en la longitud axial y es necesario realizar fondo de ojo y chequeo periódico ya que se trata de una miopía que no logra compensarse o estabilizarse, o que se transforma en permanente, lo que implica un compromiso estructural de la coroides, esclera y retina.
El tratamiento quirúrgico de la miopía va adquiriendo mayor importancia y su estudio e investigación siguen avanzando.17 Una forma de tratamiento quirúrgico en el miope es la cirugía refractiva, esta técnica busca modificar la refracción ocular de cualquier manera, y pueden dividirse en dos grandes grupos: los que consiguen corregir los defectos refractivos modificando los radios de curvatura corneales y los procedimientos intraoculares de sustitución del cristalino transparente por lentes de diferentes potencias, estas técnicas han permitido mejorar los resultados visuales, reduciendo el número de complicaciones.
Para el tratamiento quirúrgico los pacientes deben ser seleccionados exhaustivamente, ya que en buena medida el resultado refractivo, visual y la aparición de complicaciones dependen de esta selección.18
En el caso que se presenta se optó por la cirugía faco-refractiva extrayendo el cristalino transparente con el implante intraocular de una lente debido a que el paciente era portador de una miopía muy elevada (-25.00 esf -1.00 cil x 90°) donde está contraindicaba la cirugía con láser.
Los resultados en este paciente resultaron muy favorables al mejorar en siete líneas de la cartilla de Snellen, el defecto refractivo elevado disminuyó en 24 dioptrías, y por ende se logró una mejoría estética, mejoró la estereopsia, lee mucho mejor, por tanto hay una mejor calidad de vida con una inclusión social al incorporarse a la vida laboral, dejando de ser también un paciente con una diversidad funcional.
La catarata congénita constituye el 13 % de las causas de baja visión en infantes, siendo una de las primeras causas de ceguera prevenible, en Cuba actualmente se considera la segunda causa de ceguera infantil.19
El tratamiento de esta enfermedad es eminentemente quirúrgico y consiste en la extracción del cristalino opacificado. La visión no corregida del ojo afáquico es muy pobre, menos de 20/400, por lo que es necesario algún tipo de corrección óptica. En 1955 se implanta por primera vez una LIO de cámara anterior en un niño.20,21
Los resultados obtenidos con los primeros implantes de LIO en niños no fueron favorables, reportándose un aumento de la incidencia de complicaciones.
La utilización de las LIO en la cirugía de la catarata ofrece una solución superior al uso de gafas y lentes de contacto para la corrección de la afaquia. Son múltiples las ventajas ópticas derivadas de su empleo ya que disminuye la magnificación de la imagen casi a cero; no induce aniselconia; permite una estereopsia normal y favorece el tratamiento de la ambliopía por deprivación después de la cirugía de catarata.22-24
Según estudios publicados la afaquia no corregida representa el 3,1 % entre las causas de ceguera.25
El implante secundario de LIO en cámara posterior es seguro y efectivo en el manejo de afaquia pediátrica, esto lo corrobora Cepeda, en su investigación donde la agudeza visual con cristales (AVCC) mejoró luego del implante secundario en 73 % de los ojos.26
La inclusión de las personas con una diversidad funcional en la educación regular tiene especial importancia. Las instituciones de educación superior tienen la responsabilidad social de facilitar la incorporación de estas minorías al ámbito profesional, ya que no poseen otras alternativas de formación.27
El tema de la educación inclusiva se ha colocado en la agenda de Educación para Todos, como lo demuestran, por ejemplo, la Declaración Mundial de Educación para Todos: Satisfaciendo las Necesidades Básicas de Aprendizaje (que tuvo lugar en Jomtien, 1990), el documento "Educación para Todos: satisfaciendo nuestros compromisos colectivos" (UNESCO, 2009) y la Quinta Conferencia Internacional de Educación de las Personas Adultas (Hamburgo, 1997) por la Organización de las Naciones Unidas para la Educación, la Ciencia y la Cultura (UNESCO, 1998).
Con la inclusión educativa, por ejemplo, se busca favorecer la ampliación y democratización de las oportunidades de formación en el marco del concepto de aprendizaje a lo largo de la vida y de la educación como un derecho (Salamanca, 1994). La UNESCO considera que se debe prestar especial atención a los grupos marginados y vulnerables -personas y grupos que no pueden ejercer su derecho a la educación- para procurar desarrollar todo el potencial de cada persona.
Específicamente en el caso que se presenta en este artículo, los resultados alcanzados fueron más allá de las expectativas ya que la paciente, al ser operada desde los siete meses de catarata congénita, debería tener una ambliopía severa y sus resultados actuales después del implante no deberían ser como los logrados: mejora en seis líneas de la cartilla de Snellen y disminución de su defecto refractivo en 12 dp; la niña en la actualidad está incorporada a la educación regular y por tanto ha dejado de ser una paciente con una diversidad funcional. Este es un ejemplo de como en Cuba la incorporación de estos pacientes a la educación regular es una prioridad para el Estado.
El glaucoma constituye una causa importante de ceguera irreversible a nivel mundial. El glaucoma primario de ángulo abierto (GPAA), o glaucoma crónico simple, es el más frecuente de todos los glaucomas. En general, su incidencia puede ser de 1 a 3 %, y se incrementa a medida que aumenta la edad de los pacientes, por ejemplo, llega al 5 % en las personas de 75 años.28,29
Tanto la enfermedad como la discapacidad a que conlleva el GPAA , tienen impacto sobre la vida cotidiana de los enfermos y sobre la de sus familiares. Así, los pacientes con glaucoma pueden perder calidad de vida por varias razones, como son: el diagnóstico por sí mismo, que puede causar angustia; la pérdida insidiosa de la independencia y de la visión, que resulta en una reducción de las actividades diarias y disminución de la confianza para realizar actividades al aire libre; los inconvenientes del tratamiento, por la frecuencia de aplicación y el seguimiento regular por consulta externa en los hospitales y los efectos secundarios del tratamiento y sus costos.30
En Cuba, el GPAA constituye un importante problema de salud.31 Lo mismo ocurre en otros países de la región, en un estudio realizado en Honduras representó el 21,1 % entre todas las causas de baja visión.32
El paciente portador de un glaucoma primario de ángulo abierto en estadio 4 asociado a una catarata, después del tratamiento quirúrgico realizado mejoró ocho líneas de la cartilla de Snellen, presentando además una mejora en su campo visual, todo esto posibilitó una reinserción a la vida laboral con el consiguiente aporte a la sociedad, la mejoría en su calidad de vida y el dejar de ser un paciente con una diversidad funcional.
Se puede concluir que en los cuatro casos clínicos presentados de pacientes pertenecientes a la consulta de baja visión por diversas causas se mejoró la calidad de vida, lográndose la inclusión social y en el caso de la escolar la inclusión educativa, todos dejaron de ser clasificados como pacientes con una diversidad funcional.