INTRODUCCIÓN
Las primeras descripciones del dengue fueron hechas en la isla de Java en 1779 y en Filadelfia en 1780. Durante el siglo XIX y lo que va del XX, se han descrito muchas epidemias en diferentes países tropicales y de clima cálido.
En Grecia se afectaron, entre 1927 y 1928, aproximadamente un millón de personas, con cerca de 1 250 fallecidos. En 1935, ocurrió en Estados Unidos una epidemia con cerca de 2 millones de enfermos.
Fue en 1906 que se planteó por primera vez que el dengue es trasmitido por el mosquito Aedes aegypti. Más tarde, en 1907, Asburg y Cray corroboraron esta hipótesis y confirmaron que la enfermedad era producida por un virus. Estas experiencias fueron ratificadas después de la Segunda Guerra Mundial, con el aislamiento y cultivo del agente viral en el ratón.
El término fiebre hemorrágica (FH) fue por primera vez aplicado en el Sudeste Asiático, en Filipinas, en 1953. Estudiando la epidemia de Manila de 1956, Hammon establece la relación causal entre la infección por el virus dengue y la fiebre hemorrágica, la cual parece haberse presentado por primera vez ya desde 1897 en niños de Australia. Epidemias posteriores de fiebre hemorrágica dengue (FHD) han afectado a casi todos los países del Sudeste Asiático. Así tenemos que en Filipinas y Tailandia se reportan casos anualmente desde 1956, mientras que en otros países se han notificado en la mayoría de los años comprendidos entre 1965 y 1978, como en Viet Nam, Malasia, Indonesia, Birmania, Sri Lanka, Singapur e India. Durante el período 1975-1978, se registraron en Birmania 17 251 casos (1 676 defunciones), en Malasia 1 288 enfermos, 836 en Filipinas, 533 en Singapur y 66 372 en Viet Nam.
En relación con el dengue en Las Américas, la primera epidemia del área del Caribe se reportó en las Islas Vírgenes en 1827 y se extendió luego a Cuba, Venezuela y Estados Unidos. En el presente siglo se han registrado varias epidemias importantes de dengue, seguidas de períodos de relativa inactividad. Puerto Rico reporta en 1963 una epidemia con 25 737 casos y Jamaica, en el mismo año, otra con 1 578. Entre 1964 y 1965 en Venezuela se afectaron más de 12 000 personas y entre 1966 y 1967, otras 900. De nuevo en Puerto Rico ocurre en 1969 otra epidemia con un total de 16 665 enfermos.
En cuanto a la aparición de la FHD en Las Américas, aun cuando la OMS señala en 1975 que no se ha observado la enfermedad, a pesar de repetidas infecciones con dos o más tipos de virus dengue, considera de extrema urgencia erradicar el Aedes aegypti como vector de la enfermedad.
En las Antillas los primeros casos publicados de FHD, por cierto muy aislados, proceden de Curazao y Jamaica en 1967, de Puerto Rico en 1975 y de Jamaica en 1978.
En Cuba, algunos estiman que los primeros casos de dengue aparecieron en Remedios en 1782, recogiéndose posteriormente la epidemia “conocida bajo el nombre de dengue que reinó en La Habana en 1828”; en 1897 se describió en la provincia de La Habana una epidemia con manifestaciones hemorrágicas. La aparición del virus del dengue en nuestro país, en 1943, solo fue confirmada por observaciones clínicas. Después de este año, los médicos cubanos no observaron ninguna evidencia clínica de esta enfermedad ni el virus fue aislado durante las investigaciones diagnósticas realizadas a pacientes con enfermedades infecciosas. En 1977 se reporta un brote de dengue en Cuba con proporciones epidémicas (477 449 casos), que se propagó a todo el país, con afectación principalmente de las provincias orientales. Los estudios virológicos realizados, concluyeron que la misma fue producida por el virus dengue tipo I. No se reportó ningún caso con manifestaciones hemorrágicas ni shock.
En la epidemia de dengue que afectó a nuestro país en los meses del verano de 1981, de “forma súbita y extraña”, se reportaron 344 203 casos, con la aparición por primera vez de casos de FHD en el siglo XX, y un saldo de 158 vidas –entre ellas las de 101 niños- y se ha podido concluir que fue introducida deliberadamente en Cuba, como parte de la guerra microbiológica desatada por el Gobierno de los Estados Unidos contra nuestra población, tal como señalara Fidel en más de una ocasión.
Los internistas jugaron un papel de primera línea en el control de la epidemia. El desarrollo de la salud pública en la nación había desplazado la atención de los especialistas de Medicina Interna hacia el campo de las enfermedades crónicas no transmisibles, relegando a un segundo plano a las enfermedades infecciosas, debido a los logros obtenidos por la Revolución en este terreno. Sin embargo, la alerta producida por la criminal guerra microbiológica, demanda de nosotros una mayor atención a las enfermedades transmisibles y la responsabilidad del clínico se ve incrementada en este nuevo papel.
Sabemos que nuestros internistas han recopilado una gran experiencia de la pasada epidemia de FHD en la asistencia a pacientes adultos y se han interesado por dominar los principales aspectos teóricos de la enfermedad. Esta situación era diferente, el 4 de julio de 1981, cuando por primera vez celebramos, para todos los médicos del Hospital y de la Provincia, una Mesa Redonda, que pretendía mejorar de forma rápida y científica la calidad de la atención médica que brindábamos a los enfermos de la epidemia.
Conocemos que se han realizado y se realizan investigaciones de alta calidad sobre aspectos epidemiológicos, microbiológicos, pediátricos, inmunológicos de la FHD, que persiguen en esencia nuestros mismos fines, o sea, presentar la experiencia acumulada en el país, su análisis y su aplicación.
En este trabajo, que unió el estetóscopo al libro, recogemos los aspectos fundamentales de esa experiencia clínica alcanzada por nuestro Hospital en el verano de 1981, apoyados en la labor incansable de nuestros médicos, técnicos y personal de servicio.
Al inicio de la investigación el propósito era dar respuesta a las siguientes interrogantes:
- ¿Qué grupos de población tienen mayor riesgo de presentar las formas graves de la enfermedad?
- ¿Cuáles son los síntomas y signos más frecuentes?
- ¿Cómo utilizar e interpretar adecuadamente los exámenes complementarios a nuestro alcance en dichos enfermos?
- ¿Cómo prevenir y tratar las complicaciones de este cuadro clínico?
Esperamos que el análisis de nuestros resultados responda a estas preguntas, que muy bien pudieran hacérselas otros pueblos subdesarrollados que, como nosotros, están amenazados con epidemias de este tipo.
MÉTODOS
Se llevó a cabo un estudio descriptivo prospectivo de serie de casos. Para ello se diseñó, por criterio de expertos, un formulario para la recogida de datos, que fue llenado en cada caso por los médicos de asistencia, previamente adiestrados en el instructivo del formulario, según los criterios y definiciones aceptados, en una sesión de trabajo de una hora.
Se seleccionaron para este estudio 997 enfermos, que representaron el total de pacientes de 15 años y más, con el diagnóstico de FHD, según criterios del Comité de Expertos de la OMS de 1975 y 1980, que egresaron del Hospital Dr. Gustavo Aldereguía Lima, entre el primero de junio al 31 de agosto de 1981 (en estos tres meses se reportó el 99,5 % de los casos adultos con FHD en la provincia de Cienfuegos). Se excluyeron 1 280 enfermos egresados de este centro con el diagnóstico de dengue en el mismo período de tiempo, pero que no reunían los criterios de FHD.
Debido a que se elaboraron muy tempranamente “Guías de diagnóstico y tratamiento” por el grupo central de enfrentamiento de la epidemia, para aplicar a todos los enfermos hospitalizados en el centro, la conducta a seguir con los enfermos fue muy similar en todos, situación que se controló diariamente.
Los pacientes fueron atendidos en las salas del hospital, habilitadas con 40 a 57 camas, designándose equipos médicos fijos en cada una, al frente de las cuales estaba un especialista o residente de Medicina Interna. Se abrió una sala de Cuidados Intermedios de 18 camas, también con un grupo fijo de trabajo. Se utilizaron las ocho camas de la Unidad de Cuidados Intensivos para la atención de los pacientes más graves. Se contó con la colaboración de todo el personal médico del hospital, independientemente de su especialidad y de un grupo de médicos del municipio de Cienfuegos, así como de internos y estudiantes de medicina de cuarto y quinto años.
A todos los enfermos se les confeccionó una historia clínica completa, según los modelos vigentes en el país. Se realizó hemograma y conteo de plaquetas –este último por la técnica de Brecher- al total de los pacientes.
La terapéutica empleada consistió en:
- Reposo en salas aisladas.
- Dieta blanda o líquida al inicio y luego libre, según tolerancia del enfermo.
- Hidratación adecuada, con reposición de líquidos y electrolitos, sobre todo si presentaba anorexia o pérdidas excesivas por fiebre mantenida, vómitos o diarreas persistentes.
- Antipiréticos y analgésicos: dipirona oral o intramuscular. Se proscribió el uso de aspirina y salicilatos.
- Prohibición de uso de otros medicamentos antiagregantes plaquetarios, como indometacina, fenilbutazona, imipramina, amitriptilina, difenhidramina, clorpromacina, dipiridamol, papaverina, reserpina, dihidroergotamina, entre otros.
- Tratamiento sintomático de los vómitos (dimenhidrinato, metoclopramida) y diarreas (antidarreicos inertes).
- Observación clínica estrecha, con tres pases de visita diarios como mínimo, para detectar precozmente signos de shock –sobre todo del tercero al quinto día de la enfermedad-, si extremidades frías, o pulso rápido y débil, o estrechamiento de la presión del pulso (diferencia entre la tensión arterial máxima y mínima de 20 mm de Hg o menos), o hipotensión arterial franca. También si elevación progresiva del hematocrito seriado y/o caída brusca del conteo de plaquetas, con o sin manifestaciones hemorrágicas evidentes.
Desde el inicio de la epidemia se establecieron los siguientes criterios de ingreso o traslado a las Unidades de Cuidados Intensivos e Intermedios:
- Síntomas y signos clínicos proclives al shock.
- Manifestaciones hemorrágicas importantes.
- Aparición de otras complicaciones graves (edema pulmonar, insuficiencia renal aguda, etc.)
En los casos ingresados en estas unidades, el tratamiento incluyó básicamente:
- Vigilancia intensiva de los pacientes, especialmente medición frecuente de los signos vitales y balance hidromineral estricto.
- Administración de volumen en caso de shock, con solución salina o glucosalina, a goteo rápido y, en caso de persistir el shock, uso de plasma o expansores plasmáticos, con monitorización de la presión venosa central.
- Sangre fresca total, si sangrado clínico importante o ante un estado de shock persistente con caída del hematocrito. El plasma fresco rico en plaquetas (de menos de cuatro horas de extraído), si sangrado con poca caída del hematocrito.
- Oxigenoterapia, en casos de shock o insuficiencia respiratoria aguda.
- Ácido epsilón amino caproico y recambio sanguíneo, en caso de sangrado incontrolable con las medidas anteriores.
- Tratamiento normado de otras complicaciones, como insuficiencia renal aguda, desequilibrios ácido-básicos, distrés respiratorio, derrames serosos, etc.
- No indicación de antibióticos de rutina, heparina, esteroides, ni otro tratamiento “específico”.
Los criterios de traslado desde las Unidades de Cuidados Intensivos o Intermedios a otras salas, fueron:
- Estabilización del cuadro clínico.
- Estadía mínima de 48 horas.
- Conteo de plaquetas superior a 100 000 por mm3.
Los formularios, después de llenados, fueron revisados en busca de posibles errores y corregidos si era necesario, por el colectivo de autores. Se estableció, por asesoramiento matemático, la sustitución de los datos del formulario por el código orientado y se entregaron al Centro de Cálculo de la Fábrica de Fertilizantes Nitrogenados de Cienfuegos.
Se perforaron los datos en tarjetas y se procesaron en una computadora CID-201 B.
Los resultados de las tablas diseñadas por el colectivo de autores y obtenidas mediante procesamiento automatizado, se discutieron para determinar su presentación final.
Se realizaron pruebas de significación estadística para comparar varios resultados (chi cuadrado o X2). Se correlacionaron algunos síntomas y signos importantes (manifestaciones hemorrágicas y shock), con el resultado del conteo de plaquetas y del hematocrito, por el método de correlación multivariable.
CONTROL SEMANTICO
Se consideró a un enfermo con FHD, cuando cumplió los criterios recomendados por el Comité de Expertos de la OMS en 1975 y en 1980.
a) Clínicos
- Fiebre de comienzo súbito, continua, de dos a siete días.
- Manifestaciones hemorrágicas: púrpura, epístaxis, gingivorragias, hematemesis, melena, enterorragia, hematuria, metrorragia, y/o prueba del lazo positiva.
- Shock o "pre-shock"
b) De laboratorio
- Trombocitopenia (< 100 000 plaquetas x mm3)
- Hemoconcentración (hematocrito incrementado en un 20 % o más, con relación al de base)
La presencia de los primeros dos o tres criterios clínicos, con los de laboratorio, son suficientes para establecer el diagnóstico de FHD.
RESULTADOS
Edad y sexo
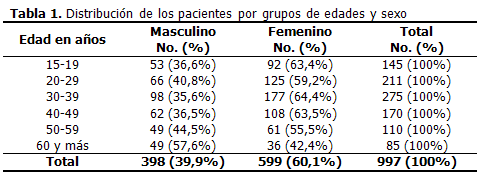
La distribución por grupos de edades y sexo de los 997 pacientes estudiados, mostró un predominio significativo (p<0,01) del sexo femenino con 599 (60,1 %), manifiesto en todos ellos, con la sola excepción del de 60 años y más. La distribución del número de enfermos por grupos de edades, recuerda a la campana de la distribución normal, con una mayor frecuencia en las décadas de 30-39 y 40-49 años. La edad promedio general fue 36,3 años, en los hombres de 36,9 años y en las mujeres 35,9 años. (Tabla 1).
Ocupación
El mayor porcentaje (40,3 %) de los enfermos eran obreros; 20,5 % amas de casa; 16,8 % campesinos; 11,5 % estudiantes y 16,0 % pertenecían a otras categorías.
Procedencia
Los pacientes hospitalizados procedían, en orden decreciente, de los municipios de: Cienfuegos (25, 9 %), Rodas (14,8 %), Aguada (11,9 %), Cumanayagua (9,9 %), Lajas (8,2 %), Palmira (7,9 %), Abreus (7,4 %) y Cruces (5,3 %). A otros municipios, fuera de la provincia, pertenecía el 9,8 %.
Síntomas
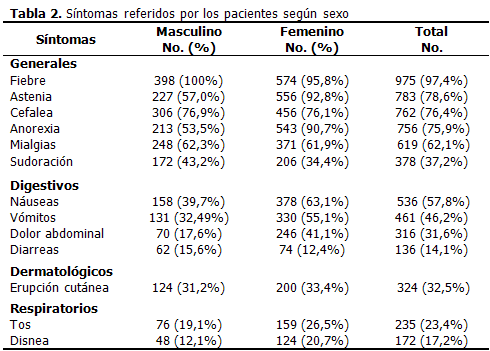
Los principales síntomas generales encontrados con mayor frecuencia, según sexo, excluyendo las manifestaciones hemorrágicas, fueron: fiebre (97,4 %), astenia (78,6 %), cefalea (76,4 %), anorexia (75,9 %), mialgias (62,1 %) y sudoración (37,2 %). La astenia y la anorexia fueron significativamente más frecuentes en el sexo femenino (p<0,01). Las manifestaciones digestivas también se refirieron: náuseas (57,8 %), vómitos (46,2 %), dolor abdominal (31,6 %) y diarreas (14,1 %). Las náuseas y los vómitos (p<0,05) y el dolor abdominal (p<0,01) fueron más frecuentes en las mujeres que en los hombres. La erupción cutánea se refirió en el 32,5 %, sin diferencias en los resultados en cuanto a sexos. La tos (23,4 %) y la disnea (17,2 %), fueron más frecuentes en el sexo femenino (p<0,05). (Tabla 2).
Signos
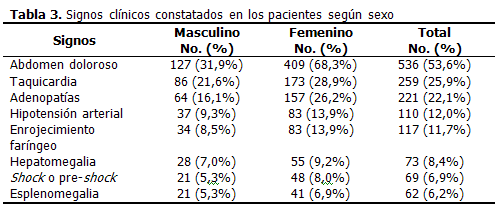
Los principales signos -también excluyendo las manifestaciones hemorrágicas-, en orden decreciente, fueron: abdomen doloroso (53,6 %), taquicardia (25,9 %), adenopatías (22,1 %), hipotensión arterial (12,0 %), enrojecimiento faríngeo (11,7 %), hepatomegalia (8,3 %), shock o "pre-shock" (6,9 %) y esplenomegalia (6,2 %). Aunque todos estos hallazgos al examen físico se comprobaron con mayor frecuencia en el sexo femenino, solamente fueron significativas las diferencias encontradas de abdomen doloroso y la presencia de adenopatías (p<0,05). (Tabla 3).
Manifestaciones hemorrágicas
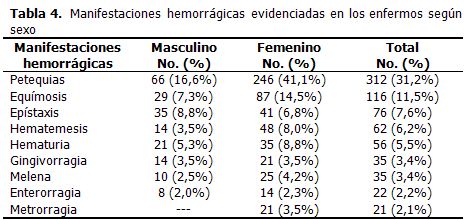
Las manifestaciones hemorrágicas -tanto síntomas como signos- se agruparon. Las manifestaciones cutáneas fueron las más frecuentes: petequias se observaron en el 31,2 % y equímosis en el 11,5 %. Les siguieron: epístaxis (7,6 %), hematemesis (6,2 %), hematuria (5,5 %), metrorragia (5,3 %), melena (3,4 %), gingivorragia (3,4 %) y enterorragia (2,2 %). Las petequias (p<0,01), las equímosis (p<0,05) y la hematemesis (p<0,01), tuvieron una mayor frecuencia que la esperada en el sexo femenino, cuando se compararon con el masculino. (Tabla 4).
Hemograma
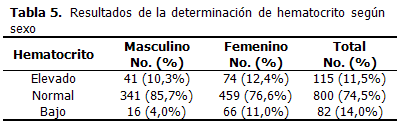
El hematocrito elevado (cifras > 52 % en los hombres y 47 % en las mujeres) se encontró solo en el 11,5 % de los casos; normal en el 74,5 % y bajo (cifras < 42 % en los hombres y 37 % en las mujeres), en el resto (14,0 %), fue significativa la mayor cantidad de mujeres con cifras bajas. (p<0,01). (Tabla 5).
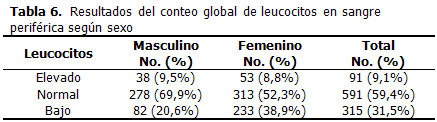
En cuanto al conteo global de leucocitos, la proporción de pacientes con cifras elevadas (> 10 000 x mm3), normales y bajas (< 5 000 x mm3), varió en ambos sexos, con un 31, 5 % de pacientes con leucopenia, fue significativo (p<0,01) el número mayor de enfermas encontradas con cifras inferiores a 5 000 por mm3 (23, 4 %).(Tabla 6).
Conteo de plaquetas
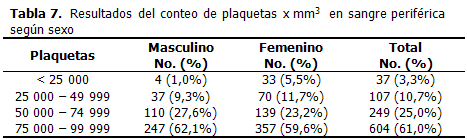
Se comprobó trombocitopenia en todos los casos por debajo de 100 000 plaquetas x mm3. La distribución de los pacientes según el resultado del conteo de plaquetas, mostró una mayor frecuencia de casos en ambos sexos en el rango de 75 000 a 99 999 por mm3 (59,6 % en las mujeres y 62,1 % en los hombres). Hubo solo 37 pacientes (3,3 %) con cifras menores de 25 000 plaquetas por mm3, pero la frecuencia de mujeres fue cinco veces mayor que la de los hombres (5, 5 % versus 1,0 %). (Tabla 7).
Coeficientes de correlación entre algunos síntomas y signos y exámenes complementarios seleccionados
Al enfrentar la frecuencia observada de algunos síntomas y signos (manifestaciones hemorrágicas y shock) con el resultado de exámenes complementarios seleccionados (conteo de plaquetas y hematocrito elevado), encontramos: manifestaciones hemorrágicas y conteo de plaquetas: 0,76; shock y hematocrito elevado: 0,79.
Días de evolución de la enfermedad previos al ingreso
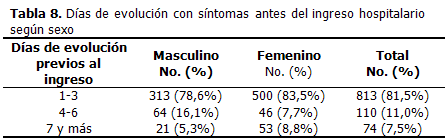
En la mayoría (81, 5 %) de los pacientes, la enfermedad no databa de más de tres días, el 11, 0 % ingresó entre el cuarto y el sexto día de la enfermedad y solo el 7, 5 % lo hizo después de siete días. (Tabla 8).
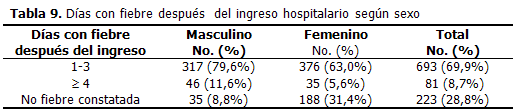
Evolución de la fiebre de los pacientes en la sala
Solo en el 8, 7 % de los enfermos persistió la fiebre más allá de cuatro días. En el 69, 9 % se presentó en los primeros tres días de estancia y 28, 8 % no tuvo fiebre constatada termométricamente en la sala. Fue significativo (p<0,01) que el 31, 4 % de las mujeres no hicieron fiebre durante su ingreso. (Tabla 9).
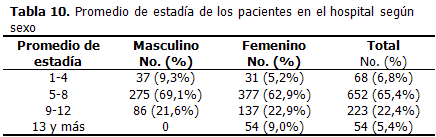
Estadía
Se observó una mayor frecuencia entre los 5 y 8 días (65,4 %), siguiéndole entre 9 y 12 días (22,4 %), entre 1 y 4 días (6,8 %) y más de 12 días (5,4 %), siendo solo significativo que todos los pacientes con estadía superior a 12 días, pertenecían al sexo femenino. (Tabla 10).
Mortalidad hospitalaria
Al tener una sola fallecida de más de 48 horas, la mortalidad neta y bruta fue de 0,04 %.
DISCUSIÓN
Aunque todavía existen muchas lagunas en el conocimiento de la fisiopatología de la FHD, se ha arribado a algunas conclusiones importantes en los últimos años. Quizás el aporte más relevante haya sido la aseveración de que esta enfermedad se presenta en individuos que poseen anticuerpos anti-dengue (AAD), adquiridos previamente de una forma activa o pasiva, y que se infectan de nuevo por otro virus dengue, habitualmente del tipo 2.
De forma activa: por haber padecido previamente de la enfermedad de dengue por otro virus de diferente tipo al que se expone posteriormente. Esta situación era la existente en nuestro país, después de la epidemia de 1977 por virus dengue tipo 1.
De forma pasiva: a) Por transmisión transplacentaria y b) Por haber recibido recientemente hemoderivados conteniendo AAD (posible).
La fisiopatología de la FHD se caracteriza fundamentalmente por dos hechos:
- Elevación precoz de los niveles de AAD (IgG) circulantes, estando íntimamente relacionada la gravedad del cuadro clínico con el nivel que estos alcancen en sangre.
- Activación del sistema del complemento sérico, cuyo conocimiento es la base para comprender las manifestaciones clínicas de la enfermedad.
En la infección por virus dengue, este actúa como antígeno, elevándose los AAD por reacción anamnésica. Estos AAD de la primera infección se unen con el nuevo virus pero no lo neutralizan, ya que solo protegen de padecer la enfermedad por el mismo tipo de virus de la primera infección (inmunidad específica de tipo).
La unión del nuevo tipo de virus con los AAD forma complejos inmunes circulantes. Estos complejos inmunes activan el complemento intravascular por la vía clásica de forma masiva.
El virus del dengue tiene predilección por el tejido linfoide, habiéndose encontrado fagocitos mononucleares: macrófagos, histiocitos, células de Küpffer y monocitos circulantes en la sangre periférica.
La penetración del virus del dengue en el interior de los monocitos circulantes ha sido conocida con el nombre de "facilitación inmunitaria". Este fenómeno exige la fijación de los inmunocomplejos (virus-AAD) en los receptores celulares Fc de los monocitos, con selectividad para la IgG del AAD, penetrando así el virus al interior de los monocitos.
Hay que señalar que el virus del tipo 2 es el que más incrementa la facilitación inmunitaria, precisamente el que se confirmó en nuestra epidemia.
La infección por virus dengue ocasiona de esta forma la activación de los monocitos.
Entre las principales consecuencias de los monocitos activados, figuran tres importantes:
- Liberación de tromboplastina leucocitaria
- Liberación de enzimas proteolíticas lisosomales que activan la fracción 3 del complemento sérico por la vía alternativa
- Producción de varias sustancias que incrementan la permeabilidad vascular
Mientras más células infectadas, la enfermedad será más grave. Esto pudiera explicar la diferencia entre la enfermedad benigna y grave, de acuerdo al número de células infectadas.
De aquí, que se le ha atribuido un papel importante e influyente en la gravedad de la enfermedad a la llamada competencia inmunitaria del paciente, sobre todo en la aparición del síndrome de shock. Esta competencia inmunitaria es regulada por los linfocitos T y es conocido que los virus RNA -como son los virus del dengue- pueden romper el equilibrio existente entre los linfocitos T supresores y auxiliadores, alterando los primeros, por lo que se incrementaría la respuesta inmunitaria.
Por otra parte, en lo que se refiere a enfermedades infecciosas, se considera que la competencia inmunitaria es mayor en las mujeres que en los hombres, en los sujetos bien nutridos que en los mal nutridos, en los niños y jóvenes que en los viejos, lo que haría la enfermedad más grave en estos grupos.
La búsqueda de marcadores genéticos, entre los que se encuentran: grupos sanguíneos, factor Rh, déficit de glucosa 6 fosfato deshidrogenasa, tipos de hemoglobina, haptoglobinas y transferrinas, proteínas Gm y Gc, tratando de caracterizar a los enfermos que desarrollan las formas más graves de FHD, ha sido infructuosa.
Sin embargo, recientemente se ha señalado que los genes que determinan las respuestas inmunes están localizados cerca del sistema HLA y esto quizás ayude a explicar el desarrollo de FHD en ciertos individuos con determinados grupos de HLA y respuesta inmune alterada de forma heredada. Esto no está demostrado en la FHD y no existen estudios de HLA en estos pacientes, al menos que los autores conozcan.
En relación con la patogenia del shock en esta enfermedad, el aumento de la permeabilidad vascular es el acontecimiento más importante. Se debe a:
a) La fracción 3 activada del complemento sérico (C3a), que vimos se activa por la vía clásica y por la vía alternativa. Este C3a actúa sobre los mastocitos, liberando histamina y otras sustancias vasoactivas que producen, además del aumento de la permeabilidad vascular, vasodilatación y contracción del músculo liso.
b) Los factores liberados por los monocitos activados también producen un aumento de la permeabilidad vascular.
Se ha sugerido que los cambios vasculares son funcionales y transitorios, debidos posiblemente a un mediador farmacológico de acción corta, para explicar el inicio agudo del shock y su recuperación clínica rápida, así como el hecho de no observar lesiones vasculares inflamatorias o destructivas.
Este aumento de la permeabilidad vascular conduce a:
a) Hipoproteinemia, a expensas de la albúmina.
b) Hipovolemia, por pérdida de líquido intravascular que pasa al espacio intersticial, que es el mecanismo básico del shock.
c) Hemoconcentración.
Estos eventos tienen su acmé entre el 3ro. y el 7mo. días de la enfermedad, lo que coincide con la aparición del síndrome de “pre-shock” o shock en estos pacientes.
Por otra parte, a pesar de que existe una relación proporcional evidente entre casos de FHD y las infecciones de tipo secundario por el virus dengue, se ha observado que las infecciones secundarias no producen shock en las siguientes situaciones:
a) Intervalo entre infección primaria y secundaria mayor de cinco años.
b) Infecciones sucesivas donde el último virus no es del tipo 2.
c) En zonas endémicas de dengue, donde hay varios tipos de virus simultáneos, incluyendo el tipo 2.
Excepcionalmente se han reportado pacientes con dengue primario que han presentado shock y el cuadro clínico y de laboratorio de la FHD, sin evidencias de dengue previo. Se ha planteado que en estos casos se produce una cantidad elevada y de forma precoz de anticuerpos con la formación de inmunocomplejos con el virus. Otra posibilidad, más lógica, señala que estos pacientes sufrieron un ataque atípico o subclínico de dengue previo, a pesar de lo cual adqirieron inmunidad y, por ende, anticuerpos específicos para ese tipo de virus.
Otras consecuencias de la permeabilidad vascular aumentada en la FHD son:
- Derrames serosos (hidrotórax, ascitis, hidropericardio)
- Edema y congestión de las vísceras abdominales
- Distrés respiratorio del adulto o edema intersticial y alveolar
En relación con algunos factores que influyen en la competencia inmunitaria del individuo en los pacientes estudiados en el Hospital de Cienfuegos, tenemos que, aunque la distribución por grupos de edades se corresponde, en general, con los grupos de edades de la población adulta de nuestra provincia, sí se observó una elevada frecuencia en la cuarta década de la vida y una baja frecuencia después de los 60 años, lo que apoyaría la mayor afectación de grupos de jóvenes con una mayor competencia inmunitaria, siendo menos frecuentes en los viejos, en los que la misma está disminuida.
La frecuencia relativamente alta de la enfermedad en adultos fue un hecho que llamó la atención desde el incio de la epidemia, pues esta entidad se describe clásicamente en los niños en todas las epidemias del Sudeste Asiático, salvo las de Tahití y Corea en que predominaron los adultos. Sin embargo, al revisar los datos de la morbilidad por grupos de edades en la provincia de Cienfuegos durante la epidemia, se encontró que a pesar de que las dos terceras partes de los casos reportados eran adultos, las tasas por mil habitantes fueron mayores en los niños, aunque sin significación estadística.
La mayor frecuencia y gravedad de la enfermedad en el sexo femenino se demostró en nuestro trabajo, fueron significativas las diferencias a favor de las mujeres en cuanto al número total de ingresos, la presentación más frecuente de síntomas y signos (anorexia, náuseas, vómitos, dolor abdominal, tos disnea, adenopatías, petequias, equímosis y hematemesis), los casos más graves (13 de 14 ingresos en la UCI), así como la mayor frecuencia de pacientes con leucopenia, con menos de 25 000 plaquetas y de mayor estadía hospitalaria. Todos estos resultados apoyan una mayor competencia inmunitaria en el sexo femenino, tal como se señaló previamente.
No se incluyó el dato de raza o color de la piel en nuestros casos, por carecer de estudios adecuados de población para establecer comparaciones, desconociéndose su distribución en la provincia. Se ha señalado de forma “anecdótica” la “resistencia” de los negros a padecer la enfermedad, sobre todo las formas graves, lo que pudiera relacionarse quizás con la competencia inmunitaria.
Tampoco estudiamos a profundidad el estado nutricional de nuestros pacientes, aunque en general podemos afirmar que no tuvimos enfermos desnutridos –hecho por otra parte excepcional en los adultos de nuestro país- ni con enfermedades consuntivas y los casos más graves mostraron un estado nutricional normal.
Al analizar la repercusión laboral y social de la epidemia, podemos deducir el alcance de la misma por el elevado número de obreros, amas de casa, campesinos y estudiantes encontrados en nuestro estudio, lo que unido al costo de la atención hospitalaria, los recursos necesarios para la campaña de erradicación del vector y multitud de otras acciones, nos hablan del alto precio que ha tenido que pagar nuestro país por esta epidemia, sin contar –y por supuesto la pérdida más importante- las 158 vidas irreparables de los fallecidos a todo lo largo de la isla, la mayoría (101) niños.
En cuanto a la procedencia de los enfermos hospitalizados, los municipios con mayor tasa de morbilidad contribuyeron con un número proporcional de ingresos, lo que ratifica la validez y representatividad de la serie. Así, tenemos que los municipios más afectados fueron Cienfuegos, cabecera de la provincia con mayor área urbana, Aguada, municipio donde se reportaron los primeros casos y Rodas, último municipio en erradicar la epidemia, teniendo estos datos una franca significación estadística en relación con la frecuecia esperada según la distribución de la población de la provincia. Por otra parte, no hubo diferencias entre la proporción de casos de procedencia urbana y rural, al comparar los resultados con la distribución de estos datos demográficos en la provincia, según el censo de población de septiembre de 1981.
Al igual que se ha señalado en otros reportes, la epidemia comenzó por zonas urbanas y al final su máxima incidencia correspondió a las zonas rurales, motivado posiblemente porque las mayores acciones de la campaña contra el mosquito se hicieron primeramente en las comunidades urbanas y luego en las áreas rurales.
Desde el punto de vista clínico, la enfermedad siempre tuvo un inicio súbito, aunque con un amplio rango en cuanto a la gravedad de las manifestaciones, pero con el antecedente del genio epidémico el diagnóstico en la mayoría de los casos fue fácil.
Si bien los síntomas más frecuentes y precoces en nuestros enfermos son inespecíficos y comunes en las enfermedades infecciosas agudas, hay que resaltar como elementos de indiscutible valor diagnóstico, la tríada: fiebre alta mantenida, cefalea intensa y persistente y mialgias que a veces restringen al enfermo al lecho. La erupción cutánea se encontró en la tercera parte de los casos, por lo que su ausencia no es un elemento importante en contra del diagnóstico, aunque su presencia apoya fuertemente este planteamiento. Generalmente fue morbiliforme y relativamente fugaz (24 a 48 horas).
Dentro de las manifestaciones digestivas, también poco específicas, la presencia de un abdomen doloroso –habitualmente difuso o en epigastrio- en más de la mitad de los pacientes, ratifica lo frecuente de su presentación en la FHD. La hepatomegalia se encontró en el 8,4 % de los enfermos, dato que ha sido referido con mayor frecuencia en otras series (hasta 60 % en una serie de Tailandia), al punto de incluirla en los criterios diagnósticos de la OMS. No tenemos explicación clara para este resultado. Solo en dos enfermos se acompañó de ictericia con cifras de bilirrubina total por debajo de 4 mg/100 ml.
El shock, con su cortejo clásico de palidez, frialdad, sudoración, hipotensión y taquisfigmia, se observó en el 6,9 % de nuestros enfermos, típicamente después del tercer día de la enfermedad, evolucionando favorablemente en pocas horas con el tratamiento a base de reposición de volumen. Solo 11 pacientes requirieron ingreso en la Unidad de Cuidados Intensivos por esta complicación, también con resultados satisfactorios.
Hubo un elevado coeficiente de correlación (0,79) entre la aparición de “pre-shock” o shock y la elevación del hematocrito (11, 5 % del total de pacientes). En otros estudios se ha señalado la elevación del hematocrito hasta en la quinta parte de los casos. Basados en estos hallazgos, se entiende que la elevación del hematocrito, como expresión de la hemoconcentración a consecuencia del déficit plasmático por la permeabilidad vascular aumentada, no es un dato constante, al menos en las cifras que definen los criterios de la OMS, pero sí puede ser un valioso indicador en la vigilancia de estos enfermos, en relación con la aparición del síndrome de shock, cuando se realiza periódicamente.
Otras manifestaciones clínicas, como las náuseas, los vómitos, las diarreas, las adenopatías (en su mayoría cervicales y pequeñas), el enrojecimiento faríngeo, la tos (generalmente seca), la disnea (no intensa) y la esplenomegalia (nunca de magnitud importante), fueron síntomas y signos que, aunque no implicaban mayores consecuencias para el paciente, tampoco fueron apreciables cuantitativamente.
Las manifestaciones hemorrágicas, que prácticamente definen a esta entidad, fueron hallazgos frecuentes en nuestros pacientes, con un predominio franco en el sexo femenino, tanto numéricamente como en la magnitud de los sangrados. En la gran mayoría no eran hemorragias cuantiosas que comprometieran la vida de los enfermos ni requirieron de transfusiones de sangre.
Las petequias eran más evidentes en regiones maleolares, axilas y tronco. La prueba del lazo constituyó un valioso auxiliar en el diagnóstico de la enfermedad con un elevado índice de positividad, aun antes de la aparición de las manifestaciones hemorrágicas, aunque es bueno recordar que una prueba negativa no excluye totalmente el diagnóstico de FHD.
Solo hubo cuatro casos de diátesis hemorrágicas graves, con anemia aguda y shock hipovolémico, presentes en tres embarazadas a término que enfermaron de FHD e hicieron sangrados vaginales profusos en el puerperio inmediato, cuando se encontraban en pleno acmé de las manifestaciones clínicas. La otra paciente, también mujer, tuvo una ruptura esplénica espontánea en el quinto día de su enfermedad, siendo esplenectomizada por este motivo en las primeras 24 horas de su ingreso, en una intervención quirúrgica muy laboriosa, con abundante sangrado durante el acto operatorio, por lo que hubo que transfundirla en múltiples ocasiones. En el estudio seriado de la coagulación de estas cuatro enfermas, se planteó y se trató con éxito una fibrinolisis como complicación importante, aunque en todas se presentó junto a una trombocitopenia acentuada (menos de 50 000 por mm3).
En cuanto a los mecanismos de producción de las manifestaciones hemorrágicas en estos pacientes, se plantea que son varios :
a) Trombocitopenia
b) Factor vascular
c) Coagulación intravascular diseminada y/o fibrinolisis
d) Disminución de los factores de la coagulación
Trombocitopenia
Se considera de tanta importancia que su hallazgo se supone constante en la enfermedad, incluyéndose dentro de los criterios diagnósticos. Encontramos un alto coeficiente de correlación entre las manifestaciones hemorrágicas de la enfermedad y la cifra disminuida de plaquetas en nuestros pacientes, lo que apoyaría el papel fundamental que juega la trambocitopenia en la producción de los sangrados en esta enfermedad.
Se invocan varios mecanismos para explicar su presentación:
- Disminución de plaquetas en la médula
- Secuestro extravascular de plaquetas por aumento de la permeabilidad vascular
- Lisis de las plaquetas por sustancias liberadas por acción de C3a
- Consumo de plaquetas por coagulación intravascular diseminada (CID)
- Aglutinación de plaquetas por inmunocomplejos, con secuestro en bazo, pulmón y otros órganos.
La trombocitopenia tiene su acmé hacia el quinto día de la enfermedad. Con frecuencia encontramos caída rápida así como alza súbita (normalización de un día a otro del conteo de plaquetas), tal como ha sido descrito en otros trabajos.
Factor vascular: por aumento de la permeabilidad vascular ya descrito, que se expresa clínicamente por una prueba del lazo positiva, aún con coagulograma normal. Esta sencilla prueba puede tener un valor pronóstico, realizada evolutivamente.
Coagulación intravascular diseminada y/o fibrinolisis
Aunque la mayoría de los trabajos revisados apoyan la presencia de una CID en la FHD, esto ha sido puesto en duda por otros. A continuación enumeraremos datos a favor y en contra de una CID, que no parecen del todo concluyentes.
Datos a favor:
- Presencia de múltiples factores desencadenantes de CID (lesiones vasculares, liberación de tromboplastina tisular, activación de C3, lisis celulares, inmunocomplejos circulantes).
- Disminución de las cifras iniciales de plaquetas
- Disminución de los factores de la coagulación, principalmente I, II, V y VIII
- Test de paracoagulación positivo
Datos en contra:
- A pesar de utilizar plasma y sangre sin heparinización previa, se obtienen resultados satisfactorios en los casos de sangrados importantes y shock grave
- Los hallazgos anatomopatológicos no son de una CID
Como sabemos, en el organismo existe un equilibrio entre coagulación y fibrinolisis. Si este equilibrio se rompe, tendremos CID o fibrinolisis, según se desplace en uno u otro sentido.
Se ha planteado como hipótesis que en la FHD hay activación de los dos sistemas, pero que puede haber un predominio, en ocasiones, del fibrinolítico, lo que explicaría en parte la disyuntiva que nos planteamos. El uso de antifibrinolíticos, como el ácido epsilón amino caproico, con resultados satisfactorios en varios de nuestros pacientes con manifestaciones hemorrágicas graves con grandes demandas de hemoderivados, apoyaría este mecanismo.
Disminución de los factores de la coagulación: se ha encontrado una importante disminución de factores en esta entidad, lo que puede deberse a:
- Secuestro extravascular por permeabilidad aumentada
- Disminución de la síntesis hepática, en el sistema retículoendotelial y en los endotelios vasculares, todos afectados en la FHD
- Aumento del catabolismo de los factores por:
- Coagulación intravascular diseminada
- Bloqueo de su actividad por unión con inmunocomplejos
- Presencia de inhibidores de algunos factores de la coagulación
Estimamos oportuno comentar aquí el resultado de otros exámenes de laboratorio practicados a nuestros enfermos, aunque no al total, y que no fueron incluidos en el protocolo original de esta investigación, pero que se realizaron posteriormente, a un grupo no despreciable de ellos, en la medida que fuimos conociendo mejor las características de la enfermedad y que de por sí constituyeron investigaciones colaterales.
Así tenemos, que se le practicó radiografía simple de tórax a 571 pacientes, con 42 exámenes positivos (7,4 %), los hallazgos más importantes fueron el reforzamiento de la trama broncovascular en 22 enfermos, el derrame pleural en 19, el edema pulmonar intersticial en 15, el edema pulmonar y alveolar en 6 y las líneas B de Kerley en 3.
Ya nos hemos referido al aumento de la permeabilidad vascular como causante de las alteraciones pleuropulmonares. En todos los pacientes los hallazgos reportados desaparecieron en pocos días al practicar exámenes evolutivos, llamando la atención que los enfermos no tuvieron, en general, manifestaciones subjetivas evidentes del aparato respiratorio, aunque sí se evidenciaron signos al examen físico.
Por otra parte, a 245 pacientes de esta serie se les realizó al menos un electrocardiograma (ECG), se encontraron 89 trazos patológicos (36,7 %), lo que ha sido reportado aisladamente en la literatura. Estas alteraciones incluyeron: arritmias sinusales, sobre todo bradicardia sinusal, en 30 casos (33,7 % de ECG con anormalidades), trastornos de la conducción aurículo-ventricular, con la presencia de bloqueos aurículo-ventriculares de 10 y 20 grados en el 6,7 % de los trazos patológicos, bloqueos fasciculares –bloqueo incompleto de rama derecha, bloqueo completo de rama derecha y bloqueo fascicular anterior izquierdo- en 32 pacientes (36,0 % de los ECG anormales) y trastornos de repolarización ventriculares –isquémicos o difusos- en 31 enfermos (34, 8 % de trazos anormales). Es bueno señalar también que al repetir un segundo trazado evolutivo antes del egreso, en el 41, 2 % de los pacientes los ECGs se normalizaron. Resaltó la regresión de los trastornos de conducción aurículo-ventricular y de los trastornos difusos de repolarización, lo que, a pesar del número relativamente pequeño de casos, evidencian su relación con la FHD.
Los autores de este tabajo opinan que el aumento de la permeabilidad vascular en estos enfermos, ratificado por las sufusiones hemorrágicas y el edema encontrados en el corazón, al hacer la necropsia, de casos reportados en otras series, explican estos hallazgos electrocardiográficos reversibles, que deben tenerse también en cuenta en la valoración clínica de estos enfermos, sobre todo para prevenir complicaciones más graves.
A 25 de nuestros pacientes se les practicó un electroencefalograma (EEG); se obtuvieron 11 trazos con anormalidades (44 %). Las alteraciones encontradas fueron: asimetría en cuatro casos (36,4 % de los EEG patológicos), respuesta anormal a la hiperventilación en tres (27,3 %), lento focal en tres (27,3 %) y lento generalizado en uno (9,1 %). Lo más sorprendente fue que en un segundo EEG practicado a las 48 horas del primero en los que habían tenido el primer trazado con anormaliddes, todas las alteraciones desaparecieron. Al comparar algunas características clínicas y de laboratorio entre los grupos con EEG normal y patológico, se encontraron diferencias significativas (p<0,05) solo para la mayor frecuencia de manifestaciones hemorrágicas en el grupo con EEG patológicos, lo que apoya también la hipótesis del aumento transitorio de la permeabilidad vascular para explicar la reversibilidad de estos hallazgos. No encontramos referencias en la literatura revisada para comparar estos resultados.
El medulograma, realizado a 20 de nuestros pacientes con trombocitopenia y prueba del lazo positiva, mostró el sistema megacariopoyético normal o hiperplástico con megacariocitos inhibidos en varios casos, stabs gigantes y cambios megaloblásticos en alrededor de la mitad de los pacientes y un aumento del número de células plasmáticas en un grupo de enfermos. Estos cambios se han reportado esporádicamente en la literatura y sugieren una afectación medular transitoria por el virus y ayudan a explicar los cambios encontrados en la sangre periférica de estos enfermos.
Otros exámenes complementarios –que no se incluyeron en este trabajo- se indicaron en cada paciente de acuerdo a su cuadro clínico y evolución, entre ellos la realización de un coagulograma completo en los casos con manifestaciones hemorrágicas evidentes, transaminasa glutámico pirúvica sobre todo en pacientes con hepatomegalia. En un grupo de casos no cuantificado se constataron elevaciones ligeras a moderadas de esta enzima en suero. La dosificación de proteínas totales y fraccionadas también se practicó a un grupo seleccionado de casos, pues aunque se reconoce su valor al demostrar la presencia de hipoproteinemia debido a un descenso de la albúmina, por la permeabilidad vascular aumentada, por otra parte no ofrecía aisladamente nuevos datos que justificaran su indicación sistemática, dada la gran presión a que se vio sometido nuestro laboratorio. Su realización estaría plenamente justificada en los enfermos con manifestaciones de “pre-shock” o shock.
Los estudios serológicos se reconocen como medios auxiliares, en primer lugar de los programas de vigilancia epidemiológica de las enfermedades virales, pues informan rápidamente a las autoridades de Salud Pública de la circulación de un nuevo virus, en este caso el virus del dengue y, en situaciones de epidemia, comprobar su etiología. Estos estudios, por supuesto, se realizaron en tiempo y forma en nuestro país en los Institutos Nacionales que tienen a su cargo dicha función y se llegó a la conclusión, tanto por la serología como por estudios virológicos más complejos, que el virus que circulaba en el país provocando la FHD era el virus tipo 2, que como señalamos anteriormente tiene ciertas características patogénicas.
En nuestra provincia se realizaron sueros pareados y monsueros, se encontraron títulos elevados, incluso en monosueros. Por otra parte, las limitaciones en las capacidades de los Institutos de Higiene y Epidemiología y Medicina Tropical, unido al elevado costo de hacer un diagnóstico individual de certeza en medio de una epidemia que afectó a miles y miles de cubanos, y el hecho de tener sólidos criterios de diagnóstico (clínicos y de laboratorio) desde el inicio de la epidemia, hicieron que solo un pequeño porcentaje (alrededor del 5 %) de nuestros enfermos tuviera una comprobación serológica, que no consideramos imprescindible con los elementos antes señalados.
Con los criterios referidos previamente, solo ingresaron 14 pacientes en nuestra Unidad de Cuidados Intensivos. En este grupo de los enfermos más graves, el promedio de edad fue de 31,2 años, con un solo enfermo del sexo masculino y el resto mujeres. La causa del ingreso fue el shock en 11 pacientes, el bloqueo aurículo-ventricular de 20 grado en uno, la bradicardia sinusal marcada en uno y el distrés respiratorio en otro.
Debemos señalar que se habilitó también una Unidad de Cuidados Intermedios con seis camas, especialmente para el ingreso de pacientes con FHD durante la epidemia, donde ingresaron varias decenas de enfermos identificados con riesgos de complicaciones, sobre todo para su vigilancia.
Entre los cuatro casos con manifestaciones hemorrágicas graves, ya comentados, se incluyó la única fallecida en la epidemia. Se trataba de una enferma de 26 años que presentó una ruptura espontánea del bazo, con gran hemoperitoneo en el acmé de la enfermedad, por lo que tuvo que ser intervenida de urgencia y esplenectomizada. Requirió de múltiples transfusiones y posteriormente presentó serias complicaciones que incluyeron distrés respiratorio, insuficiencia renal aguda, edema cerebral y arritmias cardíacas graves (varios episodios de taquicardia y fibrilación ventricular), falleciendo a las dos semanas de ingresada en el hospital, prácticamente todo el tiempo en Cuidados Intensivos.
Otras complicaciones en el grupo de enfermos graves, fueron la presencia de distrés respiratorio en tres casos y derrame pleural también en tres, aunque estos tuvieron una evolución satisfactoria a corto plazo.
No encontramos ningún paciente que presentara hemorragia gastrointestinal profusa con acidosis metabólica y muerte, referida en otros trabajos, quizás debido al tratamiento opotuno del shock en nuestros casos.
Queremos enfatizar que nuestros resultados no son totalmente comparables con otras series, por no haberse basado sus autores en los mismos criterios diagnósticos y terapéuticos. Asimismo, la mayoría de los trabajos publicados corresponden a revisiones en niños, lo que explica parcialmente las diferencias entre nuestras cifras y las de otras series. Por otra parte, las diferencias observadas en cuanto a la frecuencia de síntomas, signos y complicaciones en diversos países, se han atribuido también a factores étnicos, inmunológicos, nutricionales y a la calidad de la atención médica brindada. En cuanto a este último aspecto, podemos resaltar que el ingreso precoz de nuestro enfermos –con 81, 6 % de los pacientes cuya enfermedad databa tres días o menos- contrasta, por ejemplo, con que 97 de 100 fallecidos en una serie de casos en Tailandia murieron en las primeras 24 horas de su hospitalización, lo que refleja el grave estado en que ingresaron. Incluso, en la Guía Técnica de Diagnóstico y Tratamiento de la FHD del Comité de Expertos de la OMS de 1975, se recomienda – dadas las condiciones sanitarias y el elevado costo de la atención médica en el Sudeste Asiático- que “no es necesario hospitalizar a todos los casos sospechosos de FHD, ya que el fallo circulatorio y el shock pueden desarrollarse solamente en la tercera parte de los casos. Los casos benignos y moderados deben tratarse como pacientes externos. Con el propósito de la identificación temprana del shock, los familiares deben ser advertidos de traer al paciente de nuevo si se manifiesta alguna señal de deterioro clínico o shock, cansancio, letargia, dolores abdominales fuertes, extremidades frías, congestión de la piel, usualmente en el tercer día de la enfermedad sobre todo”.
Indiscutiblemente el ingreso precoz, unido a la divulgación rápida de las características más importantes de la enfermedad al personal médico y paramédico, junto con el esfuerzo organizado de todos nuestros trabajadores de la salud, varias veces reconocido, y el apoyo de nuestro pueblo guiado por el Gobierno, el Partido y, sobre todo, por Fidel, explican el porqué del bajo porciento de complicaciones graves y, especialmente, la bajísima mortalidad observada en el país, pues solo hubo 158 fallecidos entre 344 203 casos reportados como dengue (0,046 %). La mortalidad institucional en los hospitalizados en toda Cuba fue de 0,13 %. Nuestra mortalidad hospitalaria fue de 0,04 %. Durante 1975-1978, según datos de la OMS, la mortalidad en pacientes hospitalizados en el Sudeste Asiático fue de: 4,48 % en Birmania; 4,19 % en Indonesia y 2, 35 % en Tailandia, calculándose entre el 5 y el 10 % de mortalidad para los 200 000 ingresos hospitalarios por FHD en esta región, en los últimos 15 años.
Desde el punto de vista clínico, la evolución de nuestros pacientes fue satisfactoria, siguiendo las medidas terapéuticas que ya se mencionaron. Solo en el 8,7 % de los enfermos persistió la fiebre más allá de tres días después del ingreso y alrededor de la cuarta parte no hicieron fiebre una vez admitidos en las salas. A pesar de ello, la estadía mínima de cinco días en los pacientes en los que había remitido el cuadro clínico y sus cifras de plaquetas eran superiores a 100 000 x mm3, garantizó que no se produjeran complicaciones en los enfermos en su domicilio, después de egresados del hospital.
Con fines asistenciales e investigativos, en nuestro centro se habilitó una consulta de seguimiento a pacientes egresados por FHD. Aunque no ofrecemos datos exactos, en general, se observó una remisión casi completa de la sintomatología de estos pacientes, salvo la presencia frecuente de astenia por dos o tres semanas y en algunos casos el hallazgo de cifras de TGP algo elevadas de manera persistente. En la literatura revisada no se encontraron reportes con resultados concretos en este aspecto.
Se puede afirmar que en el año 1981 se eliminó la epidemia y ello nos llena de satisfacción. Sin embargo, no podemos olvidar nuestro gran objetivo estratégico trazado por el Comandante en Jefe Fidel Castro, en su orden No. 1 del 9 de junio de ese año: “la erradicación del agente transmisor del dengue y otras enfermedades, el mosquito Aedes egypti, o reducirlo y controlarlo a mínimos tales que resulte inofensivo. Tarea más lenta pero imprescindible en ese combate más integral por la salud y por la vida de nuestro pueblo”.
COMENTARIOS A PROPÓSITO DEL TRABAJO “FIEBRE HEMORRÁGICA DENGUE. ESTUDIO CLÍNICO DE 997 PACIENTES ADULTOS HOSPITALIZADOS. HOSPITAL “DR. GUSTAVO ALDEREGUIA LIMA”, CIENFUEGOS, 1981”.
El dengue ha sido una amenaza permanente para nuestro país en las últimas cuatro décadas aunque, sin discusión, la epidemia de 1981 por su magnitud y gravedad marcó para siempre a los cubanos y, especialmente a nuestro Sistema Nacional de Salud.
En aquellos momentos, de modo simultáneo, al mismo tiempo que nos enfrentábamos a esa epidemia, se planificó y llevó a cabo una investigación descriptiva, irrepetible, que incluyó al total de los pacientes adultos hospitalizados (997), que reunieron los criterios diagnósticos de fiebre hemorrágica dengue que la OMS había emitido entonces, y que fueron ingresados entre junio y agosto de 1981, en el Hospital Dr. Gustavo Aldereguía Lima, de Cienfuegos.
Consideramos que el principal valor de este resultado, consistió en la descripción por los propios médicos de asistencia, de las principales características de la mayor serie de casos de adultos que reunieron los criterios de OMS para considerarlos como que padecieron de FHD. En el resto de los trabajos publicados con grandes casuísticas que hemos revisado en la literatura médica, con frecuencia han mezclado los casos de dengue clásico con los de FHD, lo que puede dar lugar a confusiones. Además, el haber contado con una metodología uniforme para la recogida de los datos al pie de la cama de los enfermos desde el inicio, la rápida confección y el cumplimiento de unas guías autóctonas para el diagnóstico, tratamiento y seguimiento de los pacientes, adaptadas al contexto del momento y lugar, son otros de los aportes de esta investigación de 1981.
Algunos de los autores de este estudio han tenido la oportunidad de asistir –aunque a veces de manera circunstancial y transitoria, directa o indirectamente- a epidemias de dengue, que han incluido casos diagnosticados de FHD, en otros sitios: Barquisimeto, Venezuela, en 1991; Santiago de Cuba en 1997; Ciudad de La Habana en 2001-2002 y Cienfuegos 2013-2014. Hemos intercambiado conocimientos y experiencias con múltiples colegas, hemos aprendido y nos hemos tratado de actualizar sobre esta problemática, pero siempre sobre la base de esta experiencia inicial.
De nuevo tenemos problemas con el dengue en Cuba (en esta oportunidad con los cuatro serotipos conocidos). A diferencia de 1981, hoy existe una rica y abundante bibliografía sobre dengue y FHD, incluyendo mucha a partir de las experiencias en nuestro país, que debe revisarse para actualizarse en esta temática. Pero, los principales dilemas se mantienen: el control efectivo del vector, la educación de la población, la capacitación profesional del personal de salud, la necesidad de una organización funcional e integral, el diagnóstico precoz y el tratamiento oportuno de los pacientes, incluyendo la identificación de los grupos de riesgo y la prevención y tratamiento de las complicaciones, entre otros.
Sin embargo, se han incorporado un grupo de conocimientos adquiridos durante este cuarto de siglo, un grupo de ellos, para orgullo nuestro, a partir de investigaciones sistemáticas realizadas en Cuba. Entre los que consideramos más importantes, se encuentran:
- La demostración de que el virus tipo 2 que circuló en nuestro país en 1981, no se encontraba en ningún otro sitio del planeta, por lo tanto debió ser diseñado en el laboratorio y fue introducido por la CIA como parte de la guerra microbiológica contra nuestro país.1
- Las evidencias han echado por tierra el planteamiento de que para la aparición de FHD debía mediar entre una infección y otra por distintos tipos del virus un período de tiempo de cinco años o menos.2,3 En la epidemia de dengue en Santiago de Cuba de 1997 por virus tipo 2, hubo casos graves de adultos con FHD, donde el intervalo entre la primera infección por virus del dengue y la segunda, fue de por lo menos 16 años.4 En la epidemia de Ciudad de La Habana del 2001-2002 por el virus tipo 3, hubo pacientes adultos que desarrollaron FHD después de un período de 20 años o más de haber padecido la primera.5 Actualmente se han reportado casos graves de FHD en adultos mayores, cuando circula el tipo 4. En otras palabras, varias décadas después de haber padecido dengue, existe el riesgo de desarrollar FHD cuando se infesta el paciente con otro serotipo del virus (¿quizás en pacientes pedispuestos genéticamente o por otros factores?).
- En la epidemia de Santiago de Cuba de 1997, se evidenciaron por primera vez imágenes sugestivas de edema de la pared vesicular en un grupo de casos, mediante la ultrasonografía abdominal –que luego se confirmaron por estudios anatomopatológicos en fallecidos-, hallazgo al que se ha dado mucho valor para apoyar el diagnóstico de FHD. Este signo se ha interpretado como ocasionado por el incremento de la permeabilidad vascular a ese nivel y se ha recomendado tener en cuenta sobre todo en los pacientes con dolor abdominal, para no confundir con colecistopatías agudas e incluso como signo premonitorio del síndrome de shock por dengue.4 En La Habana en 2001-2002, también se confirmaron estas imágenes.2
- Se han realizado avances indiscutibles en la patogenia de la enfermedad y a partir de 2009 se introdujo una nueva clasificación por la OMS,6-8 al reconocerse esta enfermedad como un grave problema de salud mundial.
Por otra parte, es bueno aclarar que el trabajo “Fiebre hemorrágica Dengue. Estudio clinico en pacientes adultos hospitalizados”, se presenta aquí tal como fue redactado, de acuerdo a las reglas existentes en la época de su presentación (un ejemplo evidente era la opción de organizar las referencias bibliográficas por orden alfabético) y que tiene las limitaciones propias del “estado del arte” existente entonces, a las que se añaden las propias de sus autores, que acumulaban muchas horas en la práctica asistencial, pero que en su mayoría se iniciaban en el fascinante campo de la investigación, por lo que, los que estén interesados en la actualización del tema deben acudir a revisiones recientes disponibles.
Esta investigación obtuvo Mención en el VI Concurso Premio Anual de la Salud de 1981 (en esas ediciones solo se otorgaban un premio y dos menciones para todas las categorías) y por ello también tiene un carácter simbólico, pues se convirtió en el primer galardón que alcanzó el Hospital Dr. Gustavo Aldereguía Lima y la provincia de Cienfuegos en ese importante certamen. El propósito de haberlo publicado entonces nunca se materializó, a pesar de una promesa anunciada, por lo que ha quedado durante estos más de 30 años, solo como material consultado en la provincia, a pesar de no haber sido publicado.
Esperamos que la divulgación de una parte modesta de la experiencia de la gran batalla que se libró en 1981 por todo el Sistema Nacional de Salud, las autoridades y el pueblo cubano, aún en nuestros días, puede estimular a continuar el estudio de esta enigmática entidad que requiere, para su mejor prevención, diagnóstico precoz, tratamiento oportuno y control, del conocimiento, la voluntad y el esfuerzo de muchos.
Dr. Alfredo Espinosa Brito.
Cienfuegos. Febrero, 2014.
--------------------------------------------
1 Guzman MG, Deubel V, Pelegrino JL, Rosario D, Marrero M, Sariol C, Kouri G. Partial nucleotide and amino acid sequences of the envelope and the envelope/nonstructural protein-1 gene junction of four dengue-2 virus strains isolated during the 1981 Cuban epidemic. Am J Trop Med Hyg. 1995; 52(3):241-6).
2 Castro OE, González D, Pelegrino JL, Guzmán MG, Kourí G. Dengue y dengue hemorrágico en Cuba - Aportes a la clínica y manejo de casos. Rev Panam Infectol. 2004;6(2):39-42.
3 Guzmán MG, Peláez O, Kourí G, Quintana I, Vázquez S, Pentón M, Ávila LC, Grupo Multidisciplinario para el Control de la Epidemia de Dengue 2001–2002. Caracterización final y lecciones de la epidemia de dengue 3 en Cuba, 2001–2002. Rev Panam Salud Pública 2006;19(4):23-9.
4 González M, Vidal D, Cepero J, Lashley ML. Dengue hemorrágico. Estudio clínico de 200 pacientes Rev Cubana Med. 1999;38(1):13-8.
5 González D, Castro OE, Kourí G, Pérez J, Martínez E, Vázquez S, et al. Classical dengue hemorrhagic fever resulting from two dengue infections spaced 20 years or more apart: Havana, dengue 3 epidemic, 2001–2002. Int J Infect Dis. 2005;9: 280–5 .
6 Guzmán MG, Álvarez A, Fuentes O, Kouri G. Enfermedades de la pobreza, el caso del dengue. Revista Anales de la Academia de Ciencias de Cuba. 2012;2(1):1-22.
7 Simmons CP, Farrar JJ, Vinh Chau NV, Wills B. Dengue. N Engl J Med. 2012;366:1423-32.
8 Corrales-Aguilar E, Hun-Opfer L. Nuevas perspectivas sobre la patogénesis del dengue. Acta Méd Costarric. 2012;54(2):75-85.