INTRODUCCIÓN
Lubarsch y Henke (1928)1 describieron en el estómago focos de depósitos lipídicos en histiocitos de la lámina propia, con el nombre de “lipoidinseln” (islas lipoidales) en pacientes sin sintomatología y como hallazgo casual de autopsia. Al principio los informes sobre esta rara enfermedad fueron esporádicos y contradictorios, sin embargo, actualmente se ha reportado con mayor frecuencia debido al empleo cotidiano de la panendoscopia, medio de exploración en las enfermedades del tracto gastrointestinal.
Los xantelasmas gástricos (XG) o xantomas, son lesiones benignas raras, reportadas con frecuencia variable,2 pero cuya significación clínica no está esclarecida. Su importancia radica en que pueden ser confundidas con lesiones malignas.3 Los XG han sido denominados por Bartolini4 en una revisión de 16 casos, al igual que por otros autores,5,6 con el nombre de islotes lipoides de Lubarsch, para conservar la descripción original y no olvidar al autor. Feyter7 encontró xantelasmas en 25 casos (1,9 %) en un total de 1 300 autopsias; Kametani8 reportó 0,8 % en 2000 gastroscopias, Moreno Muro y colaboradores9 0,25 % en 800 casos, y llama la atención la serie de Kimura y colaboradores10 que encontraron en 193 autopsias 113 casos (58 %); Arévalo y Cerrillo,11 en 6 años reportaron 26 pacientes; Petrov y colaboradores,6 en 21 650 gastroscopias identificaron 4 (0,018 %); Chen y colaboradores,12 en 3 870 panendoscopias, reportan 30 casos (0,88 %).
La experiencia de este reporte está en correspondencia con la rareza clínica de la entidad: 1 caso (0,005 %) en las últimas 18 050 panendoscopias realizadas en la provincia Camagüey (según datos del departamento de estadística).
Clínicamente, los XG no producen síntomas definidos y generalmente el diagnóstico resulta de un hallazgo anatomopatológico, cuando el especialista que realiza la endoscopia toma muestra de la lesión.13 Se han reportado a nivel del esófago, estómago, duodeno y colon2, 14 y al mismo tiempo en esófago y estómago;15 aunque es más común en el estómago.2, 3, 13 Se describen como lesiones únicas en la mayoría de los casos, pero en ocasiones son múltiples con tamaño variable.16
El objetivo de este trabajo es presentar un caso de XG asociado a Helicobacter pylori (HP), el cual constituye el primero en la provincia después de 45 años y el segundo reportado en Cuba.
PRESENTACIÓN DEL CASO
Paciente de sexo femenino, de 40 años de edad, con antecedentes de epigastralgia, acidez, pirosis, vómitos y diarreas líquidas, con dolores abdominales desde hacía aproximadamente 2 años, motivo por el cual tuvo que acudir a varios facultativos y practicarse múltiples terapéuticas sin resultados satisfactorios. Al mismo tiempo notó anorexia, adinamia y pérdida de 15 Kg de peso corporal, motivo por el cual fue hospitalizada.
Examen físico
Afección del estado general, deficiente estado nutricional. Tensión arterial: 110/70 mm Hg; frecuencia cardiaca central: 92 lat/min. El examen por aparatos, sistemas y esfera psíquica no demostró alteraciones, excepto por la presencia de dolor en región epigástrica con discreta espasticidad a ese nivel, sin visceromegalias. Exámenes ginecológico y rectal de resultado normal, al igual que el de fondo de ojo.
Estudio analítico
Hemoglobina: 120 g/L; hematocrito: 0,39; leucocitos: 12,3 x 109/L con fórmula diferencial normal; glucemia, iones, enzimas hepáticas y pancreáticas, función renal, y estudio de la coagulación: dentro de la normalidad. Velocidad de sedimentación globular: 41 mm/1ª h; colesterol HDL y LDL, triglicéridos, practicados en varias oportunidades: normales. Examen coprológico: sin alteraciones. Coprocultivos: negativos; coprocultivos en medio de Skirrow (2 oportunidades): positivo para HP.
Estudios radiológicos
Radiografía de tórax: normal.
Ultrasonido abdominal y ginecológico: sin alteraciones.
Tomografía axial computarizada (TAC) de abdomen y retroperitoneo: dentro de la normalidad.
Examen contrastado de esófago, estómago y duodeno con tránsito intestinal: normal.
Biopsia y frotis yeyunal: normal.
Colonoscopia: negativa.
Endoscopia: se observaron cinco formaciones redondeadas, amarillas, de 5 y 10 mm de diámetro, de aspecto papular, discretamente prominentes, dos en curvatura mayor entre cuerpo y antro, dos en curvatura menor y otra en cara anterior, a las cuales se tomó muestra para biopsia con pinza endoscópica, resecando la totalidad de las lesiones.
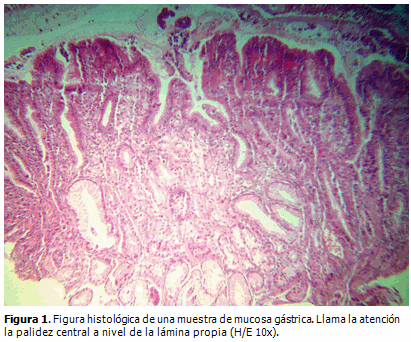
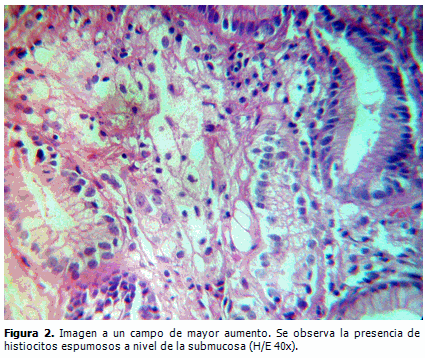
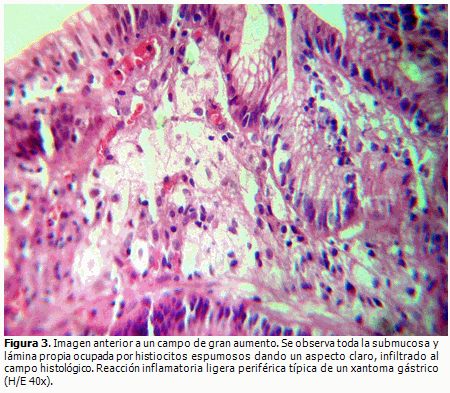
El informe anatomopatológico reportó la presencia de un XG (Figura 1, 2 y 3) con gastritis crónica superficial. Con el antecedente del coprocultivo, se colocó el material de biopsia gástrica en urea, con un resultado compatible con HP.
Se inició tratamiento con metronidazol, subsalicilato de bismuto y amoxicilina durante 14 días. Al egreso de la paciente, los síntomas habían desaparecido. El seguimiento incluyó controles con coprocultivos cada 2 meses y endoscopia cada 6 meses.
DISCUSIÓN
Varios autores3,16 señalan que esta entidad es más frecuente en mujeres que en hombres y que aumenta con la edad, sin embargo Gencosmanoglu5 y Chen12 consideran lo contrario, con una edad promedio entre 50 y 69 años; también existen criterios más específicos, como que aumenta con la edad sobre todo en la mujer.16 En este caso se trataba de una mujer de 40 años de edad.
La etiopatogenia del XG es aún incierta, pero en algunos casos la gastritis crónica, la infección por HP, la diabetes mellitus y la hiperlipidemia, son implicadas en el origen de esta entidad;13,17 se señala que la inflamación contribuye a la producción del XG.11 Arévalo y Cerrillo11 encuentran infección por HP en el 42,3 %, pero otros investigadores15, 18 reportan hasta un 94 %, mientras Hori y colaboradores19 la encuentran en el 48 % de un total de 145 pacientes; otros estudios señalan el XG asociado fundamentalmente a gastritis, los cuales indican tienen la misma etiología por HP.12, 17 Otros investigadores18 reportan una estrecha relación entre XG, gastritis y HP, como se comprobó en la paciente de este estudio. Gencosmanoglu5 y Covotta16 señalan la posibilidad de un trastorno metabólico en la etiopatogenia de esta enfermedad, al igual que Yi,18 que lo señala en los pacientes de mayor edad.
La lesión se localiza más frecuentemente en estómago, y menos en esófago, duodeno, colon y recto;2,5,14 en el estómago es más común (67-69 %) en antro11,12,17 así como en región pilórica,17 al igual que fue encontrado en la paciente.
La lesión presenta una coloración blanco-amarillenta, o amarillenta, de aspecto papular o en forma de placas redondeadas de 3 a 10 mm de diámetro,17,20 por lo regular ligeramente prominente, únicas o múltiples; también se han reportado con tamaño menor de 5 mm en el 82 % de los casos, y que pueden llegar a 4 cm.2,3 Usualmente se encuentran próximos a sitios de reparación de la mucosa, tales como estomas de gastrectomías, úlceras, o menos comúnmente, la mucosa adyacente a un adenocarcinoma.
Histológicamente, están formados por agregados de macrófagos cargados de lípidos, que contienen colesterol y grasas neutras, embebidos en la lámina propia.17,20 En esta paciente se reportaron cinco XG, pero ninguno excedió los 10 mm.
El XG se ha señalado asociado también a anastomosis gastrointestinal, metaplasia intestinal y pólipos hiperplásicos del estómago;11,12,17 por otro lado, se indican asociaciones con el cáncer gástrico específicamente cáncer temprano tipo II-a,21 carcinoide difuso22 y tumor carcinoide.9 La paciente de este estudio presentó gastritis crónica e infección por HP.
Kumar23 señala que las células atípicas de los XG en los hallazgos citológicos son fácilmente confundidos con las células de los adenocarcinomas, y en este sentido se sugieren estudios de los cambios nucleares y tinciones especiales como la tinción peryódica ácida de Schiff, que es negativa en las células de los XG, intensamente positiva con aceite rojo y débilmente positiva con la reacción tricrómica de Masson.
El HP está presente en la mucosa gástrica en menos del 20 %21-24 de las personas menores de 30 años, pero aumenta al 40-60 % en pacientes de 60 años, si se incluyen los casos asintomáticos.25 En los países en desarrollo, la infección puede llegar al 80 % o más en adultos. La evolución intrínseca de la infección por HP no está definida, pero quizás una vez adquirida la infección persiste durante años o durante toda la vida.26
La mayoría de los autores, para detectar la asociación de XG con HP,18, 22 declaran la realización de diferentes exámenes, los cuales no ha sido posible realizar en este caso, por la complejidad y el costo que implican. Fue necesario aplicar la terapéutica que sigue los criterios de Blasser26 para lograr la remisión total del cuadro clínico de la paciente. Por otro lado, de existir una relación etiológica entre XG y HP, se considera que los coprocultivos en medio de Skirrow25 son fundamentales para descartar la infección por HP, al igual que pruebas especiales como la técnica de la ureasa. Todas las observaciones sobre HP son de gran utilidad, debido a que esta bacteria se señala como causa importante de gastropatía, hepatopatía, cáncer, enfermedades oculares y linfoma gástrico.25,27,28 Por ello, se hace necesario un estudio y seguimiento adecuados a todos los pacientes que presentes cuadros clínicos similares al de la paciente cuyo caso ha sido reportado en este estudio.