INTRODUCCIÓN
Las estrías angioides fueron descritas por primera vez como líneas oscuras e irregulares a nivel peripapilar. Posteriormente se sospechó que la lesión se localizaba a nivel de la membrana de Bruch. Actualmente se asocian a una degeneración primaria de fibras elásticas y ruptura de la membrana de Bruch. (1)
Etiológicamente pueden ser idiopáticas (25-50 %) o estar asociadas a múltiples enfermedades sistémicas, entre las que se destaca por su frecuencia el pseudoxantoma elástico. (1,2) Suelen ser bilaterales y asimétricas e ir acompañadas de alteraciones como: piel de naranja, manchas salmón, drusas papilares, agrupación periférica reticular, etc. Su evolución es muy variable, pueden permanecer estables o complicarse, es la complicación más frecuente: la aparición de las membranas neovasculares subretinianas. (1-3)
PRESENTACIÓN DEL CASO
Se presenta el caso de una paciente de sexo femenino, de 48 años de edad, que acudió al Servicio de Oftalmología por presentar pérdida brusca de la visión de ambos ojos, luego de haber recibido un trauma contuso a nivel del tabique nasal.
Antecedentes de interés: operada de injertos múltiples de piel por enfermedad cutánea no precisada, según refirió la paciente.
Examen clínico: aspecto arrugado de la piel del cuello y axilas.
Examen oftalmológico: agudeza visual con corrección: cuenta dedos a 1 metro en ambos ojos.
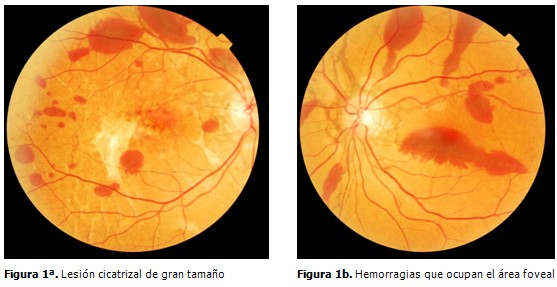
Fondo de ojo: La oftalmoscopia bajo dilatación mostró, en ambos ojos, la existencia de lesiones lineales serpenteantes radiales al disco óptico que se extendían hacia la periferia, así como múltiples hemorragias retinianas y prerretinales.
En el ojo derecho, se apreciaba una lesión cicatrizal de gran tamaño con áreas de movilización de pigmento y fibrosis que englobaba parte del área macular. En el ojo izquierdo una de las hemorragias ocupaba el área foveal. (Figuras 1a y 1b).
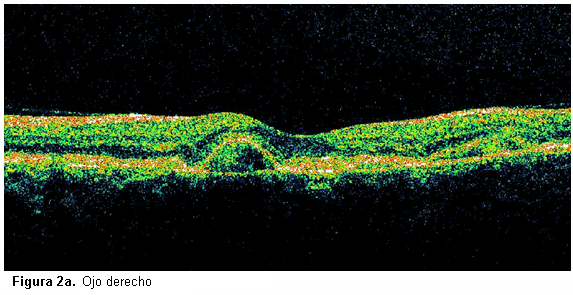
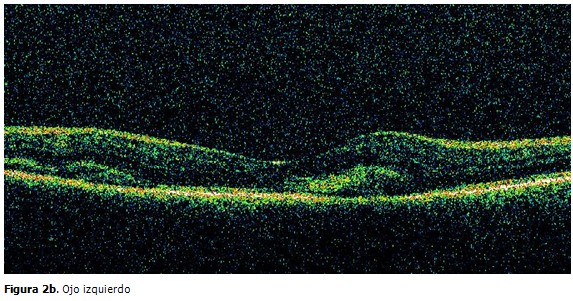
Se realizó tomografía de coherencia óptica de ambas máculas que evidenció la presencia de zonas de hiperreflectividad intrarretinianas en relación con las hemorragias (Figura 2a y 2b) y en el ojo derecho se apreciaron además signos sospechosos de neovascularización inactiva yuxtafoveal. (Figura 2a).
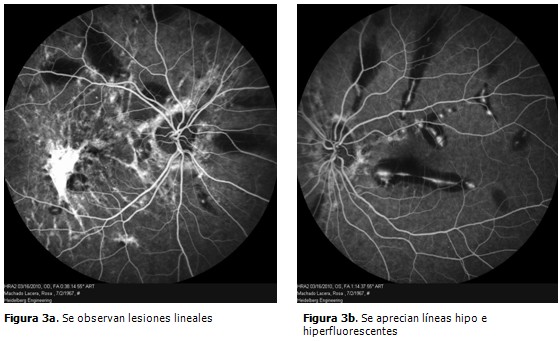
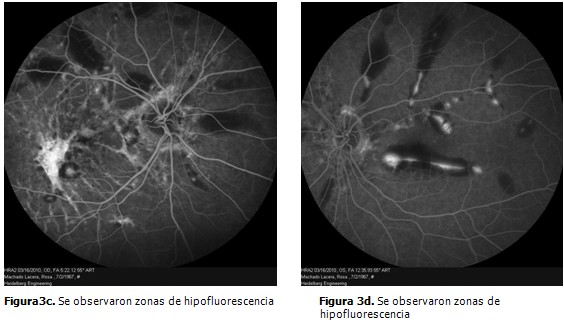
Se procedió entonces a realizar angiografía fluoresceínica para valorar la presencia de neovascularización coroidea que pudiera ser responsable de las hemorragias. Se obtuvieron los siguientes resultados: en el ojo derecho se observaron lesiones lineales acompañadas de un área hipo e hiperfluorescente a nivel macular sin difusión de contraste (Figura. 3a) fue el diagnóstico compatible con estrías angioides bilaterales y además, complicadas con una membrana neovascular subretiniana no susceptible de tratamiento (cicatrizal). En el ojo izquierdo se apreciaron unas líneas hipo e hiperfluorescentes con movilización de pigmento a nivel macular sin difusión de contraste. (Figura 3b). En ambos ojos se observaron zonas de hipofluorescencia por bloqueo de las hemorragias. Patrones que se mantuvieron hasta etapas tardías del angiograma. (Figuras 3c y 3d).
Se recibió la valoración de su dermatólogo de asistencia que confirma el diagnóstico de pseudoxantoma elástico.
DISCUSIÓN
Del 50 al 85 % de los pacientes con pseudoxantoma elástico tiene evidencia clínica de los hallazgos retinianos, pero que se manifieste la ceguera completa es raro. (4)
La importancia de las estrías angioides (EA) reside en el desarrollo tardío de neovascularización coroidea (NVC), que originan mayoritariamente membranas subfoveales clásicas. La patogénesis del desarrollo de estas membranas es semejante a la de la NVC existente en la retinopatía miópica: a través de las roturas en la membrana de Bruch penetran los vasos de la coroides hacia el epitelio pigmentario de la retina (EPR) y el espacio subretiniana. (5)
En el diagnóstico de las EA juega un papel importante la angiografía con fluoresceína (AFG), que ayuda a detectar la aparición de NVC. Existen diferentes posibilidades terapéuticas para la NVC asociada a estrías angioides, tales como: la fotocoagulación con láser árgon, la cirugía macular y la terapia fotodinámica. (5,6) Pero no siempre la presencia de hemorragias en el fondo corresponde a neovascularización coroidea, en ocasiones se presentan en los bordes de las estrías por ser estas zonas de mayor fragilidad. (7) Estos pacientes también presentan mayor facilidad para el desarrollo de hemorragias retinianas y roturas coroideas ante traumatismos directos e indirectos del globo, debido a la extrema fragilidad de la coriocapilar que es sostenida por una membrana de Bruch rígida y frágil. (3) En esta paciente, luego de la angiografía, se pudo demostrar que la presencia de hemorragias estuvo relacionada con el traumatismo recibido, no a la presencia de neovascularización, por lo que no requirió tratamiento específico de las lesiones.
Las roturas coroideas tras una contusión ocular se producen como consecuencia de un mecanismo de compresión del eje antero-posterior del globo ocular con expansión a nivel ecuatorial e hiperextensión posterior de forma aguda. La retina y la esclera resisten gracias a la relativa elasticidad de la primera y relativa dureza de la segunda, sin embargo, la membrana de Bruch debido a su falta de elasticidad es más propensa a la rotura. Los pacientes con estrías angioides y otras patologías que cursan con alteración de esta membrana son por tanto, más vulnerables a sufrir estas roturas. (8) En este caso no hubo un contacto directo con el globo ocular, por lo que se puede pensar que un movimiento de aceleración-desaceleración brusca, pudiese ser el mecanismo que provoca la dehiscencia de una membrana de Bruch inelástica y debilitada. El pronóstico visual de esta pacientes, en un primer momento, dependerá de si existe o no afectación foveal por la rotura, y posteriormente, del posible desarrollo de una membrana neovascular que puede ocurrir incluso años después.