INTRODUCCIÓN
La cetoacidosis diabética (CD), el coma hiperglucémico hiperosmolar no cetoacidótico (CHHnC), la acidosis láctica y el estado de hipoglucemia constituyen estados que, históricamente, han sido reconocidos como urgencias metabólicas agudas en el paciente diabético.1-6
Pero en la práctica cotidiana son asistidos en los departamentos de urgencias muchos pacientes diabéticos con algunos síntomas de descompensación (o incluso, a veces, prácticamente asintomáticos) y elevación variable de las cifras de glucemia, los cuales no llegan a cumplir los criterios conceptuales o diagnósticos de las urgencias metabólicas que cursan con las hiperglucemias antes mencionadas. A esta situación, que en la literatura médica puede estar incluida en una variedad de términos,7-10 hemos denominado diabetes mellitus con hiperglucemia aguda no complicada. Constituye este, precisamente, el grupo de pacientes diabéticos que con más frecuencia son atendidos de urgencia.
La importancia de reconocer este subgrupo de pacientes diabéticos descompensados radica no solo en el ya señalado predominio o elevada frecuencia, sino también en la necesidad de discernir entre aquellos en que el estado de hiperglucemia es realmente agudo, y aquellos que arrastran, por diversas causas, un inadecuado control metabólico de más tiempo de evolución.1 Esta “agudeza” ha sido entendida como la instalación de los síntomas en los tres o cuatro días previos a la solicitud de asistencia médica.
El propósito de este artículo es presentar un instrumento para la estratificación de los pacientes atendidos por esta afección en el Departamento de Urgencias, dirigido básicamente a facilitar a los médicos asistenciales la toma de decisiones de conducta y manejo terapéutico con estos enfermos; y que puede ser de utilidad para la organización de los servicios en otras instituciones hospitalarias del país.
DESARROLLO
I. Algunos aspectos teóricos y conceptuales11-16
a) Definición
El término diabetes mellitus con hiperglucemia aguda no complicada hace referencia a un estado clínico-humoral de descompensación metabólica en el paciente diabético como resultado de HIPERGLUCEMIA AGUDA, que cursa sin afectación clínica significativa y donde no se cumplen los criterios diagnósticos del resto de las complicaciones metabólicas agudas del diabético que se acompañan de hiperglucemia.
La manera en que ha sido conceptualizada esta situación patológica excluye del estado de diabetes mellitus con hiperglucemia aguda no complicada a otras situaciones, las cuales forman parte del diagnóstico diferencial de este estado. (Cuadro 1)
En el caso del estado de descontrol metabólico, se ha asumido que no constituye una verdadera urgencia médica y, por lo tanto, su manejo puede ser diferente.
b) Criterios diagnósticos
Cinco elementos son utilizados para la conformación de los criterios diagnósticos de diabetes mellitus con hiperglucemia aguda no complicada. (Cuadro 2).
A partir de estos elementos quedan conformados los siguientes criterios diagnósticos, todos los cuales deben estar presentes para considerar que el paciente presenta diabetes mellitus con hiperglucemia aguda no complicada:
- Paciente conocido como diabético, asintomático o con síntomas de descompensación (poliuiria, sed, astenia, vértigos, visión borrosa), pero sin síntomas manifiestos de deshidratación (o muy ligeros).
- Cifras de glucemia por encima de 11,1 mmol/l (200 mg).
- Historia previa de adecuado control metabólico (basada en la información aportada por el paciente y en registros de glucemia, de existir) hasta 72-96 horas previas a la solicitud de asistencia médica.
- Ausencia de cetonuria.
- Puede haber o no un factor descompensante evidente, aunque la presencia de alguno de estos factores le conferiría más fortaleza al diagnóstico, fundamentalmente en los pacientes asintomáticos y en los que no se puede precisar bien el estado de control metabólico previo.
No obstante la clara delimitación conceptual y de términos que se pretende establecer entre el diabético con hiperglucemia no complicada aguda y el diabético con descontrol metabólico crónico, se reconocen las dificultades que en el plano práctico pueden presentarse para diferenciar una situación de la otra, al existir un área de “solapamiento diagnóstico” entre ambas situaciones; muy determinado en gran medida por la calidad de la información sobre el enfermo disponible en el momento de la valoración médica.
c) Contexto clínico17-21
La diabetes mellitus con hiperglucemia aguda no complicada, cuando es sintomática, comparte con la CD y el CHHnC las mismas manifestaciones clínicas relacionadas con la hiperglucemia, pero generalmente en menor intensidad. Por ello, del contexto clínico de estos pacientes se excluyen la deshidratación severa, la toma de la consciencia, o la taquipnea, como expresión esta de acidosis metabólica. Igualmente, los criterios diagnósticos que se proponen asumen la posibilidad de ausencia de manifestaciones clínicas, pero siempre que se cumpla el resto de los elementos y la hiperglucemia alcance valores por encima de 13,9 mmol/l.
Factores descompensantes:
Suelen ser similares para las diferentes variantes de descompensación metabólica aguda que cursan con hiperglucemia (Cuadro 3), aunque en el caso de afecciones como la pancreatitis aguda, el infarto agudo del miocardio y los cuadros gastroentéricos y sépticos severos, estos suelen predominar en el contexto clínico del paciente e incluso, pueden asociarse con más frecuencia a la CD y al CHHnC.
En el caso específico del diagnóstico de diabetes mellitus con hiperglucemia aguda no complicada, se insiste en la búsqueda de los factores descompensantes con intencionalidad, dada la importancia de su identificación como un elemento de mucha utilidad para la diferenciación de la descompensación aguda con el estado de descontrol metabólico, en pacientes con razonables dudas diagnósticas entre una situación u otra; independientemente de la reconocida importancia de la identificación de dichos factores para el manejo de los pacientes.
d) Exámenes complementarios1,6,11,15
Como se deriva de los criterios diagnósticos de diabetes mellitus con hiperglucemia aguda no complicada, los exámenes complementarios de mayor importancia en estos pacientes son la glucemia y la determinación de cuerpos cetónicos en orina, ya sea mediante la prueba de Imbert o a través de “tirillas” reactivas. En el caso de la cetonuria, su pesquisa puede no ser imprescindible en pacientes con muy pocos síntomas de hiperglucemia y cifras de glucemia que no sobrepasan valores de 13,9 mmol/l, aunque siempre que sea factible debe realizarse para excluir los estados incipientes de la CD (conocidos con el término de cetosis).
Recordemos que en pacientes más sintomáticos, con cifras más elevadas de glucemia y con algunos de los factores descompensantes antes señalados, el diagnóstico de diabetes mellitus con hiperglucemia aguda no complicada se asume por exclusión; por lo que estos enfermos tendrán realizados exámenes más relacionados con las urgencias metabólicas de mayor gravedad (CD y CHHnC): gasometría, ionograma, osmolaridad plasmática y creatinina, entre otros.
También debemos mencionar los exámenes relacionados con los problemas clínicos que en cada paciente particular se asocian a la descompensación de la diabetes mellitus (ECG, Rx de tórax, amilasa sérica, estudio del LCR, etc).
e) Pautas generales para el tratamiento22-28
La evaluación del paciente diabético con hiperglucemia aguda no complicada, en función de la toma de decisiones terapéuticas, debe incluir diversos aspectos. (Cuadro 4).
Se debe recordar que:
- Independientemente de la definición de grupos (estratos) de pacientes y pautas para el manejo, la asistencia a estos pacientes debe ser muy individualizada y considerar el enfoque biosicosociocultural del proceso salud-enfermedad.
- La revaluación de los pacientes incluye la identificación de complicaciones metabólicas que evolutivamente puedan presentarse, así como la identificación de otros problemas subyacentes no anteriormente diagnosticados, fundamentalmente en aquellos pacientes que no evolucionan favorablemente.
- La aparición de alguna complicación en cualquier momento evolutivo conlleva a la readecuación del manejo acorde a la nueva situación presentada.
- La insulina simple comienza a actuar aproximadamente a los 50 minutos-1 hora, y alcanza su pico máximo de acción entre las 2 y 4 horas, por lo que la reevaluación humoral no debe ser realizada antes de las 2,30 horas de administrada.
- La factibilidad de aplicación de las pautas de seguimiento y tratamiento propuestas estará basada en la medición de la glucemia mediante glucómetros, aunque en casos puntuales el médico puede utilizar los métodos convencionales que emplean sangre venosa.
II. Instrumento de estratificación en el Departamento de Urgencias del paciente diabético con hiperglucemia aguda no complicada
El proceso de elaboración del instrumento de estratificación estuvo orientado por los siguientes lineamientos en calidad de principios:29
- Estar dirigido fundamentalmente a facilitar a los médicos asistenciales la toma de decisiones con el enfermo.
- Propiciar un enfoque integral y contextualizado del paciente, en el que prime el juicio o razonamiento clínico en la valoración del enfermo y en el que se tengan en consideración con gran peso factores de naturaleza psicosociocultural.
- Ser un instrumento factible de aplicar, sin que ello vaya en detrimento de su rigor científico.
- Optimizar el tiempo dedicado a la atención a los enfermos.
- Ser construido colectivamente y combinar la evidencia científica con la experiencia de todos aquellos profesionales que intervienen en la atención a estos pacientes.
Para la elaboración del instrumento de estratificación fue utilizada la discusión grupal. Los autores elaboraron una primera versión del instrumento que fue discutida en varias sesiones en el seno del colectivo del Servicio de Medicina Interna. En las discusiones grupales se tomaron las críticas y sugerencias a la propuesta, por lo que el resultado final fue un instrumento construido colectivamente y aceptado por todas las partes involucradas en la atención a estos pacientes.
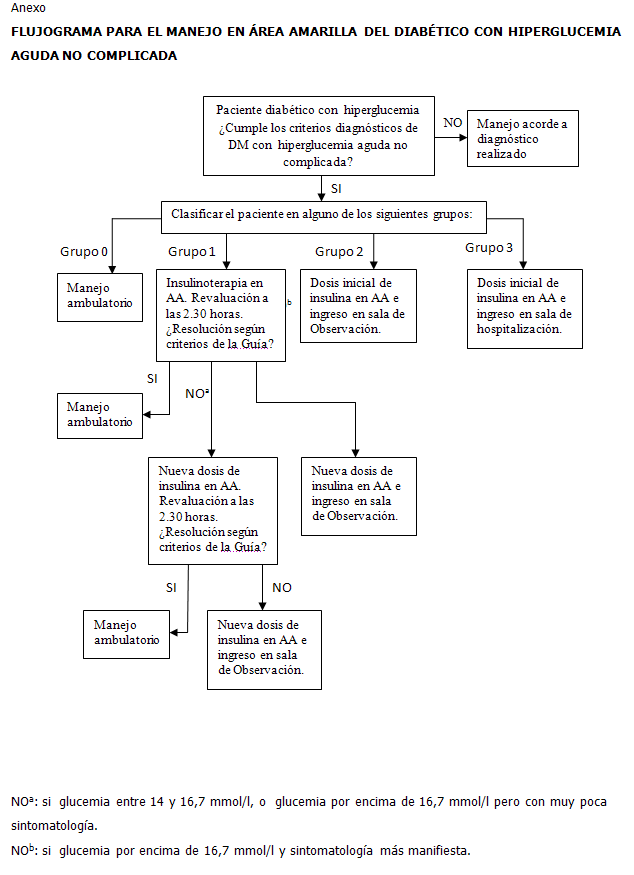
El instrumento de estratificación permite la clasificación del paciente en alguno de cuatro grupos que se distinguen entre sí por tributar a una conducta diferente con el enfermo. Este instrumento se basa en el análisis de la información clínica complementada con las cifras de glucemia, en función específicamente de la toma de decisiones con el paciente. Cada grupo tiene definido el contexto que lo determina, la conducta a seguir y los pilares del manejo terapéutico, con énfasis fundamentalmente en la insulinoterapia.
El instrumento se acompaña de un flujograma para el manejo en área amarilla del diabético con hiperglucemia aguda no complicada.(Anexo).
Instrumento:
------------------------------------------------------------------